Toimeained: Eltrombopag
Revolade 12,5 mg õhukese polümeerikattega tabletid
Revolade 25 mg õhukese polümeerikattega tabletid
Revolade 50 mg õhukese polümeerikattega tabletid
Revolade 75 mg õhukese polümeerikattega tabletid
Miks kasutatakse Revolade'i? Milleks see mõeldud on?
Revolade sisaldab eltrombopaagi, mis kuulub ravimite rühma, mida nimetatakse trombopoetiini retseptori agonistideks. Seda kasutatakse trombotsüütide arvu suurendamiseks veres. Trombotsüüdid on vererakud, mis aitavad vähendada või ära hoida verejooksu.
- Revolade'i kasutatakse autoimmuunse (idiopaatilise) trombotsütopeenilise purpuri (ITP) nimetusega verehüübimishäire raviks patsientidel (üle 1 aasta), kes on juba kasutanud teisi ravimeid (kortikosteroide või immunoglobuliine), mis ei ole olnud tõhusad.
ITP on tingitud trombotsüütide vähesusest veres (trombotsütopeenia). ITP -ga inimestel on suurem verejooksu oht. ITP -ga patsientide sümptomiteks võivad olla petehhiad (väikesed lamedad punased ümarad laigud nahal), verevalumid, ninaverejooks (ninaverejooks), igemete verejooks ja suutmatus kontrollida lõikude või haavade verejooksu.
- Revolade'i võib kasutada ka trombotsüütide arvu (trombotsütopeenia) raviks C -hepatiidi viirusega (HCV) patsientidel, kui neil on interferooni kasutamise ajal esinenud kõrvaltoimeid. Paljudel C -hepatiidiga inimestel on trombotsüütide arv madal. haiguse enda tagajärjel, aga ka mõningate viirusevastaste ravimite tõttu, mida seda kasutatakse. Revolade võtmisega võib teil olla lihtsam lõpetada kogu viirusevastaste ravimite (peginterferoon ja ribaviriin) kuur.
- Revolade'i võib kasutada ka täiskasvanud patsientide raviks, kellel on raske aplastiline aneemia (SAA) põhjustatud madal vererakkude arv.
Vastunäidustused Kui Revolade'i ei tohi kasutada
Ärge võtke Revolade't
- kui olete eltrombopaagi või selle ravimi mis tahes koostisosade (mida Revolade sisaldab) suhtes allergiline.
- Kui arvate, et see kehtib teie kohta, pidage nõu oma arstiga.
Ettevaatusabinõud kasutamisel Mida on vaja teada enne Revolade võtmist
Enne Revolade võtmist pidage nõu oma arstiga:
- kui teil on probleeme maksaga. Inimestel, kellel on madal trombotsüütide arv ja krooniline (pikaajaline) kaugelearenenud maksahaigus, on suurem oht kõrvaltoimete, sealhulgas maksakahjustuse ja eluohtlike verehüüvete tekkeks. Kui teie arst arvab, et Revolade võtmisest saadav kasu kaalub üles riskid, jälgitakse teid ravi ajal hoolikalt.
- kui teil on verehüüvete tekkimise oht veenides või arterites või kui te teate, et teie peres on verehüübed tavalised.
- Teil võib olla suurem risk verehüüvete tekkeks:
- kui olete vanemas eas
- kui olete pidanud pikka aega voodis olema
- kui teil on kasvaja
- kui te võtate rasestumisvastaseid tablette või hormoonasendusravi
- kui teil on hiljuti olnud operatsioon või olete saanud füüsilise trauma - kui te olete väga ülekaaluline (rasvunud)
- kui olete suitsetaja
- kui teil on kaugelearenenud krooniline maksahaigus
- Kui mõni neist kehtib teie kohta, informeerige sellest oma arsti enne ravi alustamist. Ärge võtke Revolade'i, kui teie arst ei arva, et oodatav kasu kaalub üles trombide tekke ohu.
- kui teil on katarakt (silmaläätse hägustumine)
- kui teil on mõni muu verehaigus, näiteks müelodüsplastiline sündroom (MDS). Arst teeb enne Revolade võtmise alustamist analüüse, et teil pole seda verehäiret. Kui teil on MDS ja võtate Revolade'i, võib teie MDS halveneda.
- Rääkige oma arstile, kui mõni neist kehtib teie kohta.
Silmade kontroll
Arst soovitab teil kontrollida katarakti olemasolu. Kui teil ei ole tavapäraseid silmauuringuid, määrab arst regulaarse eksami. Seda võidakse kontrollida ka verejooksu tekkimisel võrkkestas või selle ümbruses (valgustundlike rakkude kiht silma tagaosas).
Ta vajab regulaarseid eksameid
Enne Revolade võtmise alustamist teeb arst teile vereanalüüse, et kontrollida teie vererakke, sealhulgas trombotsüüte. Neid analüüse korratakse ravimi võtmise ajal teatud ajavahemike järel.
Maksafunktsiooni vereanalüüsid
Revolade võib muuta vereanalüüside tulemusi, mis võivad viidata maksakahjustusele - mõnede maksaensüümide, eriti bilirubiini ja alaniini / aspartaadi transaminaaside aktiivsuse suurenemisele. Kui teid ravitakse C -hepatiidi tõttu trombotsüütide arvu vähendamiseks interferooniga koos Revolade'ga, võivad mõned maksaprobleemid süveneda.
Enne Revolade võtmise alustamist ja ravi ajal peate maksafunktsiooni kontrollimiseks tegema vereanalüüse. Võimalik, et peate lõpetama Revolade võtmise, kui nende ensüümide kogus suureneb liiga palju või kui ilmnevad füüsilised maksakahjustuse nähud.
- Lugege selle infolehe lõigust 4 teavet "Maksaprobleemid"
Vereanalüüsid trombotsüütide arvu määramiseks
Kui te lõpetate Revolade võtmise, langeb trombotsüütide arv mõne päeva jooksul tõenäoliselt uuesti. Teie trombotsüütide arvu jälgitakse ja arst teavitab teid sobivatest ettevaatusabinõudest.
Väga suur trombotsüütide arv võib suurendada verehüüvete tekke riski, kuid trombid võivad tekkida ka normaalse või isegi väikese trombotsüütide arvu korral. Arst kohandab Revolade annust, et trombotsüütide arv ei suureneks liiga palju.
Pöörduge kohe arsti poole, kui teil on mõni järgmistest verehüübe sümptomitest:
- ühe jala turse, valu või hellus
- äkiline õhupuudus, eriti koos terava valu rinnus või kiire hingamisega
- kõhuvalu, kõhupiirkonna turse, veri väljaheites.
Testid teie luuüdi kontrollimiseks
Inimestel, kellel võivad olla luuüdi probleemid, võivad sellised ravimid nagu Revolade neid probleeme süvendada. Luuüdi muutuste tunnused võivad ilmneda kõrvalekalletena vereanalüüside tulemustes. Arst võib teile Revolade -ravi ajal teha uuringuid, et kontrollida teie luuüdi.
Seedetrakti verejooksu testid
Kui teid ravitakse Revolade'ga kombineeritud interferoonravimitega, kontrollitakse teid pärast Revolade võtmise lõpetamist mao- või soolestiku verejooksu nähtude suhtes.
Südame kontroll
Arst võib Revolade -ravi ajal teie südant kontrollida ja teha elektrokardiogrammi (EKG).
Lapsed ja noorukid
Revolade'i ei soovitata alla 1 -aastastele lastele, kellel on ITP. Seda ei soovitata kasutada ka alla 18 -aastastel inimestel, kellel on C -hepatiidi või raske aplastilise aneemia tõttu madal trombotsüütide arv.
Koostoimed Millised ravimid või toidud võivad Revolade toimet muuta
Teatage oma arstile või apteekrile, kui te kasutate, olete hiljuti kasutanud või kavatsete kasutada mis tahes muid ravimeid.
Mõned tavalised ravimid interakteeruvad Revolade'iga, sealhulgas retseptiravimid ja retseptita ravimid ning mineraalid. Need sisaldavad:? antatsiidid seedehäirete, kõrvetiste või maohaavandite raviks Millal seda võtta)
- ravimid, mida nimetatakse statiinideks, kolesterooli alandamiseks
- mõned ravimid HIV -nakkuse raviks, nagu lopinaviir ja / või ritonaviir
- tsüklosporiin, mida kasutatakse siirdamisel ja immuunhaiguste korral
- mineraalid nagu raud, kaltsium, magneesium, alumiinium, seleen ja tsink, mida leidub vitamiinide ja mineraalide toidulisandites (millal seda võtta)
- ravimid, nagu metotreksaat ja topotekaan, vähi raviks
- Rääkige oma arstile, kui te võtate mõnda neist ravimitest. Mõnda neist ei saa võtta koos Revolade'iga või võib olla vajalik annuse kohandamine või selle võtmise aja muutmine. Arst vaatab kõik teie kasutatavad ravimid üle ja soovitab vajadusel need sobivalt asendada.
Veritsusoht on suurem, kui te võtate ka verehüübeid ennetavaid ravimeid. Arst arutab seda teiega.
Kui te võtate kortikosteroide, danasooli ja / või asatiopriini, peate võib -olla võtma Revolade võtmise ajal väiksema annuse või lõpetama nende võtmise.
Revolade koos toidu ja joogiga
Ärge võtke Revolade'i koos jookide, piimatoodete ja juustuga, kuna piimatoodetes sisalduv kaltsium mõjutab ravimi imendumist.
Hoiatused Oluline on teada, et:
Rasedus ja imetamine
Ärge kasutage Revolade't, kui olete rase, välja arvatud juhul, kui arst seda spetsiaalselt soovitab. Revolade toime raseduse ajal ei ole teada.
- Rääkige oma arstile, kui olete rase, arvate end olevat rase või kavatsete rasestuda.
- Raseduse vältimiseks kasutage Revolade võtmise ajal usaldusväärset rasestumisvastast meetodit
- Kui te rasestute Revolade võtmise ajal, rääkige sellest oma arstile.
Ärge imetage Revolade võtmise ajal. Ei ole teada, kas Revolade eritub rinnapiima.
- Kui te toidate last rinnaga või kavatsete seda teha, rääkige sellest oma arstile.
Autojuhtimine ja masinatega töötamine
- Revolade võib põhjustada pearinglust ja muid kõrvaltoimeid, mis vähendavad tähelepanu.
- Ärge juhtige autot ega töötage masinatega, kui te pole kindel, et see ei mõjuta teid.
Annus, manustamisviis ja manustamisaeg Kuidas Revolade'i kasutada: Annustamine
Võtke seda ravimit alati täpselt nii, nagu arst on teile rääkinud. Kahtluse korral pidage nõu oma arsti või apteekriga. Ärge muutke Revolade annust ega ajakava, kui arst või apteeker ei soovita seda teha. Revolade võtmise ajal ravib teid arst, kellel on eriline kogemus teie seisundi ravimisel.
Kui palju võtta
ITP jaoks
Täiskasvanud ja lapsed (6 ... 17 -aastased) - ITP soovitatav algannus on üks Revolade 50 mg tablett ööpäevas. Kui olete Ida -Aasia päritolu (Hiina, Jaapani, Taiwani, Tai või Korea), peate võib -olla alustama väiksema 25 mg annusega.
Lapsed (1 kuni 5 aastat) - ITP soovitatav algannus on üks 25 mg Revolade tablett ööpäevas.
C -hepatiidi korral
Täiskasvanud - C -hepatiidi soovitatav algannus on üks 25 mg Revolade tablett ööpäevas. Kui olete Ida -Aasia päritolu (Hiina, Jaapani, Taiwani, Tai või Korea), alustate sama 25 mg annusega.
SAA jaoks
Täiskasvanud - AAS -i soovitatav algannus on üks Revolade 50 mg tablett ööpäevas. Kui olete Ida -Aasia päritolu (Hiina, Jaapani, Taiwani, Tai või Korea), peate võib -olla alustama väiksema 25 mg annusega.
Revolade võib toimida 1 kuni 2 nädalat. Sõltuvalt teie ravivastusest Revolade'ile võib arst soovitada ööpäevast annust muuta.
Kuidas tablette võtta
Neelake tablett alla tervelt koos vähese veega.
Millal seda võtta
Veendu, et-
- 4 tunni jooksul enne Revolade võtmist
- ja 2 tunni jooksul pärast Revolade võtmist
Te ei tarbi järgmist:
- toidud nagu juust, või, jogurt või jäätis
- piim või piimapõhised smuutid, piima, jogurtit või koort sisaldavad joogid
- antatsiidid, teatud tüüpi ravimid seedehäirete ja kõrvetiste vastu
- mõned vitamiinide ja mineraalide toidulisandid, sealhulgas raud, kaltsium, magneesium, alumiinium, seleen ja tsink.
Kui see juhtub, ei imendu ravim korralikult kehasse.
Lisateavet sobiva toidu ja joogi kohta küsige oma arstilt.
Kui te unustate Revolade'i võtta
Võtke järgmine annus tavalisel ajal. Ärge võtke rohkem kui ühte Revolade annust päevas.
Kui te lõpetate Revolade kasutamise
Ärge lõpetage Revolade võtmist ilma arstiga nõu pidamata. Kui arst soovitab teil ravi katkestada, kontrollitakse teie trombotsüütide arvu igal nädalal nelja nädala jooksul.
Kui teil on lisaküsimusi selle ravimi kasutamise kohta, pidage nõu oma arsti või apteekriga.
Üleannustamine Mida teha, kui olete võtnud liiga palju Revolade'i
Võtke viivitamatult ühendust oma arsti või apteekriga.Võimalusel näidake neile kasti või seda infolehte. Kõrvaltoimete märke või sümptomeid kontrollitakse ja neid kohe kohe ravitakse.
Kõrvaltoimed Millised on Revolade kõrvaltoimed
Nagu kõik ravimid, võib ka see ravim põhjustada kõrvaltoimeid, kuigi kõigil neid ei teki.
Sümptomid, mis vajavad tähelepanu: pöörduge arsti poole
Inimestel, kes võtavad Revolade't ITP või C -hepatiidi tõttu madal vereliistakute arvu tõttu, võivad tekkida potentsiaalselt tõsiste kõrvaltoimete tunnused. Nende sümptomite tekkimisel on oluline oma arstile öelda.
Suurem verehüüvete oht
Mõnel inimesel võib olla suurem verehüüvete oht ja sellised ravimid nagu Revolade võivad seda probleemi veelgi süvendada. Järsk veresoone blokeerimine verehüübega on aeg -ajalt esinev kõrvaltoime ja võib esineda kuni 1 inimesel 100 -st.
Pöörduge kohe arsti poole, kui teil tekivad verehüübe nähud ja sümptomid, näiteks:
- ühe jala turse, valu, soojus, punetus või hellus
- äkiline õhupuudus, eriti koos terava valu rinnus või kiire hingamisega
- kõhuvalu, kõhupiirkonna turse, veri väljaheites.
Maksaprobleemid
Revolade võib põhjustada muutusi, mis ilmnevad vereanalüüsides ja võivad olla maksakahjustuse tunnused. Maksaprobleemid (ensüümide sisalduse suurenemine vereanalüüsides) on sagedased ja võivad esineda kuni 1 inimesel 10 -st. Muud maksaprobleemid (sapp ei voola korralikult) on aeg -ajalt esinevad ja võivad esineda kuni 1 inimesel 10 -st.
Kui teil on mõni järgmistest maksaprobleemidest:
- naha või silmavalgete kollasus (ikterus)
- ebatavaliselt tumedat värvi uriin
- Rääkige sellest kohe oma arstile.
Verejooks või verevalumid pärast ravi lõpetamist
Kahe nädala jooksul pärast Revolade kasutamise lõpetamist väheneb teie trombotsüütide arv tavaliselt tasemeni, mis see oli enne Revolade kasutamise alustamist. Madalam trombotsüütide arv võib suurendada verejooksu või verevalumite tekkimise ohtu. Arst kontrollib teie trombotsüütide arvu vähemalt 4 nädalat pärast Revolade võtmise lõpetamist.
- Rääkige oma arstile, kui teil tekib pärast Revolade kasutamise lõpetamist verejooks või verevalumid.
Mõnedel inimestel on pärast peginterferooni, ribaviriini ja Revolade võtmise lõpetamist seedetraktis verejooks. Sümptomite hulka kuuluvad:
- tume väljaheide, väljaheite värvimuutus on aeg -ajalt esinev kõrvaltoime, mis võib esineda kuni 1 inimesel 100 -st)
- veri väljaheites
- vere oksendamine või midagi sellist nagu kohvipaks
- Kui teil tekib mõni neist sümptomitest, rääkige sellest kohe oma arstile.
Muud võimalikud kõrvaltoimed ITP -ga täiskasvanutel
Sageli esinevad kõrvaltoimed Need võivad esineda kuni 1 inimesel 10 -st:
- iiveldus
- kõhulahtisus
- katarakt (silma läätse hägustumine)
- kuiv silm
- ebatavaline juuste väljalangemine või hõrenemine
- lööve
- sügelema
- lihasvalu, lihasspasmid
- seljavalu
- luuvalu
- kipitus ja tuimus kätes või jalgades
- raske menstruaaltsükkel
- haavandid suus.
Sagedased kõrvaltoimed, mis võivad ilmneda vereanalüüsis:
- maksaensüümide aktiivsuse suurenemine
- suurenenud bilirubiin (maksa poolt toodetud aine)
- teatud valkude taseme tõus.
Aeg -ajalt esinevad kõrvaltoimed
Need võivad esineda kuni 1 inimesel 100 -st:
- südame osa verevarustuse katkestamine
- äkiline õhupuudus, eriti kui sellega kaasneb terav valu rinnus ja / või kiire hingamine, mis võib olla märk verehüübe tekkimisest kopsudes (vt lõik „Suurem verehüüvete oht”)
- kopsuosa funktsiooni kadumine, mis on põhjustatud kopsuarteri blokeerimisest
- maksaprobleemid, sealhulgas silmade ja naha kollasus
- kiire pulss, ebaregulaarne südametegevus, naha sinakas värvimuutus
- südame rütmihäired (QT -intervalli pikenemine)
- veeni põletik
- verevalumid
- kurguvalu ja ebamugavustunne neelamisel, kopsude, ninakõrvalkoobaste, mandlite, nina ja kurgu põletik
- mõjutada
- kopsupõletik
- isutus
- kusihappe põhjustatud liigeste valulik turse (podagra)
- unehäired, depressioon, huvi kadumine, meeleolu kõikumine
- unisus, tasakaalu-, kõne- ja närvifunktsiooni probleemid, migreen, värinad
- silmaprobleemid, sealhulgas ähmane ja vähem selge nägemine
- kõrvavalu, pearinglus
- probleemid nina, kurgu ja ninakõrvalkoobastega, hingamisprobleemid une ajal
- seedesüsteemi probleemid, sealhulgas: oksendamine, kõhupuhitus, sagedased roojamised, kõhuvalu ja hellus, toidumürgitus
- pärasoolevähk
- suuprobleemid, sealhulgas suu kuivus või valulikkus, keele tundlikkus, igemete veritsus,
- naha muutused, sealhulgas liigne higistamine, villiline ja sügelev lööve, punased laigud, välimuse muutused
- päikesepõletus
- punetus või turse haava ümber
- verejooks kateetri ümber (kui on)
- võõrkeha tunne süstekohas
- lihaste nõrkus
- neeruprobleemid, sealhulgas: neerupõletik, liigne urineerimine öösel, neerupuudulikkus, kuseteede infektsioon, valged verelibled uriinis
- halb enesetunne, palavik, kuumustunne, valu rinnus
- külm higi
- igemete põletik
- nahainfektsioon.
Aeg -ajalt esinevad kõrvaltoimed, mis võivad ilmneda vereanalüüsis:
- punaste vereliblede (aneemia), valgete vereliblede ja trombotsüütide arvu vähenemine
- suurenenud punaste vereliblede arv
- muutused vere morfoloogias
- muutused kusihappe, kaltsiumi ja kaaliumi tasemes.
Muud võimalikud kõrvaltoimed ITP -ga lastel
Väga sageli esinevad kõrvaltoimed
Need võivad tekkida rohkem kui ühel lapsel 10 -st:
- kurguvalu, nohu, ninakinnisus ja aevastamine
- nina, siinuste, kurgu ja ülemiste hingamisteede infektsioon, nohu (ülemiste hingamisteede infektsioon)
- kõhulahtisus.
Sageli esinevad kõrvaltoimed
Need võivad esineda kuni 1 lapsel 10 -st:
- unehäired (unetus)
- kõhuvalu
- hambavalu
- köha
- valu ninas ja kurgus
- sügelev nina, nohu või kinnine nina
- kõrge temperatuur.
Muud võimalikud kõrvaltoimed C -hepatiidiga inimestel.
Väga sageli esinevad kõrvaltoimed
Need võivad esineda rohkem kui 1 inimesel 10 -st:
- peavalu
- vähenenud söögiisu
- unetus
- köha
- iiveldus, kõhulahtisus
- lihasvalu, sügelus, energiapuudus, kõrge temperatuur, ebatavaline juuste väljalangemine, nõrkustunne, gripitaoline haigus, käte ja jalgade turse, külmavärinad.
Väga sagedased kõrvaltoimed, mis võivad ilmneda vereanalüüsis:
- punaste vereliblede arvu vähenemine (aneemia).
Sageli esinevad kõrvaltoimed
Need võivad esineda kuni 1 inimesel 10 -st:
- kuseteede infektsioonid
- nina-, kurgu- ja suupõletik, gripilaadsed sümptomid, suukuivus, suu- või suuvalu, hambavalu
- kaalukaotus
- unehäired, ebanormaalne unisus, segasus, depressioon, ärevus, erutus
- pearinglus, keskendumis- ja mäluhäired
- kipitus või tuimus kätes või jalgades
- põletik ajus
- silmaprobleemid, sealhulgas katarakt (silma läätse hägustumine) silmade kuivus, väikesed kollased ladestused võrkkestas, silmavalgete kollaseks muutumine
- verejooks võrkkestas või selle ümbruses (silma tagaosas)
- pearinglus, südamepekslemine, õhupuudus
- köha koos flegmaga
- seedesüsteemi probleemid, sealhulgas: oksendamine, kõhuvalu, seedehäired, kõhukinnisus, mao turse, maitsetundlikkuse häired, maopõletik, hemorroidid, veresoonte turse ja söögitoru verejooks (ösofagiit), sooleärritus
- maksaprobleemid, sealhulgas: verehüübed, silmavalgete või naha kollasus (ikterus), maksavähk
- naha muutused, sealhulgas: lööve, kuiv nahk, ekseem, naha punetus, sügelus, liigne higistamine, ebatavaline naha kasv? liigesevalu, seljavalu, luuvalu, käte või jalgade valu, lihasspasmid
- ärrituvus, üldine halb enesetunne, valu rinnus ja ebamugavustunne
- reaktsioonid süstekohal
- südame rütmihäired (QT -intervalli pikenemine).
Sagedased kõrvaltoimed, mis võivad ilmneda vereanalüüsis:
- suurenenud veresuhkur (hüperglükeemia)
- valgete vereliblede arvu vähenemine
- vere valkude vähenemine
- punaste vereliblede lagunemine (hemolüütiline aneemia)
- suurenenud bilirubiin (maksa poolt toodetud aine)
- muutused ensüümides, mis kontrollivad vere hüübimist.
Aeg -ajalt esinevad kõrvaltoimed
Need võivad esineda kuni 1 inimesel 100 -st:
- valu urineerimisel.
Aeg -ajalt esinevad kõrvaltoimed
Sagedust ei saa olemasolevate andmete põhjal hinnata
- naha värvimuutus
Seoses Revolade -raviga on raske aplastilise aneemiaga patsientidel teatatud järgmistest kõrvaltoimetest.
Väga sageli esinevad kõrvaltoimed
Need võivad esineda kuni 1 inimesel 10 -st:
- köha
- peavalu
- vilistav hingamine (düspnoe)
- valu ninas ja kurgus
- nohu
- kõhuvalu
- kõhulahtisus
- iiveldus
- verevalumid
- liigesevalu
- lihasspasmid
- valu kätes, jalgades, kätes ja jalgades
- pearinglus
- väga väsinuna
- palavik
- unetus
Väga sagedased kõrvaltoimed, mis võivad ilmneda vereanalüüsis:
- maksaensüümide (transaminaaside) aktiivsuse suurenemine. Vereanalüüsid võivad näidata ebanormaalseid muutusi luuüdi rakkudes.
Sageli esinevad kõrvaltoimed
Need võivad esineda kuni 1 inimesel 10 -st:
- ärevus
- depressioon
- Külm tunne
- üldine halb enesetunne
- silmaprobleemid, mille hulka kuuluvad: ähmane ja vähem selge nägemine, katarakt, täppide nägemine klaaskeha ebatäiusliku läbipaistvuse tõttu, silmade kuivus, silmade sügelus, naha või silmavalgete kollasus
- ninaverejooks
- igemete veritsus
- villid suus
- seedesüsteemi probleemid, mille hulka kuuluvad: oksendamine, söögiisu muutused (suurenemine või vähenemine), kõhuvalu / ebamugavustunne, kõhupuhitus, tuul, väljaheite värvi muutus
- minestamine
- nahaprobleemid, mille hulka kuuluvad: väikesed punased või lillad laigud, mis on põhjustatud naha verejooksust (petehhiad), lööve, sügelus, nahakahjustused
- seljavalu
- valu lihastes
- luuvalu
- nõrkus
- kudede, tavaliselt alajäsemete turse veepeetuse tõttu
- ebanormaalselt värvunud uriin
- põrna verevarustuse rikkumine (põrnainfarkt).
Sagedased kõrvaltoimed, mis võivad ilmneda vereanalüüsis:
- ensüümide aktiivsuse suurenemine lihaste vigastuste tõttu (kreatiinfosfokinaas)
- raua kogunemine veres
- valgete vereliblede arvu vähenemine (neutropeenia)
- veresuhkru langus (hüpoglükeemia)
- suurenenud bilirubiin (maksa poolt toodetud aine)
Aeg -ajalt esinevad kõrvaltoimed
Sagedust ei saa olemasolevate andmete põhjal hinnata
- naha värvimuutus
Kõrvaltoimetest teatamine
Kui teil tekib ükskõik milline kõrvaltoime, pidage nõu oma arsti, apteekri või meditsiiniõega. Kõrvaltoime võib olla ka selline, mida selles infolehes ei ole nimetatud. Kõrvaltoimetest võite ka ise teavitada riikliku teavitussüsteemi kaudu. teavet selle ravimi ohutuse kohta.
Aegumine ja säilitamine
Hoidke seda ravimit laste eest varjatud ja kättesaamatus kohas.
Ärge kasutage seda ravimit pärast kõlblikkusaega, mis on märgitud karbil ja blistril pärast „Kõlblik kuni“. Kõlblikkusaeg viitab selle kuu viimasele päevale.
See ravim ei vaja säilitamisel eritingimusi.
Ärge visake ravimeid kanalisatsiooni ega olmejäätmete hulka. Küsige oma apteekrilt, kuidas visata ära ravimeid, mida te enam ei kasuta. See aitab kaitsta keskkonda.
Muu info
Mida Revolade sisaldab
Revolade toimeaine on eltrombopaag.
12,5 mg õhukese polümeerikattega tabletid
Üks õhukese polümeerikattega tablett sisaldab eltrombopaag-olamiini, mis vastab 12,5 mg eltrombopaagile.
25 mg õhukese polümeerikattega tabletid
Üks õhukese polümeerikattega tablett sisaldab eltrombopaagi olamiini, mis vastab 25 mg eltrombopaagile.
50 mg õhukese polümeerikattega tabletid
Üks õhukese polümeerikattega tablett sisaldab eltrombopaag-olamiini, mis vastab 50 mg eltrombopaagile.
75 mg õhukese polümeerikattega tabletid
Üks õhukese polümeerikattega tablett sisaldab eltrombopaalamiini, mis vastab 75 mg eltrombopaagile.
Abiained on: hüpromelloos, makrogool 400, magneesiumstearaat, mannitool (E421), mikrokristalne tselluloos, povidoon, naatriumtärklisglükolaat, titaandioksiid (E171).
Revolade 50 mg õhukese polümeerikattega tabletid sisaldavad ka punast raudoksiidi (E172), kollast raudoksiidi (E172).
Revolade 75 mg õhukese polümeerikattega tabletid sisaldavad ka punast raudoksiidi (E172), kollast raudoksiidi (E172).
Kuidas Revolade välja näeb ja pakendi sisu
Revolade 12,5 mg õhukese polümeerikattega tabletid on ümmargused, kaksikkumerad, valged, ühele küljele on pressitud "GS MZ1" ja "12.5".
Revolade 25 mg õhukese polümeerikattega tabletid on ümmargused, kaksikkumerad, valged, ühele küljele on pressitud "GS NX3" ja "25".
Revolade 50 mg õhukese polümeerikattega tabletid on ümmargused, kaksikkumerad, pruunid, ühele küljele on pressitud "GS UFU" ja "50".
Revolade 75 mg õhukese polümeerikattega tabletid on ümmargused, kaksikkumerad, roosad, ühele küljele on pressitud "GS FFS" ja "75".
Neid tarnitakse alumiiniumblistrites pakendis, mis sisaldab 14 või 28 õhukese polümeerikattega tabletti, ja multipakendis, mis sisaldab 84 (3 pakki 28) õhukese polümeerikattega tabletti.
Kõiki pakendi suurusi ei pruugi teie riigis turustada.
Allika pakendi infoleht: AIFA (Itaalia ravimiamet). Sisu avaldati jaanuaris 2016. Esitatud teave ei pruugi olla ajakohane.
Kõige ajakohasemale versioonile juurdepääsu saamiseks on soovitatav külastada AIFA (Itaalia ravimiamet) veebisaiti. Vastutusest loobumine ja kasulik teave.
01.0 RAVIMPREPARAADI NIMETUS
REVOLADE TABLETID KATTUD Kilega
02.0 KVALITATIIVNE JA KVANTITATIIVNE KOOSTIS
Revolade 12,5 mg õhukese polümeerikattega tabletid
Üks õhukese polümeerikattega tablett sisaldab eltrombopaalamiini, mis vastab 12,5 mg eltrombopaagile.
Revolade 25 mg õhukese polümeerikattega tabletid
Üks õhukese polümeerikattega tablett sisaldab eltrombopaagi olamiini, mis vastab 25 mg eltrombopaagile.
Revolade 50 mg õhukese polümeerikattega tabletid
Üks õhukese polümeerikattega tablett sisaldab eltrombopaag-olamiini, mis vastab 50 mg eltrombopaagile.
Revolade 75 mg õhukese polümeerikattega tabletid
Üks õhukese polümeerikattega tablett sisaldab eltrombopaalamiini, mis vastab 75 mg eltrombopaagile.
Abiainete täielik loetelu vt lõik 6.1.
03.0 RAVIMVORM
Õhukese polümeerikattega tablett.
Revolade 12,5 mg õhukese polümeerikattega tabletid
Ümmargune, kaksikkumer valge õhukese polümeerikattega tablett (läbimõõduga ligikaudu 7,9 mm), mille ühele küljele on pressitud "GS MZ1" ja "12,5".
Revolade 25 mg õhukese polümeerikattega tabletid
Ümmargune, kaksikkumer valge õhukese polümeerikattega tablett (umbes 10,3 mm läbimõõduga), mille ühele küljele on pressitud "GS NX3" ja "25".
Revolade 50 mg õhukese polümeerikattega tabletid
Ümmargune, kaksikkumer, pruun õhukese polümeerikattega tablett (läbimõõduga ligikaudu 10,3 mm), mille ühele küljele on pressitud "GS UFU" ja "50".
Revolade 75 mg õhukese polümeerikattega tabletid
Ümmargune, kaksikkumer roosa õhukese polümeerikattega tablett (läbimõõduga ligikaudu 10,3 mm), mille ühele küljele on pressitud "GS FFS" ja "75".
04.0 KLIINILINE TEAVE
04.1 Näidustused
Revolade on näidustatud üle 1 -aastastel patsientidel, kellel on krooniline autoimmuunne (idiopaatiline) trombotsütopeeniline purpur (ITP) ja kes ei allu muudele ravimitele (nt kortikosteroidid, immunoglobuliinid) (vt lõigud 4.2 ja 5.1).
Revolade on näidustatud kroonilise C -hepatiidi viirusega nakatunud täiskasvanud patsientidel (C -hepatiidi viirus(HCV) trombotsütopeenia raviks, kui trombotsütopeenia aste on peamine tegur, mis takistab optimaalse interferoonipõhise ravi alustamist või piirab selle säilimise võimet (vt lõigud 4.4 ja 5.1).
Revolade on näidustatud täiskasvanud patsientidele, kellel on raske omandatud aplastiline aneemia (SAA), mis ei allu eelnevale immunosupressiivsele ravile või on tugevalt eeltöödeldud ja ei sobi vereloome tüvirakkude siirdamiseks (vt lõik 5.1).
04.2 Annustamine ja manustamisviis
Ravi eltrombopaagiga tuleb alustada ja jätkata hematoloogiliste haiguste või kroonilise C -hepatiidi ja selle tüsistuste ravis kogenud arsti järelevalve all.
Annustamine
Eltrombopaagi vajalik annus tuleb individuaalselt kohandada, lähtudes patsiendi trombotsüütide arvust. Eltrombopaagi ravi eesmärk ei tohiks olla trombotsüütide arvu normaliseerimine.
Suukaudse suspensiooni pulber võib põhjustada suuremat kokkupuudet eltrombopaagiga kui tablett (vt lõik 5.2). Tablettide koostiselt suukaudse suspensiooni pulbrilisele preparaadile üleminekul tuleb trombotsüütide arvu 2 nädala jooksul igal nädalal jälgida.
Krooniline autoimmuunne (idiopaatiline) trombotsütopeenia
Trombotsüütide arvu ≥ 50 000 / μl saavutamiseks ja säilitamiseks tuleb kasutada eltrombopaagi väikseimat annust. Annuse kohandamine põhineb trombotsüütide arvu vastusel.
Eltrombopaagi ei tohi kasutada trombotsüütide arvu normaliseerimiseks. Kliinilistes uuringutes suurenes trombotsüütide arv tavaliselt 1-2 nädala jooksul pärast eltrombopaagi alustamist ja vähenes 1-2 nädala jooksul pärast ravi lõpetamist.
Täiskasvanud ja lapsed vanuses 6-17 aastat
Eltrombopaagi soovitatav algannus on 50 mg üks kord ööpäevas. Ida -Aasia päritolu (nt Hiina, Jaapani, Taiwani, Korea või Tai) patsientidel tuleb ravi eltrombopaagiga alustada vähendatud annusega 25 mg üks kord ööpäevas (vt lõik 5.2).
Lapsed vanuses 1 kuni 5 aastat
Eltrombopaagi soovitatav algannus on 25 mg üks kord ööpäevas.
Annuse jälgimine ja muutmine
Pärast eltrombopaagiravi alustamist tuleb annust kohandada, et verejooksu ohu vähendamiseks vajalik trombotsüütide arv püsiks ≥ 50 000 / μl. Päevane annus 75 mg ei tohi ületada.
Eltrombopaagiravi ajal tuleb regulaarselt jälgida vere keemilist koostist ja maksafunktsiooni parameetreid ning eltrombopaagi annustamisskeemi tuleb kohandada vastavalt trombotsüütide arvule, nagu on näidatud tabelis 1. Eltrombopaagiravi ajal tuleb igal nädalal kontrollida täielikku vereanalüüsi, sealhulgas trombotsüütide arvu ja perifeerset vereanalüüsi, kuni saavutatakse stabiilne trombotsüütide arv (≥ 50 000 / μl vähemalt 4 nädala jooksul).
Seejärel tuleb iga kuu teha täielik vereanalüüs, sealhulgas trombotsüütide arv ja perifeerse vere määrimine.
Tabel 1 Eltrombopaagi annuse muutmine ITP patsientidel
* - Patsientidel, kes võtavad eltrombopaagi 25 mg üks kord kahe päeva jooksul, suurendage annust 25 mg -ni üks kord ööpäevas.
? - Patsientidel, kes võtavad 25 mg eltrombopaagi üks kord ööpäevas, tuleb kaaluda annust 12,5 mg üks kord ööpäevas või 25 mg üks kord iga kahe päeva järel.
Eltrombopagi võib manustada lisaks teistele ITP ravimitele. ITP raviks kasutatavate samaaegsete ravimite annustamisskeemi tuleb kliiniliselt sobivalt muuta, et vältida trombotsüütide arvu ülemäärast suurenemist eltrombopaagravi ajal.
Enne uue annuse kohandamise kaalumist on vaja oodata vähemalt 2 nädalat, et näha annuse muutmise mõju patsiendi trombotsüütide ravivastusele.
Eltrombopaagi standardne annuse muutmine allapoole või ülespoole peaks olema 25 mg üks kord ööpäevas.
Ravi katkestamine
Ravi eltrombopaagiga tuleb lõpetada, kui trombotsüütide arv ei suurene kliiniliselt olulise verejooksu vältimiseks piisavale tasemele pärast neljanädalast ravi 75 mg eltrombopaagiga üks kord ööpäevas.
Patsiente tuleb perioodiliselt kliiniliselt hinnata ja ravi jätkamise üle otsustab arst individuaalselt. Splenektoomiata patsientidel peaks see hõlmama splenektoomia hindamist. Ravi katkestamisel on võimalik trombotsütopeenia kordumine (vt lõik 4.4).
Kroonilise HCV hepatiidiga seotud trombotsütopeenia
Kui eltrombopaagi manustatakse koos viirusevastaste ravimitega, tuleb asjakohase ohutusalase teabe ja vastunäidustuste kohta üksikasjalikult lugeda vastavate samaaegselt manustatud ravimite omaduste kokkuvõtet.
Kliinilistes uuringutes hakkas trombotsüütide arv üldjuhul suurenema 1 nädala jooksul pärast eltrombopaagi alustamist. Eltrombopaagi ravi eesmärk peaks olema saavutada minimaalne trombotsüütide arv, mis on vajalik viirusevastase ravi alustamiseks vastavalt kliinilise praktika soovitustele. ravi eesmärk peaks olema vereliistakute arvu hoidmine tasemel, mis hoiab ära veritsustüsistuste riski, tavaliselt umbes 50 000 ... 75 000 / μl. Vältida tuleks trombotsüütide arvu> 75 000 / μl .Annuse muutmine põhineb trombotsüütide arvu vastusel.
Esialgne annustamisskeem
Eltrombopaagravi tuleb alustada annusega 25 mg üks kord ööpäevas. Ida -Aasia päritolu kroonilise HCV hepatiidi või kerge maksakahjustusega patsientidel ei ole vaja annust muuta (vt lõik 5.2).
Annuse jälgimine ja muutmine
Viirusevastase ravi alustamiseks vajaliku trombotsüütide arvu saavutamiseks tuleb eltrombopaagi annust muuta 25 mg kaupa iga 2 nädala järel. Enne viirusevastase ravi alustamist tuleb trombotsüütide arvu kontrollida kord nädalas. Viirusevastase ravi alustamisel võib trombotsüütide arv langeda, seetõttu tuleb vältida eltrombopaagi annuse kohest muutmist (vt tabel 2).
Viirusevastase ravi ajal tuleb eltrombopaagi annust vastavalt vajadusele muuta, et vältida peginterferooni annuse vähendamist trombotsüütide arvu vähenemise tõttu, mis võib patsienti veritseda (vt tabel 2). Trombotsüütide arvu tuleb viirusevastase ravi ajal kontrollida kord nädalas, kuni saavutatakse stabiilne trombotsüütide arv, tavaliselt umbes 50 000–75 000 / μl. Seejärel tuleb igakuiselt teha täielik vereanalüüs, sealhulgas trombotsüütide arv ja perifeerse vere määrimine. Kui trombotsüütide arv ületab nõutavat sihtväärtust, tuleb kaaluda annuse vähendamist 25 mg ööpäevasest annusest. Soovitatav on oodata 2 nädalat, et hinnata selle ja järgnevate annuste kohandamise mõju.
Eltrombopaagi annust 100 mg üks kord ööpäevas ei tohi ületada.
Tabel 2 Eltrombopaagi annuse muutmine kroonilise HCV hepatiidiga patsientidel viirusevastase ravi ajal
* - Patsientidel, kes võtavad 25 mg eltrombopaagi üks kord ööpäevas, tuleb kaaluda ravi taasalustamist annusega 25 mg igal teisel päeval.
? - Trombotsüütide arv võib viirusevastase ravi alustamisel väheneda, seetõttu tuleb vältida eltrombopaagi annuse kohest vähendamist.
Ravi katkestamine
Ravi eltrombopaagiga tuleb lõpetada, kui viirusevastase ravi alustamiseks vajalik trombotsüütide arv ei ole saavutatud pärast 2 -nädalast 100 mg ravi.
Kui teisiti ei ole põhjendatud, tuleb eltrombopaagi ravi lõpetada, kui viirusevastane ravi lõpetatakse. Liigne trombotsüütide arvu vastus või maksafunktsiooni testide suured kõrvalekalded nõuavad samuti ravi katkestamist.
Raske aplastiline aneemia
Esialgne annustamisskeem
Ravi eltrombopaagiga tuleb alustada annusega 50 mg üks kord ööpäevas. Ida -Aasia päritolu patsientidel tuleb ravi eltrombopaagiga alustada vähendatud annusega 25 mg üks kord ööpäevas (vt lõik 5.2). Ravi ei tohi alustada, kui patsientidel on juba olemas kromosoomi 7 tsütogeneetilised kõrvalekalded.
Annuse jälgimine ja muutmine
Hematoloogilise ravivastuse saavutamiseks on vaja annust tiitrida, tavaliselt kuni 150 mg, ja see võib võtta aega kuni 16 nädalat pärast eltrombopaagiravi alustamist (vt lõik 5.1). Eltrombopaagi annust tuleb muuta 50 mg kaupa. Iga 2 nädala järel, et saavutada trombotsüütide sihtmärk arv ≥ 50 000 / μl. Patsientidel, kes võtavad 25 mg üks kord ööpäevas, tuleb annust suurendada 50 mg -ni ööpäevas enne 50 mg annuste suurendamist. Seda ei tohi ületada. annus 150 mg ööpäevas ravi ajal eltrombopaagiga ja muudetud eltrombopaagi annustamisskeemi, mis põhineb trombotsüütide arvul, nagu on näidatud tabelis 3.
Tabel 3 Eltrombopagi annuse muutmine raske aplastilise aneemiaga patsientidel
Vähendamine patsientidel, kellel on trilineaarne ravivastus (valged verelibled, punased verelibled ja trombotsüüdid)
Patsiendid, kes saavutavad vähemalt 8 nädalat kestva trilineaarse ravivastuse, sealhulgas vereülekande sõltumatuse: eltrombopaagi annust võib vähendada 50%.
Kui vereanalüüs püsib pärast 8 nädala möödumist vähendatud annusega, tuleb eltrombopaagi kasutamine katkestada ja verepilti jälgida. Kui trombotsüütide arv langeb hemoglobiini tasemelt neutrofiilide tasemele tasemele
Katkestus
Kui pärast 16 -nädalast eltrombopaagiravi ei ilmnenud hematoloogilist vastust, tuleb ravi katkestada. Kui avastatakse uusi tsütogeneetilisi kõrvalekaldeid, tuleb kaaluda, kas ravi jätkamine eltrombopaagiga on asjakohane (vt lõigud 4.4 ja 4.8). Trombotsüütide arvu ülemäärane ravivastus (nagu on näidatud tabelis 3) või suured kõrvalekalded maksatestides nõuavad ka eltrombopaagi kasutamise katkestamist (vt lõik 4.8).
Spetsiaalsed populatsioonid
Neerupuudulikkus
Neerupuudulikkusega patsientidel ei ole annuse kohandamine vajalik. Neerufunktsiooni kahjustusega patsiendid peavad eltrombopaagi kasutama ettevaatlikult ja hoolika järelevalve all, näiteks kontrollides seerumi kreatiniini ja / või uriinianalüüsi (vt lõik 5.2).
Maksapuudulikkus
Eltrombopaagi ei tohi kasutada maksapuudulikkusega (Child-Pugh skoor ≥ 5) ITP-ga patsientidel, välja arvatud juhul, kui oodatav kasu kaalub üles tuvastatud portaalveeni tromboosi riski (vt lõik 4.4).
Kui eltrombopaagi kasutamist peetakse maksapuudulikkusega ITP-ga patsientide jaoks vajalikuks, peab algannus olema 25 mg üks kord ööpäevas. Pärast eltrombopaagi annuse manustamise alustamist maksapuudulikkusega patsientidel tuleb 3-nädalane intervall enne annuse suurendamist.
Kroonilise HCV hepatiidi ja kerge maksapuudulikkusega (Child-Pugh skoor ≤ 6) trombotsütopeeniaga patsientidel ei ole annuse kohandamine vajalik. Kroonilise HCV hepatiidi ja raske maksapuudulikkusega aplastilise aneemiaga patsiendid peaksid alustama eltrombopaagi annusega 25 mg üks kord ööpäevas (vt lõik 5.2). Pärast eltrombopaagi ravi alustamist maksapuudulikkusega patsientidel tuleb enne annuse suurendamist jälgida 2 -nädalast intervalli.
Kaugelearenenud kroonilise maksahaigusega trombotsütopeenilistel patsientidel, keda ravitakse eltrombopaagiga kas invasiivsete protseduuride ettevalmistamisel või kroonilise HCV hepatiidiga patsientidel, keda ravitakse viirusevastase raviga, on suurenenud kõrvaltoimete, sealhulgas maksa dekompensatsiooni ja trombemboolia tekkerisk (vt lõigud 4.4 ja 4.4). 4.8).
Eakad kodanikud
Eltrombopaagi kasutamise kohta 65 -aastastel ja vanematel ITP -ga patsientidel on piiratud andmed ning üle 85 -aastaste ITP -ga patsientide kliiniline kogemus puudub. Eltrombopaagi kliinilistes uuringutes ei täheldatud kliiniliselt üldisi erinevusi. Oluline eltrombopaagi ohutuse osas Teised teatatud kliinilised kogemused ei ole tuvastanud erinevusi eakate ja nooremate patsientide ravivastustes, kuid ei saa välistada mõnede vanemate isikute suuremat tundlikkust (vt lõik 5.2).
Eltrombopaagi kasutamise kohta kroonilise HCV-indutseeritud hepatiidi ja AAS-iga patsientidel vanuses üle 75 aasta on vähe andmeid. Nende patsientide puhul tuleb olla ettevaatlik (vt lõik 4.4).
Ida -Aasia patsiendid
Ida -Aasia päritolu (nt Hiina, Jaapani, Taiwani, Korea või Tai) patsientidel, sealhulgas maksakahjustusega patsientidel, tuleb eltrombopaagi ravi alustada annusega 25 mg üks kord ööpäevas (vt lõik 5.2).
Jätkata tuleb patsiendi trombotsüütide arvu jälgimist ja järgida standardseid kriteeriume annuse edasiseks muutmiseks.
Lapsed
Revolade't ei soovitata alla 1 -aastastele lastele, kellel on krooniline ITP, kuna puuduvad piisavad andmed ohutuse ja efektiivsuse kohta. Eltrombopaagi ohutus ja efektiivsus lastel ja noorukitel (
Manustamisviis
Suukaudseks kasutamiseks.
Tablette tuleb võtta vähemalt kaks tundi enne või neli tundi pärast mis tahes toodet, näiteks antatsiide, piimatooteid (või muid kaltsiumi sisaldavaid toiduaineid) või polüvalentseid katioone (nt rauda, kaltsiumi, magneesiumi, alumiiniumi, seleeni ja tsinki) sisaldavaid mineraalseid toidulisandeid. (vt lõigud 4.5 ja 5.2).
04.3 Vastunäidustused
Ülitundlikkus eltrombopaagi või lõigus 6.1 loetletud mis tahes abiainete suhtes.
04.4 Erihoiatused ja asjakohased ettevaatusabinõud kasutamisel
Kõrvaltoimete, sealhulgas eluohtliku maksa dekompensatsiooni ja trombembooliliste sündmuste risk suureneb kaugelearenenud kroonilise maksahaigusega trombotsütopeenilise HCV-indutseeritud hepatiidiga patsientidel, kelle albumiinisisaldus on ≤ 35 g / l või skoori mudel. Maksahaigus (MELD) ≥ 10, kui seda ravitakse eltrombopaagiga koos interferoonipõhise raviga. Lisaks oli ravi eelised püsiva viroloogilise ravivastuse (SVR) saavutanud patsientide osakaalu osas platseeboga võrreldes tagasihoidlikud nendel patsientidel (eriti neil, kelle algne albumiin oli ≤ 35 g / l) võrreldes kogu rühmaga.Ravi eltrombopaagiga võib nendel patsientidel alustada ainult kaugelearenenud kroonilise HCV hepatiidi ravis kogenud arst ja ainult siis, kui trombotsütopeenia või viirusevastase ravi katkestamise risk nõuab sekkumist. Kui ravi peetakse kliiniliselt näidustatud, on vajalik nende patsientide hoolikas jälgimine.
Kombinatsioon otsese toimega viirusevastaste ainetega
Ohutust ja efektiivsust ei ole tõestatud kombinatsioonis otsese toimega viirusevastaste ainetega, mis on heaks kiidetud kroonilise HCV hepatiidi raviks.
Hepatotoksilisuse oht
Eltrombopaagi manustamine võib põhjustada maksafunktsiooni häireid ja tõsist hepatotoksilisust, mis võib olla eluohtlik. Kroonilise ITP korral eltrombopaagiga kontrollitud kliinilistes uuringutes täheldati seerumi alaniinaminotransferaasi (ALAT), aspartaataminotransferaasi (AST) ja bilirubiini taseme tõusu (vt lõik 4.8).
Need muutused olid enamasti kerged (1. – 2. Aste), pöörduvad ja nendega ei kaasnenud kliiniliselt olulisi sümptomeid, mis oleksid viitanud maksafunktsiooni kahjustusele. Kolmes platseebokontrollitud uuringus kroonilise ITP-ga täiskasvanutel osales 1 ja ühel eltrombopaagi rühma patsiendil oli "4. astme kõrvalekalded maksafunktsiooni parameetrites. Kahes platseebokontrollitud uuringus kroonilise ITP-ga lastel (vanuses 1 kuni 17 aastat) oli ALAT väärtus ≥ 3 korda kõrgem normi ülemisest piirist ( x ULN) täheldati vastavalt 4,7% ja 0% eltrombopaagi ja platseeborühmas.
Kahes kontrollitud kliinilises uuringus kroonilise HCV hepatiidiga patsientidel teatati ALAT või ASAT ≥ 3 korda üle normi ülemise piiri (ULN) vastavalt 34% ja 38% eltrombopaagi ja platseeborühmas. Enamikul patsientidest, kes on saanud eltrombopaagi kombinatsioonis peginterferooni / ribaviriiniga, tekib kaudne hüperbilirubineemia. Üldiselt teatati üldbilirubiinist ≥ 1,5 korda üle normi ülemise piiri 76% ja 50% eltrombopaagi ja platseeborühmas.
Seerumi ALAT-, ASAT- ja bilirubiinisisaldust tuleb mõõta enne eltrombopaagi alustamist, iga 2 nädala järel annuse kohandamise faasis ja kord kuus pärast stabiilse annuse saavutamist.
Eltrombopaag pärsib UDP glükorosüültransferaasi (UGT) 1A1 ja orgaanilise aniooni transportija polüpeptiidi (OATP) 1B1, mis võib põhjustada kaudset hüperbilirubineemiat. Kui bilirubiin on tõusnud, tuleb fraktsioneerimine läbi viia. Seerumi maksafunktsiooni testide kõrvalekaldeid tuleb hinnata uuesti, testides 3-5 päeva Kui kõrvalekalded on kinnitust leidnud, tuleb seerumi maksafunktsiooni analüüse jälgida, kuni kõrvalekalded kaovad, stabiliseeruvad või naasevad algtasemele.
Eltrombopaagi manustamine tuleb lõpetada, kui ALAT -i tase tõuseb (normaalse maksafunktsiooniga patsientidel ≥ 3 korda üle normi ülemise piiri või ≥ 3 korda algväärtusest või> 5 korda üle normi ülemise piiri, olenevalt sellest, kumb on madalam, patsientidel, kellel ravi alguses suureneb transaminaaside sisaldus) ja kui:
- progressiivne või
- püsivad ≥ 4 nädalat või
- millega kaasneb otsese bilirubiini tõus või
- nendega kaasnevad maksakahjustuse kliinilised sümptomid või tõendid maksa dekompensatsiooni kohta.
Eltrombopaagi manustamisel maksahaigusega patsientidele tuleb olla ettevaatlik. ITP ja SAAga patsientidel tuleb kasutada väiksemat eltrombopaagi algannust. Maksapuudulikkusega patsientidele manustamisel tuleb hoolikalt jälgida (vt lõik 4.2).
Maksapuudulikkus (kasutamine koos interferooniga)
Maksakahjustus kroonilise HCV hepatiidiga patsientidel: jälgimine on vajalik patsientidel, kelle albumiinisisaldus on madal (≤ 35 g / l) või MELD skoor ≥ 10.
Kroonilise HCV hepatiidi ja tsirroosiga patsientidel võib alfa -interferoonravi saamisel olla oht maksakahjustuse tekkeks. Kahes kontrollitud kliinilises uuringus kroonilise HCV hepatiidiga trombotsütopeeniaga patsientidel esines eltrombopaagi rühmas (11%) sagedamini maksa dekompensatsiooni (astsiit, hepaatiline entsefalopaatia, veenilaiendite hemorraagia, spontaanne bakteriaalne peritoniit) kui platseebo rühmas (6%). Patsientidel, kellel oli algul madal albumiinisisaldus (≤ 35 g / l) või MELD skoor ≥ 10, oli maksa dekompensatsiooni risk kolm korda suurem ja surmaga lõppevate kõrvaltoimete risk võrreldes patsientidega, kellel oli vähem arenenud maks. Lisaks oli ravist saadav kasu SVR -i saavutamise määra osas platseeboga võrreldes neil patsientidel (eriti neil, kelle albumiini algväärtus oli ≤ 35 g / l) võrreldes kogu rühmaga tagasihoidlik. Eltrombopagi tohib neile patsientidele manustada ainult pärast oodatava kasu ja riski hoolikat kaalumist. Nende tunnustega patsiente tuleb hoolikalt jälgida maksa dekompensatsiooni nähtude ja sümptomite suhtes. Ravimi katkestamise kriteeriumide osas tuleb viidata vastavale interferooni ravimi omaduste kokkuvõttele. Kui viirusevastane ravi katkestatakse maksa dekompensatsiooni tõttu, tuleb eltrombopaag katkestada.
Trombootilised / trombemboolsed tüsistused
Kontrollitud kliinilistes uuringutes kroonilise HCV hepatiidiga trombotsütopeeniaga patsientidel, kes said interferoonipõhist ravi (n = 1439), esines eltrombopaagiga ravitud isikutest 385 955 (4%) ja 6 platseeborühmas 484 (1%) isikut. (TEE). Teated trombootiliste / trombembooliliste komplikatsioonide kohta hõlmasid nii venoosseid kui ka arteriaalseid sündmusi. Enamik TEE-sid ei olnud tõsised ja lahenesid uuringu lõpuks. Portaalveeni tromboos oli mõlemas ravigrupis kõige sagedasem TEE (2% eltrombopaagiga ravitud patsientidel võrreldes TEE sümptomite ja sümptomitega).
TEE risk suurenes kroonilise maksahaigusega patsientidel (krooniline maksahaigus, CLD), keda raviti invasiivsete protseduuride ettevalmistamisel kahe nädala jooksul 75 mg eltrombopaagiga üks kord ööpäevas.
Kuuel 143 -st (4%) CLD -ga täiskasvanud patsiendist, kes said eltrombopaagi, tekkisid TEE -d (kõik hõlmasid portaalveeni süsteemi) ja kahel 145 -st (1%) platseeborühmas esines TEE -sid (üks hõlmas portaalveeni süsteemi ja müokardiinfarkti) . Viiel eltrombopaagiga ravitud 6 -st patsiendist esinesid trombootilised tüsistused trombotsüütide arvuga> 200 000 / mikroliitris ja 30 päeva jooksul pärast viimast eltrombopaagi annust. .
Eltrombopaagi ITP kliinilistes uuringutes täheldati trombembooliaid madala ja normaalse trombotsüütide arvuga. Ettevaatlik peab olema eltrombopaagi manustamisel patsientidele, kellel on teadaolevad trombemboolia riskifaktorid, sealhulgas, kuid mitte ainult, pärilikud (nt V faktor Leiden) või omandatud (nt ATIII puudulikkus, antifosfolipiidsündroom) riskifaktorid, vanem, pikaajalise immobiliseerimisega patsiendid , pahaloomulised kasvajad, rasestumisvastased vahendid või hormoonasendusravi, operatsioon / trauma, rasvumine ja suitsetamine. Trombotsüütide arvu tuleb hoolikalt jälgida ja kaaluda eltrombopaagi annuse vähendamist või ravi katkestamist, kui trombotsüütide arv ületab nõutava taseme (vt lõik 4.2). Kasu ja riski suhet tuleb kaaluda patsientidel, kellel on ükskõik millise etioloogiaga TEE sündmuste risk.
Eltrombopaagi ei tohi kasutada maksapuudulikkusega (Child-Pugh skoor ≥ 5) ITP-ga patsientidel, välja arvatud juhul, kui oodatav kasu kaalub üles tuvastatud portaalveeni tromboosi riski. Kui ravi peetakse sobivaks, tuleb eltrombopaagi manustamisel maksapuudulikkusega patsientidele olla ettevaatlik (vt lõigud 4.2 ja 4.8).
Verejooks pärast eltrombopaagi kasutamise lõpetamist
Trombotsütopeenia ilmneb pärast eltrombopaagi ravi katkestamist tõenäoliselt uuesti. Pärast eltrombopaagi kasutamise lõpetamist taastuvad trombotsüütide arv enamikul patsientidest 2 nädala jooksul algväärtusele, mis suurendab verejooksu riski ja võib mõnel juhul põhjustada verejooksu. See risk suureneb, kui ravi eltrombopaagiga lõpetatakse antikoagulantide ja Kui eltrombopaagiravi katkestatakse, soovitatakse ITP -ravi jätkata vastavalt kehtivatele juhistele. Lisaks võib meditsiiniline ravi hõlmata antikoagulant- ja / või hüübimisvastase ravi lõpetamist. -trombotsüütide, antikoagulantide pöördumine või trombotsüütide tugi. pärast eltrombopaagi kasutamise lõpetamist tuleb neid jälgida 4 nädala jooksul.
Kroonilise HCV hepatiidi kliinilistes uuringutes on pärast peginterferooni, ribaviriini ja eltrombopaagi kasutamise lõpetamist teatatud maoverejooksude sagedasemast esinemisest, sealhulgas rasketest ja surmaga lõppevatest juhtudest.
Pärast ravi lõpetamist tuleb patsiente jälgida maoverejooksu nähtude või sümptomite suhtes.
Luuüdi retikuliini moodustumine ja luuüdi fibroosi tekkimise oht
Enne eltrombopaagravi alustamist tuleb perifeerse vere määrimist hoolikalt uurida, et teha kindlaks raku morfoloogiliste kõrvalekallete algtaseme tase. Pärast eltrombopaagi stabiilse annuse kindlakstegemist tuleb iga kuu teha täielik vereanalüüs koos valgete vereliblede diferentsiaaliga. Kui täheldatakse ebaküpseid või düsplastilisi rakke, tuleb perifeerse vere määrimist uurida uute morfoloogiliste kõrvalekallete (nt pisarakujuliste punaliblede) suhtes. (dakrüotsüüdid) ja tuumalised, ebaküpsed valged verelibled) või halvenemine või tsütopeenia. Kui patsiendil tekivad uued või süvenevad morfoloogilised kõrvalekalded või tsütopeenia, tuleb ravi eltrombopaagiga katkestada ja võtta. Kaaluge luuüdi biopsiat, sealhulgas fibroosi hindamist.
Olemasoleva müelodüsplastilise sündroomi (MDS) progresseerumine
TPO-R agonistid on kasvufaktorid, mis kutsuvad esile trombopoeetiliste eellasrakkude proliferatsiooni ja diferentseerumist ning trombotsüütide teket. TPO-R ekspresseerub peamiselt müeloidse liini rakkude pinnal. TPO-R agonistide puhul on oht, et nad võivad stimuleerida olemasolevate neoplastiliste hemopaatiate, nagu müelodüsplastiline sündroom, progresseerumist.
MDO-ga patsientidel TPO-R agonistiga läbi viidud kliinilistes uuringutes on täheldatud blastrakkude arvu mööduvat suurenemist ja teatatud haiguse progresseerumisest MDS-st ägeda müeloidse leukeemia (AML) suhtes.
ITP või SAA diagnoos täiskasvanutel ja eakatel patsientidel tuleb kinnitada, välistades muud trombotsütopeeniaga seotud patoloogiad, eriti MDS diagnoos. Haiguse ja ravi ajal tuleb kaaluda luuüdi aspiratsiooni ja biopsiat, eriti üle 60 -aastastel patsientidel, kellel on süsteemsed sümptomid või ebanormaalsed nähud, näiteks perifeersete blastrakkude suurenemine.
Eltrombopaagi efektiivsust ja ohutust teiste trombotsütopeeniliste seisundite, sealhulgas keemiaravist põhjustatud trombotsütopeenia või MDS korral ei ole tõestatud.
Eltrombopaagi ei tohi kasutada väljaspool kliinilisi uuringuid MDS -st või muust trombotsütopeenia põhjusest tingitud trombotsütopeenia raviks, välja arvatud lubatud näidustustel.
Tsütogeneetilised kõrvalekalded ja MDS / AML progresseerumine AAS -iga patsientidel
On teada, et AAS -ga patsientidel arenevad tsütogeneetilised kõrvalekalded. Ei ole teada, kas eltrombopaag suurendab AAS -ga patsientidel tsütogeneetiliste kõrvalekallete riski. II faasi kliinilises uuringus, kus eltrombopaagi kasutati AAS -is, täheldati uute tsütogeneetiliste kõrvalekallete esinemissagedust 19% patsientidest [8/43 (neist 5 -l olid kromosoomi 7 kõrvalekalded)]. Uuringu keskmine aeg tsütogeneetilise kõrvalekalde ilmnemiseks oli 2,9 kuud.
Kliinilistes uuringutes, milles kasutati eltrombopaagi ASA -s, diagnoositi MDS 4% -l patsientidest (5/133). Keskmine aeg diagnoosini alates eltrombopaagi ravi alustamisest oli kolm kuud.
Patsientidel, kellel on refraktaarsed või tugevalt eeltöödeldud SAA -d ja kes saavad eelnevat immunosupressiivset ravi, soovitatakse enne eltrombopaagi alustamist, 3 -kuulist ravi ja seejärel iga 6 kuu tagant tsütogeneetikat uurida luuüdi aspiraadi suhtes. Uute avastamise korral. Tsütogeneetilised kõrvalekalded kaaluda, kas on asjakohane jätkata eltrombopaagi kasutamist.
Silma muutused
Eltrombopaagi toksilisuse uuringutes närilistel on täheldatud katarakti (vt lõik 5.3). Kontrollitud kliinilistes uuringutes trombotsütopeeniaga kroonilise HCV hepatiidiga patsientidel, kes said interferoonravi (n = 1439), teatati 8% -l rühmast olemasoleva algse katarakti progresseerumisest või uue katarakti ilmnemisest. Võrkkesta hemorraagiaid, peamiselt 1. või 2. astet, teatati kroonilise HCV hepatiidiga patsientidel, kes said interferooni, ribaviriini ja eltrombopaagi (2% eltrombopaagi rühmas ja 2% platseeborühmas). Verejooksud esinesid võrkkesta (preretinaalne), võrkkesta all (subretinaalne) või võrkkesta koes. Soovitatav on patsientide regulaarne oftalmoloogiline jälgimine.
QT / QTc laiend
QTc uuring tervetel vabatahtlikel annuses 150 mg eltrombopaagi ööpäevas ei näidanud kliiniliselt olulist mõju südame repolarisatsioonile. ITP patsientide ja kroonilise HCV hepatiidiga trombotsütopeeniaga patsientide kliinilistes uuringutes on teatatud QTc -intervalli pikenemisest. Nende QTc -intervalli pikenemise juhtude kliiniline tähtsus ei ole teada.
Vastuse kadumine eltrombopaagile
Ravivastuse kadumine või trombotsüütide ravivastuse ebaõnnestumine eltrombopaagi kasutamisel soovitatud terapeutilises vahemikus peaks vallandama põhjuslike tegurite otsimise, sealhulgas luuüdi retikuliini suurenemise.
Lapsed
Eespool nimetatud ITP hoiatusi ja ettevaatusabinõusid kohaldatakse ka laste suhtes.
04.5 Koostoimed teiste ravimitega ja muud koostoimed
Eltrombopaagi toime teistele ravimitele
HMG CoA reduktaasi inhibiitorid
Haridus in vitro näitas, et eltrombopaag ei ole orgaanilise anioonse transporteri polüpeptiidi OATP1B1 substraat, vaid on selle transporteri inhibiitor. Haridus in vitro on näidanud ka, et eltrombopaagi on rinnavähi resistentsuse valgu (BCRP) substraat ja inhibiitor. Eltrombopaagi manustamine 39 tervele täiskasvanud patsiendile 75 mg üks kord ööpäevas 5 päeva jooksul koos 10 mg rosuvastatiini annusega, mis on OATP1B1 ja BCRP substraat, suurendas rosuvastatiini plasmakontsentratsiooni 103% võrra (usaldusvahemik 90% [CI]: 82 %, 126%) ja AUC0-? 55% (90% CI: 42%, 69%). Samuti on oodata koostoimeid teiste HMG-CoA reduktaasi inhibiitoritega, sealhulgas atorvastatiini, fluvastatiini, lovastatiini, pravastatiini ja simvastatiiniga. Samaaegsel manustamisel koos eltrombopaagiga tuleb kaaluda statiinide annuse vähendamist ja hoolikat jälgimist statiiniga seotud kõrvaltoimete suhtes (vt lõik 5.2).
OATP1B1 ja BCRP substraadid
Eltrombopaagi ja OATP1B1 substraatide (nt metotreksaat) ja BCRP (nt topotekaan ja metotreksaat) samaaegsel manustamisel tuleb olla ettevaatlik (vt lõik 5.2).
Tsütokroom P450 substraadid
Uuringutes, kus kasutati inimese maksa mikrosoome, ei näidanud eltrombopaag (kuni 100 mcM) inhibeerimist. in vitro CYP450 ensüümidest 1A2, 2A6, 2C19, 2D6, 2E1, 3A4 / 5 ja 4A9 / 11 ning oli CYP2C8 ja CYP2C9 inhibiitor, mõõdetuna paklitakseeli ja diklofenaki kasutamisega. 75 terve eltrombopaagi manustamine üks kord ööpäevas 7 päeva jooksul 24 tervele meessoost isikule ei inhibeerinud ega indutseerinud "inimese" sondide 1A2 (kofeiin), 2C19 (omeprasool), 2C9 (flurbiprofeen) või 3A4 (midasolaam) ainevahetust. Eltrombopaagi ja CYP450 substraatide samaaegsel manustamisel ei ole oodata kliiniliselt olulisi koostoimeid (vt lõik 5.2).
HCV proteaasi inhibiitorid
Kui eltrombopaagi manustatakse koos telapreviiri või botsepreviiriga, ei ole annuse muutmine vajalik.
Ühekordse 200 mg eltrombopaagi annuse manustamine koos 750 mg telapreviiriga iga 8 tunni järel ei muutnud telapreviiri plasmakontsentratsiooni.
Eltrombopaagi 200 mg ühekordse annuse manustamine koos 800 mg bocepreviiriga iga 8 tunni järel ei muutnud bocepreviiri plasma AUC (0-?), Kuid suurendas C-d 20% ja vähendas C-d 32%. Cmin vähenemist ei ole kindlaks tehtud: HCV pärssimiseks on soovitatav hoolikam kliiniline ja laboratoorne jälgimine.
Teiste ravimite toime eltrombopaagile
Tsüklosporiin
In vitro uuringud on näidanud, et eltrombopaag on BCRP substraat ja inhibiitor. 200 mg ja 600 mg tsüklosporiini (BCRP inhibiitor) samaaegsel manustamisel täheldati eltrombopaagi ekspositsiooni vähenemist (vt lõik 5.2).Ravi ajal võib eltrombopaagi annust muuta vastavalt patsiendi trombotsüütide arvule (vt lõik 4.2). Kui eltrombopaagi manustatakse koos tsüklosporiiniga, tuleb trombotsüütide arvu jälgida vähemalt kord nädalas 2 ... 3 nädala jooksul. Trombotsüütide arvu tulemuste põhjal võib osutuda vajalikuks eltrombopaagi annuse suurendamine.
Mitmevalentsed katioonid (kelaatimine)
Eltrombopaag kelaatib polüvalentseid katioone nagu raud, kaltsium, magneesium, alumiinium, seleen ja tsink. Eltrombopaagi ühekordse 75 mg annuse manustamine koos polüvalentset katiooni sisaldava antatsiidiga (1524 mg alumiiniumhüdroksiidi ja 1425 mg magneesiumkarbonaati) vähendab AUC0-? plasma eltrombopaag kuni 70% (90% CI: 64%, 76%) ja Cmax kuni 70% (90% CI: 62%, 76%).
Eltrombopaagi tuleb võtta vähemalt 2 tundi enne või 4 tundi pärast mis tahes antatsiidseid tooteid, piimatooteid või mineraalseid toidulisandeid, mis sisaldavad polüvalentseid katioone, et vältida eltrombopagi imendumise olulist vähenemist kelaatimise tõttu (vt lõigud 4.2 ja 5.2).
Koostoime toiduga
Eltrombopagi tablettide või suukaudse suspensiooni pulbri manustamine koos kõrge kaltsiumisisaldusega toiduga (nt toiduga, mis sisaldas piimatooteid) vähendas oluliselt AUC0-? ja eltrombopaagi plasma Cmax. Seevastu eltrombopaagi manustamine 2 tundi enne või 4 tundi pärast kõrge kaltsiumisisaldusega sööki või madala kaltsiumisisaldusega toitu.
Lopinaviir / ritonaviir
Eltrombopaagi ja lopinaviiri / ritonaviiri samaaegne manustamine võib põhjustada eltrombopaagi kontsentratsiooni vähenemist. Uuring, milles osales 40 tervet vabatahtlikku, näitas, et eltrombopaagi 100 mg ühekordse annuse samaaegne manustamine koos 400/100 mg lopinaviiri / ritonaviiri annusega kaks korda ööpäevas vähendas eltrombopaagi AUC (0-?) 17% (90 %CI: 6,6%; 26,6%). Seetõttu tuleb eltrombopaagi ja lopinaviiri / ritonaviiri samaaegsel manustamisel olla ettevaatlik. Trombotsüütide arvu tuleb hoolikalt jälgida, et tagada lopromaviiri / ritonaviirravi alustamisel või lõpetamisel eltrombopaagi sobiva kliinilise annuse reguleerimine.
CYP1A2 ja CYP2C8 inhibiitorid ja indutseerijad
Eltrombopaag metaboliseerub mitmel viisil, sealhulgas CYP1A2, CYP2C8, UGT1A1 ja UGT1A3 (vt lõik 5.2). Ravimid, mis inhibeerivad või indutseerivad ühte ensüümi, ei mõjuta tõenäoliselt oluliselt eltrombopaagi plasmakontsentratsiooni; samas kui ravimid, mis inhibeerivad või indutseerivad mitmeid ensüüme, võivad eltrombopaagi kontsentratsiooni suurendada (nt fluvoksamiin) või vähendada (nt rifampitsiin).
HCV proteaasi inhibiitorid
Ravimite koostoimete farmakokineetilise uuringu tulemused näitavad, et 800 mg bocepreviiri korduvannuste või telapreviiri 750 mg iga 8 tunni järel manustamine koos ühekordse 200 mg eltrombopaagi annusega ei muutnud eltrombopaagi plasmakontsentratsiooni. kliiniliselt olulisel tasemel.
Ravimid ITP raviks
Kliinilistes uuringutes kasutatud ravimid ITP ravis kombinatsioonis eltrombopaagiga hõlmasid kortikosteroide, danasooli ja / või asatiopriini, intravenoosset immunoglobuliini (IVIG) ja anti-D immunoglobuliini. Trombotsüütide arvu tuleb jälgida, kui eltrombopaagi manustatakse koos teiste ITP raviks kasutatavate ravimitega, et vältida trombotsüütide arvu ületamist soovitatud vahemikust (vt lõik 4.2).
04.6 Rasedus ja imetamine
Rasedus
Eltrombopaagi kasutamise kohta rasedatel andmed puuduvad või on piiratud koguses Loomkatsed on näidanud reproduktiivtoksilisust (vt lõik 5.3). Võimalik oht inimestele ei ole teada.
Revolade't ei soovitata raseduse ajal kasutada.
Fertiilses eas naised / rasestumisvastased vahendid meestel ja naistel
Revolade'i ei soovitata kasutada fertiilses eas naistel, kes ei kasuta rasestumisvastaseid vahendeid.
Toitmisaeg
Ei ole teada, kas eltrombopaag / selle metaboliidid erituvad rinnapiima. Loomkatsed on näidanud, et eltrombopaag eritub tõenäoliselt rinnapiima (vt lõik 5.3); seetõttu ei saa välistada riski imetavale imikule. Tuleb otsustada, kas katkestada rinnaga toitmine või jätkata / hoiduda Revolade -ravist, hinnates kasu rinnaga toitmine lapsele ja teraapia kasu naisele.
Viljakus
Isaste ja emaste rottide viljakust ei mõjutanud inimestega võrreldavad ekspositsioonid, kuid ei saa välistada riski inimestele (vt lõik 5.3).
04.7 Mõju autojuhtimise ja masinate käsitsemise võimele
Eltrombopaag mõjutab ebaoluliselt autojuhtimise ja masinate käsitsemise võimet. Patsiendi võimet täita ülesandeid, mis nõuavad otsustusvõimet, motoorseid ja kognitiivseid oskusi, tuleb meeles pidada patsiendi kliinilist seisundit ja eltrombopaagi kõrvaltoimete profiili, sealhulgas pearinglust ja tähelepanelikkuse puudumist.
04.8 Kõrvaltoimed
Ohutusprofiili kokkuvõte
Neljas kontrollitud ja kahes kontrollimata kliinilises uuringus raviti eltrombopaagi%-ga 530 kroonilise ITP -ga täiskasvanud patsienti. Eltrombopaagi ekspositsiooni keskmine kestus oli 260 päeva. Kõige olulisemad tõsised kõrvaltoimed olid hepatotoksilisus ja trombootilised / trombemboolilised sündmused. Kõige sagedasemad kõrvaltoimed, mis esinesid vähemalt 10% patsientidest, olid: peavalu, aneemia, söögiisu vähenemine, unetus, köha, iiveldus, kõhulahtisus, alopeetsia, kihelus, müalgia, palavik, väsimus, gripilaadne haigus, asteenia, külmavärinad ja perifeerne turse.
Kahes kontrollitud kliinilises uuringus raviti eltrombopaagiga 171 kroonilise ITP -ga last. Kokkupuute mediaan kestus oli 171. Kõrvaltoimete profiil oli võrreldav täiskasvanute omaga, kellel esines mõningaid täiendavaid kõrvaltoimeid, mis on tähistatud järgmises tabelis.
Kõige sagedasemad kõrvaltoimed 1 -aastastel ja vanematel ITP -ga lastel (≥ 3% ja suuremad kui platseebo) olid suured hingamisteede infektsioonid, nasofarüngiit, köha, kõhulahtisus, palavik, nohu, kõhuvalu, neelu- ja hambavalu, nahalööve, suurenenud AST ja rinorröa.
Kahes kontrollitud kliinilises uuringus raviti eltrombopaagiga 955 HCV infektsiooniga trombotsütopeenilist patsienti. Kokkupuute keskmine kestus oli 183 päeva. Kõige olulisemad tuvastatud tõsised kõrvaltoimed olid hepatotoksilisus ja trombootilised / trombemboolilised sündmused. Kõige sagedasemad kõrvaltoimed, mis esinesid vähemalt 10% patsientidest, olid: peavalu, aneemia, söögiisu vähenemine, unetus, köha , iiveldus, kõhulahtisus, alopeetsia, sügelus, müalgia, palavik, väsimus, gripitaoline haigus, asteenia, külmavärinad ja perifeerne turse.
Eltrombopaagi ohutust raske aplastilise aneemia korral hinnati avatud, ühe käega kliinilises uuringus (N = 43), milles 12 patsienti (28%) raviti> 6 kuud ja 9 patsienti (21%). > 1 aasta. Kõige olulisemad tõsised kõrvaltoimed olid febriilne neutropeenia ja sepsis / infektsioonid. Kõige sagedasemad kõrvaltoimed (vähemalt 10% patsientidest) olid: peavalu, pearinglus, unetus, köha, õhupuudus, valu neelus, rinorröa , iiveldus, kõhulahtisus, kõhuvalu, suurenenud transaminaaside sisaldus, verevalumid, artralgia, lihasspasmid, jäsemete valu, väsimus, palavikuline neutropeenia ja palavik.
Kõrvaltoimete loetelu
Allpool on loetletud kõrvaltoimed täiskasvanute ITP uuringutes (N = 550), ITP -uuringutes lastel (N = 107) ja HCV -ga nakatunud uuringutes (N = 955), AOS -uuringutes (N = 43) ja turustamisjärgsetes aruannetes. .
Väga sage (≥ 1/10)
Sage (≥ 1/100 kuni
Aeg -ajalt (≥ 1/1000 kuni
Harv (≥ 1/10 000 kuni
Väga harv (
Teadmata (ei saa hinnata olemasolevate andmete alusel)
ITP kliinilise uuringu populatsioon
Infektsioonid ja infestatsioonid
Väga tavaline
Ninaneelupõletik?, ülemiste hingamisteede infektsioonid?
levinud
Nohu?
Aeg -ajalt
Farüngiit, kuseteede infektsioonid, gripp, suu herpes, kopsupõletik, sinusiit, tonsilliit, hingamisteede infektsioonid, igemepõletik, nahainfektsioon
Healoomulised, pahaloomulised ja täpsustamata kasvajad (sh tsüstid ja polüübid)
Aeg -ajalt
Rektosigmoidse trakti kasvaja
Vere ja lümfisüsteemi häired
Aeg -ajalt
Aneemia, anisotsütoos, eosinofiilia, hemolüütiline aneemia, leukotsütoos, müelotsütoos, trombotsütopeenia, suurenenud hemoglobiin, suurenenud neutrofiilide arv, hemoglobiinisisalduse vähenemine, müelotsüütide olemasolu, trombotsüütide arvu suurenemine, valgete vereliblede arvu vähenemine.
Immuunsüsteemi häired
Aeg -ajalt
Ülitundlikkus
Ainevahetus- ja toitumishäired
Aeg -ajalt
Anoreksia, hüpokaleemia, söögiisu vähenemine, podagra, hüpokaltseemia, vere kusihappe sisalduse tõus
Psühhiaatrilised häired
Aeg -ajalt
Unehäired, depressioon, apaatia, meeleolumuutused, kerge nutmine
Närvisüsteemi häired
levinud
Paresteesiad
Aeg -ajalt
Hüpesteesia, unisus, migreen, värinad, tasakaaluhäired, düsesteesia, hemiparees, auraga migreen, perifeerne neuropaatia, perifeerne sensoorne neuropaatia, kõnehäired, toksiline neuropaatia, veresoonte peavalu
Silma häired
levinud
Kuiv silm
Aeg -ajalt
Ähmane nägemine, läätsekujuline hägusus, astigmatism, kortikaalne katarakt, silmavalu, suurenenud pisaravool, võrkkesta hemorraagia, võrkkesta pigmendi epiteelopaatia, nägemisteravuse vähenemine, nägemiskahjustus, nägemisteravuse testide kõrvalekalded, blefariit ja keratokonjunktiviit sicca
Kõrva ja labürindi häired
Aeg -ajalt
Kõrvavalu, pearinglus
Südame patoloogiad
Aeg -ajalt
Tahhükardia, äge müokardiinfarkt, kardiovaskulaarsed häired, tsüanoos, siinustahhükardia, elektrokardiogrammi QT -intervalli pikenemine
Vaskulaarsed patoloogiad
Aeg -ajalt
Süvaveenide tromboos, emboolia, õhetus, pindmine tromboflebiit, punetus, hematoom
Hingamisteede, rindkere ja mediastiinumi häired
levinud
Köha, orofarüngeaalne valu, rinorröa?
Aeg -ajalt
Kopsuemboolia, kopsuinfarkt, ebamugavustunne ninas, villid orofarünksis, valu neelus, siinushäire, uneapnoe sündroom
Seedetrakti häired
levinud
Iiveldus, kõhulahtisus *, haavandid suus, hambavalu?
* Väga sage lastel ITP patsientidel
Aeg -ajalt
Suukuivus, oksendamine, kõhuvalu, glossodüünia, verejooks suus, kõhupinge, väljaheite värvimuutus, kõhupuhitus, toidumürgitus, sagedased kõhuliigutused, hematemees, ebamugavustunne suus
Maksa ja sapiteede häired
levinud
Alaniinaminotransferaasi * tõus, aspartaataminotransferaasi * tõus, hüperbilirubineemia, maksafunktsiooni häired
Aeg -ajalt
Kolestaas, maksakahjustus, hepatiit, ravimitest põhjustatud maksakahjustus
* Alaniinaminotransferaasi ja aspartaataminotransferaasi taseme tõus võib toimuda samaaegselt, kuigi harvem.
Naha ja nahaaluskoe kahjustused
levinud
Lööve, alopeetsia
Aeg -ajalt Hüperhidroos, üldine sügelus, urtikaaria, dermatoos, petehhiad, külm higi, erüteem, melanoos, pigmentatsioonihäired, naha värvimuutus, naha koorumine
Lihas -skeleti ja sidekoe kahjustused
levinud
Müalgia, lihasspasmid, luu- ja lihaskonna valu, luuvalu, seljavalu
Aeg -ajalt
Lihaste nõrkus
Neerude ja kuseteede häired
Aeg -ajalt
Neerupuudulikkus, leukotsütuuria, lupoidnefriit, noktuuria, proteinuuria, vere uurea sisalduse suurenemine, kreatiniini sisalduse suurenemine veres, valgu / kreatiniini suhe
Reproduktiivse süsteemi ja rinnanäärme haigused
levinud
Menorraagia
Üldised häired ja manustamiskoha reaktsioonid
levinud
Palavik?
Aeg -ajalt
Valu rinnus, kuumustunne, verejooks parenteraalsel süstekohal, asteenia, närvilisus, haavapõletik, halb enesetunne, palavik, võõrkeha tunne
Diagnostilised testid
Aeg -ajalt
Vere albumiinisisalduse suurenemine, leeliselise fosfataasi sisalduse suurenemine veres, üldvalgu suurenemine, vere albumiinisisalduse vähenemine, uriini pH tõus
Vigastus, mürgistus ja protseduurilised komplikatsioonid
Aeg -ajalt
Päikesepõletus
? Täiendavad kõrvaltoimed, mida täheldati laste populatsiooniuuringutes (1 ... 17 aastat)
HCV -ga nakatunud kliiniliste uuringute populatsioon (kombinatsioonis interferooni ja ribaviriini viirusevastase raviga)
Infektsioonid ja infestatsioonid
levinud
Kuseteede infektsioonid, ülemiste hingamisteede infektsioonid, bronhiit, ninaneelupõletik, gripp, suu herpes, gastroenteriit, farüngiit.
Healoomulised, pahaloomulised ja täpsustamata kasvajad (sh tsüstid ja polüübid)
levinud
Pahaloomuline maksakasvaja
Vere ja lümfisüsteemi häired
Väga tavaline
Aneemia
levinud lümfotsütopeenia, hemolüütiline aneemia
Ainevahetus- ja toitumishäired
Väga tavaline
Söögiisu vähenemine
levinud
Hüperglükeemia, ebanormaalne kehakaalu langus
Psühhiaatrilised häired
Väga tavaline
Unetus
levinud
Depressioon, ärevus, unehäired, segasus, erutus
Närvisüsteemi häired
Väga tavaline
Peavalu
levinud
Pearinglus, tähelepanuhäired, düsgeusia, maksa entsefalopaatia, letargia, mäluhäired, paresteesia
Silma häired
levinud
Katarakt, võrkkesta eksudaadid, silmade kuivus, skleraalne ikterus, võrkkesta hemorraagia
Kõrva ja labürindi häired
levinud
Pearinglus
Südame patoloogiad
levinud
Südamepekslemine
Hingamisteede, rindkere ja mediastiinumi häired
Väga tavaline
Köha
levinud
Düspnoe, orofarüngeaalne valu, hingeldus pingutusel, produktiivne köha
Seedetrakti häired
Väga tavaline
Iiveldus, kõhulahtisus
levinud
Oksendamine, astsiit, kõhuvalu, ülakõhuvalu, düspepsia, suukuivus, kõhukinnisus, kõhupuhitus, hambavalu, stomatiit, söögitoru reflukshaigus, hemorroidid, ebamugavustunne kõhus, gastriit, söögitoru veenilaiendid, aftoosne stomatiit, söögitoru veenilaiendid
Maksa ja sapiteede häired
levinud
Hüperbilirubineemia, ikterus, portaalveenide tromboos, maksapuudulikkus, ravimitest põhjustatud maksakahjustus
Naha ja nahaaluskoe kahjustused
Väga tavaline
Sügelus, alopeetsia
levinud
Lööve, kuiv nahk, ekseem, sügelev lööve, erüteem, hüperhidroos, üldine sügelus, öine higistamine, nahakahjustused
Aeg -ajalt
Naha värvimuutus, naha hüperpigmentatsioon
Lihas -skeleti ja sidekoe kahjustused
Väga tavaline
Müalgia
levinud
Artralgia, lihasspasmid, seljavalu, jäsemevalu, luu- ja lihaskonna valu, luuvalu
Neerude ja kuseteede häired
Aeg -ajalt
Düsuuria
Üldised häired ja manustamiskoha reaktsioonid
Väga tavaline
Palavik, väsimus, gripitaoline haigus, asteenia, külmavärinad, perifeerne turse
levinud
Ärrituvus, valu, halb enesetunne, süstekoha reaktsioonid, mitte-südamevalu rindkeres, turse, lööve süstekohal, ebamugavustunne rinnus, sügeluskoha sügelus
Diagnostilised testid
levinud
Vere bilirubiini tõus, kehakaalu langus, valgete vereliblede arvu vähenemine, hemoglobiini vähenemine, neutrofiilide arvu vähenemine, rahvusvahelise normaliseeritud suhte (INR) suurenemine, aktiveeritud osalise tromboplastiini aja pikenemine, vere glükoosisisalduse suurenemine, vere albumiini vähenemine, QT -intervalli pikenemine elektrokardiogrammis
AAS -i kliinilise uuringu populatsioon
Vere ja lümfisüsteemi häired
levinud
Neutropeenia, põrnainfarkt
Ainevahetus- ja toitumishäired
levinud
Raua ülekoormus, isutus, hüpoglükeemia, suurenenud söögiisu
Psühhiaatrilised häired
Väga tavaline
Unetus
levinud
Ärevus, depressioon
Närvisüsteemi häired
Väga tavaline
Peavalu, pearinglus
levinud
Sünkoop
Silma häired
levinud
Silmade kuivus, silmade sügelus, katarakt, silma ikterus, nägemise hägustumine, nägemiskahjustus, ujukid
Hingamisteede, rindkere ja mediastiinumi häired
Väga tavaline
Köha, düspnoe, valu neelus, rinorröa
levinud
Ninaverejooks
Seedetrakti häired
Väga tavaline
Kõhuvalu, kõhulahtisus, iiveldus
levinud
Igemete verejooks, suu limaskesta villid, suuvalu, oksendamine, ebamugavustunne kõhus, kõhuvalu, kõhukinnisus, kõhupuhitus, düsfaagia, värvunud väljaheide, keele turse, soole motoorika häired, kõhupuhitus
Maksa ja sapiteede häired
Väga tavaline
Transaminaaside aktiivsuse suurenemine
levinud
Suurenenud bilirubiini sisaldus veres (hüperbilirubineemia), kollatõbi
Teadmata
Ravimitest põhjustatud maksakahjustus *
* ITP ja HCV patsientidel on teatatud ravimitest põhjustatud maksakahjustuse juhtudest
Naha ja nahaaluskoe kahjustused
Väga tavaline
Verevalumid
levinud
Petehhiad, lööve, sügelus, nõgestõbi, nahakahjustused, makulaarne lööve
Aeg -ajalt
Naha värvimuutus, naha hüperpigmentatsioon
Lihas -skeleti ja sidekoe kahjustused
Väga tavaline
Artralgia, lihasspasmid, jäsemete valu
levinud
Seljavalu, müalgia, luuvalu
Neerude ja kuseteede häired
levinud
Kromaturia
Üldised häired ja manustamiskoha reaktsioonid
Väga tavaline
Väsimus, palavikuline neutropeenia, palavik
levinud
Asteenia, perifeerne turse, külmavärinad, halb enesetunne
Diagnostilised testid
levinud
Vere kreatiniinfosfokinaasi tõus
Valitud kõrvaltoimete kirjeldus
Trombootilised / trombemboolilised sündmused (TEE)
Kolmes kontrollitud ja kahes kontrollimata kliinilises uuringus tekkis eltrombopaagi saanud kroonilise ITP -ga täiskasvanud patsientidel (n = 446) 17 isikul kokku 19 trombembooliat, sealhulgas (sageduse vähenemise järjekorras) süvaveenide tromboos (n = 6) , kopsuemboolia (n = 6), äge müokardiinfarkt (n = 2), ajuinfarkt (n = 2), emboolia (n = 1) (vt lõik 4.4).
Platseebokontrollitud uuringus (n = 288, ohutuspopulatsioon) tekkis pärast 2-nädalast ravi invasiivseteks protseduurideks valmistumisel 6-l 143-st (4%) kroonilise maksahaigusega täiskasvanud patsiendist, kes said eltrombopaagi, 7 portaalveeni süsteemi TEE-d. ja 2 -l 145 -st katseisikust (1%) platseeborühmas oli 3 TEE -d. Viiel eltrombopaagiga ravitud 6 -st patsiendist oli TEE trombotsüütide arv> 200 000 / μl.
Neil isikutel, kellel tekkis TEE, ei tuvastatud spetsiifilisi riskitegureid, välja arvatud trombotsüütide arv ≥ 200 000 / mikroliiter (vt lõik 4.4).
Kontrollitud uuringutes, milles osalesid trombotsütopeenilised HCV-ga nakatunud patsiendid (n = 1439), oli eltrombopaagiga ravitud isikutel 385 955-st (4%) TEE-d ja 6-l 484-st (1%) platseeborühmas. Portaalveeni tromboos oli mõlemas ravirühmas kõige sagedasem TEE (2% eltrombopaagiga ravitud patsientidel) versus
Maksapuudulikkus (kasutamine koos interferooniga)
Tsirroosiga kroonilise HCV hepatiidi põdevatel patsientidel võib alfa -interferoonravi saamise ajal olla oht maksa dekompensatsiooniks. Kahes kontrollitud kliinilises uuringus, milles osalesid HCV infektsiooniga trombotsütopeenilised patsiendid, esines eltrombopaagi rühmas (11%) sagedamini maksa dekompensatsiooni (astsiit, maksa entsefalopaatia, veenilaiendite hemorraagia, spontaanne bakteriaalne peritoniit) kui platseebo rühmas (6%). Patsientidel, kellel oli algul madal albumiinisisaldus (≤ 35 g / l) või MELD skoor ≥ 10, oli maksa dekompensatsiooni oht kolm korda suurem ja surmaga lõppevate kõrvaltoimete risk võrreldes kergema maksahaigusega patsientidega kõrgem. Eltrombopagi tohib sellistele patsientidele manustada ainult pärast oodatava kasu ja riski hoolikat kaalumist. Nende tunnustega patsiente tuleb hoolikalt jälgida maksa dekompensatsiooni nähtude ja sümptomite suhtes (vt lõik 4.4).
Trombotsütopeenia pärast ravi lõpetamist
Kolmes ITP-ga kontrollitud kliinilises uuringus täheldati pärast ravi katkestamist trombotsüütide arvu mööduvat langust algtasemest allapoole vastavalt 8% eltrombopaagi ja 8% platseeborühmas (vt lõik 4.4).
Suurenenud retikuliin luuüdis
Programmi raames ei olnud ühelgi patsiendil kliiniliselt olulisi luuüdi kõrvalekaldeid ega luuüdi düsfunktsioonile viitavaid kliinilisi tunnuseid. Vähesel osal ITP -ga patsientidest katkestati ravi eltrombopaagiga luuüdi retikuliini, luu tõttu (vt lõik 4.4).
Tsütogeneetilised kõrvalekalded
AAS-i ühe haru avatud kliinilises uuringus tehti patsientidele tsütogeneetiliste kõrvalekallete hindamiseks luuüdi aspiratsiooni. Uut tsütogeneetilist kõrvalekallet teatati kaheksal (19%) patsiendil, sealhulgas 5 patsiendil, kellel leiti 7. kromosoomi muutus. Kahes käimasolevas uuringus (ELT116826 ja ELT116643) leiti tsütogeneetilisi kõrvalekaldeid 4/28 (14%) ja Vastavalt 4/62 (6%) katsealust.
Hematoloogilised kasvajad
Kolmel (7%) patsiendil ühe haru avatud AAS-i kliinilises uuringus diagnoositi MDS pärast ravi eltrombopaagiga, kahes käimasolevas uuringus (ELT116826 ja ELT116643) diagnoositi MDS või AML 1/28 (4 %) ja 1/62 (2%) katsealust igas uuringus.
Arvatavatest kõrvaltoimetest teatamine
Pärast ravimi müügiloa väljastamist tekkivatest arvatavatest kõrvaltoimetest teatamine on oluline, kuna see võimaldab pidevalt jälgida ravimi kasu ja riski suhet. Tervishoiutöötajatel palutakse teavitada kõigist võimalikest kõrvaltoimetest Itaalia Ravimiameti kaudu. , veebisait: www.agenziafarmaco.gov.it/it/responsabili.
04.9 Üleannustamine
Üleannustamise korral võib trombotsüütide arv ülemääraselt suureneda ja põhjustada trombootilisi / trombemboolilisi tüsistusi. Üleannustamise korral tuleb kaaluda metallkatiooni sisaldava preparaadi, näiteks kaltsiumi-, alumiiniumi- või magneesiumipreparaatide suukaudset manustamist eltrombopaagi kelaatimiseks ja seeläbi selle imendumise piiramiseks. Trombotsüütide arvu tuleb hoolikalt jälgida. tuleb uuesti alustada vastavalt annustamis- ja manustamissoovitustele (vt lõik 4.2).
Kliinilistes uuringutes teatati üleannustamise juhtudest, mille käigus patsient võttis alla 5000 mg eltrombopaagi. Teatatud kõrvaltoimete hulka kuulusid kerge lööve, mööduv bradükardia, ALAT ja ASAT tõus ning väsimus. Maksaensüümidel, mis mõõdeti 2. ja 18. päeva vahel pärast allaneelamist, oli ASAT -i tipp 1,6 korda l ULN ja ALAT 3,9 korda l ULN ning üldbilirubiini 2,4 korda l. Trombotsüütide arv oli 672 000 / μl 18. päeval pärast allaneelamist ja maksimaalne trombotsüütide arv 929 000 / μl. Kõik sündmused möödusid pärast ravi ilma tagajärgedeta.
Kuna eltrombopaag ei eritu oluliselt neerude kaudu ja seondub tugevalt plasmavalkudega, ei ole hemodialüüs eeldatavasti tõhus meetod eltrombopagi eliminatsiooni suurendamiseks.
05.0 FARMAKOLOOGILISED OMADUSED
05.1 Farmakodünaamilised omadused
Farmakoterapeutiline rühm: hemorraagiavastased ained, muud süsteemsed hemostaatikumid.
ATC -kood: B02BX 05.
Toimemehhanism
Trombopoetiin (TPO) on peamine tsütokiin, mis osaleb megakarüpoeesi reguleerimises ja trombotsüütide tootmises ning on TPO retseptori (TPO-R) endogeenne ligant. Eltrombopaag interakteerub inimese TPO-R transmembraanse domeeniga ja käivitab signaalikaskaadi, mis on sarnane, kuid mitte identne endogeense TPO omaga, kutsudes esile proliferatsiooni ja diferentseerumist luuüdi eellasrakkudest.
Kliiniline efektiivsus ja ohutus
Kroonilise autoimmuunse (idiopaatilise) trombotsütopeenia (ITP) uuringud
Kahes III faasi randomiseeritud topeltpimedas platseebokontrolliga uuringus, RAISE (TRA102537) ja TRA100773B ning kahes avatud uuringus REPEAT (TRA108057) ja EXTEND (TRA105325) hinnati eltrombopaagi ohutust ja efektiivsust eelnevalt ravitud täiskasvanud patsientidel. krooniline ITP.
Üldiselt manustati eltrombopaagi 277 ITP -ga patsiendile vähemalt 6 kuud ja 202 patsiendile vähemalt 1 aasta.
Topeltpimedad platseebokontrollitud uuringud
RAISE: 197 ITP -ga patsienti randomiseeriti suhtega 2: 1 eltrombopaagi (n = 135) ja platseebo (n = 62) suhtes ning randomiseerimine kihistati põrnaoperatsiooni, TPI algse kasutamise ja trombotsüütide arvu alusel. Eltrombopaagi annus oli kohandati 6-kuulise raviperioodi jooksul, lähtudes individuaalsest trombotsüütide arvust. Kõik patsiendid alustasid 50 mg eltrombopaagiga. 29. päev kuni ravi lõpetamiseni, alates 15. päevast, säilitati 28% eltrombopaagiga ravitud patsientidest annuses ≤ 25 mg ja 29 ... 53% sai 75 mg.
Lisaks võivad patsiendid järk -järgult vähendada samaaegseid ITP ravimeid ja saada päästeravi vastavalt kohalikele ravijuhistele. Enam kui pooltel kõigist ravigruppide patsientidest oli enne ITP -ravi ≥ 3 ja 36% -l põrna eemaldamine.
Keskmine trombotsüütide arvu algväärtus oli mõlema ravirühma puhul 16 000 / μl ja eltrombopaagi rühmas püsis see kõigil ravi ajal, alates 15. päevast, üle 50 000 / μl; platseeborühmas jäi trombotsüütide arv aga mediaaniks
Trombotsüütide arvu vastus 50 000-400 000 / μl päästmisravi puudumisel saavutati 6-kuulise raviperioodi jooksul oluliselt suurema arvu eltrombopaagi rühma patsientide poolt, p
Tabel 4: RAISE uuringu sekundaarsed efektiivsuse tulemused
logistiline regressioonimudel, mis on kohandatud randomiseeritud kihistumismuutujate jaoks
b 21 patsiendil 63 -st (33%) eltrombopaagiga ravitud patsiendist, kes kasutasid põhilisi ITP -ravimeid, katkestas jäädavalt kõik ITP -põhilised ravimid.
Alguses teatas rohkem kui 70% ITP patsientidest igas ravirühmas mis tahes tüüpi verejooksu (WHO 1. – 4. Aste) ja üle 20% vastavalt kliiniliselt olulise verejooksu (WHO 2. – 4. Aste). Igasuguse (1. – 4. Astme) verejooksu ja kliiniliselt olulise verejooksuga (2. – 4. Aste) eltrombopaagiga ravitud patsientide osakaal vähenes ravi alguskuupäevast alates 15. päevast kuni ravikuuri lõpuni ligikaudu 50%. .
TRA100773B: L "lõpp -punkt esmane efektiivsus oli osakaal reageerijad, kaaluti ITP -ga patsiente, kelle trombotsüütide arv suurenes 43. päeval ≥ 50 000 / μl algväärtusest 200 000 / μl reageerijaid, kaaluti neid, kes katkestasid muul põhjusel mittevastanud sõltumata trombotsüütide arvust. Kokku 114 varem ravitud kroonilise ITP -ga patsienti randomiseeriti 2: 1 eltrombopaagi (n = 76) ja platseebot (n = 38).
Tabel 5: TRA100773B uuringu efektiivsuse tulemused
a - Logistiline regressioonimudel, mis on kohandatud randomiseeritud kihistumismuutujate jaoks
Nii RAISE kui ka TRA100773B puhul oli ravivastus eltrombopaagile võrreldes platseeboga sarnane, sõltumata kasutatavast ITP -ravimist, põrnaoperatsioonist ja trombotsüütide algtasemest (≤ 15 000 / μl,> 15 000 / μl) randomiseerimisel.
Uuringutes RAISE ja TRA100773B ITP patsientide alarühmas, kelle trombotsüütide arv oli algväärtus ≤ 15 000 / μl, ei saavutatud keskmist trombotsüütide arvu nõutavat taset (> 50 000 / μl), kuigi mõlemas uuringus 43% nendest patsientidest, keda raviti eltrombopaagiga, ei saavutatud ravivastus 6-nädalase raviperioodi lõpus. Lisaks reageeris RAISE uuringus 6% ravikuuri lõpus 42% patsientidest, kelle trombotsüütide arv oli algväärtus ≤ 15 000 / μl. Nelikümmend kaks kuni 60% eltrombopaagiga ravitud patsientidest said RAISE uuringus 75 mg 29. päevast kuni ravi lõpuni.
Avatud korduvannuse uuring (3 6 -nädalast ravikuuri, 4 nädalat ilma ravita) näitas, et episoodiline kasutamine mitme eltrombopaagikursusega ei vähendanud ravivastust.
Eltrombopagi manustati avatud jätkamisuuringus EXTEND (TRA105325) 302 ITP-ga patsiendile, 218 lõpetas 1 aasta, 180 lõpetas 2 aastat, 107 lõpetas 3 aastat, 75 lõpetas 4 aastat, 34 lõpetas 5 aastat ja 18 lõpetas 6 aastat. Keskmine trombotsüütide arv algtasemel oli enne eltrombopaagi manustamist 19 000 / μl. Keskmine trombotsüütide arv uuringu 1, 2, 3, 4, 5, 6 ja 7 aasta jooksul oli 85 000 / mikroliitrit, 85 000 / mikroliitrit, 105 000 mikroliitrit, 64 000 / mikroliitrit, 75 000 / mikroliitrit, 119 000 / mikroliitrit ja 76 000 / vastavalt mikroliitrit mikroliitrit.
Kliinilisi uuringuid ei ole läbi viidud, kui võrrelda eltrombopaagi teiste ravivõimalustega (nt splenektoomia). Enne ravi alustamist tuleb kaaluda eltrombopaagi pikaajalist ohutust.
Lapsed (vanuses 1 ... 17 aastat)
Eltrombopaagi ohutust ja efektiivsust lastel hinnati kahes uuringus. TRA115450 (PETIT2): Esmane tulemusnäitaja oli püsiv ravivastus, mida määratleti kui eltrombopaagiga ravitud isikute osakaalu võrreldes platseeboga, kelle vereliistakute arv oli ≥ 50 000 / mcl vähemalt 6 nädala jooksul 8 nädala jooksul (päästeteraapia puudumisel). 12 randomiseeritud topeltpimedal perioodil. Isikud, kellel oli diagnoositud krooniline ITP vähemalt 1 aasta ja kes olid refraktaarsed või retsidiivsed vähemalt ühele eelnevale ITP-ravile või ei saanud mingil põhjusel jätkata muid ITP-ravi ja kellel oli trombotsüütide arv
Üldiselt saavutas esmane tulemusnäitaja oluliselt suurem osa eltrombopaagi rühma uuritavatest (40%) (koefitsient: 18,0 [95% CI: 2,3, 140,9] p
Tabel 6: püsivad trombotsüütide ravivastused kroonilise ITP -ga lastel kohordi vanuse järgi
Statistiliselt vajas randomiseeritud perioodi jooksul päästeravi statistiliselt vähem eltrombopaagiga ravitud isikuid kui platseebot saanud (19% [12/63] vs 24% [7/29], p = 0,032).
Alguses teatas verejooksust 71% eltrombopaagi rühma ja 69% platseeborühma patsientidest (WHO 1. – 4. Aste). 12. nädalal vähenes verejooksust teatanud eltrombopaagiga ravitud isikute osakaal poole võrra võrreldes algväärtusega (36%). Võrdluseks, 12. nädalal ei teatanud 55% platseebot saanud patsientidest veritsust.
Katsealustel lubati ITP-taustaravi vähendada või katkestada ainult uuringu avatud etapis ning 53% (8/15) katsealustest suutis vähendada (n = 1) või katkestada (n = 7) ITP, peamiselt kortikosteroidid, ilma päästeteraapiata.
TRA108062 (PETIT): Esmane tulemusnäitaja oli nende isikute protsent, kes saavutasid trombotsüütide arvu ≥ 50 000 / mcl vähemalt üks kord randomiseeritud perioodi 1. ja 6. nädala vahel. Isikud olid refraktaarsed või esinesid vähemalt ühele eelnevale ITP -ravile ja trombotsüütidega
Üldiselt saavutas esmane tulemusnäitaja oluliselt suurem osa eltrombopaagi rühmas osalejatest (62%) (koefitsient: 4,3 [95% CI: 1,4, 13,3] p = 0,011).
Püsivat ravivastust täheldati 50% -l esialgsetest vastajatest 20. nädalal 24 nädala jooksul PETIT 2 uuringus ja 15 24 nädala jooksul PETIT uuringus.
Kroonilise HCV hepatiidiga seotud trombotsütopeenia uuringud
Eltrombopaagi efektiivsust ja ohutust trombotsütopeenia ravis HCV-ga nakatunud patsientidel hinnati kahes randomiseeritud topeltpimedas platseebokontrollitud uuringus. VÕIMALUS 1 kasutas viirusevastaseks raviks alfa-2a-peginterferooni ja ribaviriini ning ENABLE 2 kasutas alfa-peginterferooni. 2b pluss ribaviriin. Patsiendid ei saanud otsetoimelisi viirusevastaseid aineid. Mõlemas uuringus osalesid skriinitud trombotsüütide arvuga patsiendid (
Haiguse omadused olid algtasemel mõlemas uuringus sarnased ja olid kooskõlas kompenseeritud tsirroosiga HCV-ga nakatunud patsientide populatsiooniga. Enamikul patsientidest oli HCV genotüüp 1 (64%) ja neil oli sildav fibroos / tsirroos. Kolmkümmend üks protsenti patsientidest oli varem saanud ravi HCV infektsiooni raviks, peamiselt pegüleeritud interferooni ja ribaviriini raviks. Keskmine trombotsüütide arv algtasemel oli mõlemas ravirühmas 59 500 / μl: 0,8%, 28% ja 72% värvatud patsientidest olid trombotsüüdid loeb
Uuringud koosnesid kahest faasist - viirusevastane eeltöötlusfaas ja viirusevastane ravi. Viirusevastase ravi eelfaasis said katsealused avatud eltrombopaagi, et suurendada trombotsüütide arvu ≥ 90 000 / mcl ENABLE 1 korral ja ≥ 100 000 / mcl ENABLE 2 korral. Keskmine aeg trombotsüütide arvu eesmärgi saavutamiseks ≥ 90 000 / mcl (ENABLE 1 ) või ≥ 100 000 / mcl (LUBATUD 2) oli 2 nädalat.
L "lõpp -punkt mõlema uuringu esmane efektiivsus oli püsiv viroloogiline ravivastus (püsiv viroloogiline reaktsioon, SVR), mis on määratletud kui HCV infektsiooniga patsientide protsent, kellel on tuvastamatu HCV RNA 24 nädala jooksul pärast kavandatud raviperioodi lõppu.
Mõlemas HCV-ga nakatunud uuringus saavutas oluliselt suurem osa eltrombopaagiga ravitud patsientidest (n = 201, 21%) SVR-i võrreldes platseeboga ravitud patsientidega (n = 65, 13%) (vt tabel 7). SVR -i saavutanud patsientide osakaalu paranemine oli järjepidev kõikides alarühmades randomiseerimise kihtides (trombotsüütide arv algtasemel (vs.> 50 000), viiruskoormus (vs ≥ 800 000 RÜ / ml) ja genotüüp (2/3) vs. 1/4/6).
Tabel 7: HCV infektsiooniga patsientide viroloogiline vastus ENABLE 1 ja ENABLE 2
a Eltrombopaagi, mida manustatakse kombinatsioonis alfa-2a-peginterferooniga (180 μg üks kord nädalas 48 nädala jooksul 1/4/6 genotüüpide puhul; 24 nädalat genotüüpide 2/3 korral) ja ribaviriini (alates 800
1200 mg päevas, jagatuna kaheks annuseks suu kaudu)
b Eltrombopaag, manustatuna kombinatsioonis alfa-2b-peginterferooniga (1,5 mcg/kg üks kord nädalas 48 nädala jooksul genotüübi 1/4/6 korral; 24 nädala jooksul genotüübi 2/3 korral) ja ribaviriin (800 ... 1400 mg suu kaudu kaheks jagatud annuseks)
c Trombotsüütide sihtarv oli ENABLE 1 korral ≥ 90 000 / mcl ja ENABLE 2 puhul ≥ 100 000 / mcl. ENABLE 1 puhul randomiseeriti viirusevastase ravi faasi 682 patsienti; 2 isikut võtsid seejärel enne viirusevastast ravi oma nõusoleku tagasi.
d väärtus lk versus platseebo
ja 64% uuringus ENABLE 1 ja ENABLE 2 osalevatest katsealustest oli genotüüp 1
f Post-hoc analüüsib
Teised uuringute sekundaarsed tähelepanekud hõlmasid järgmist: oluliselt vähem eltrombopaagiga ravitud patsiente oli enneaegselt katkestanud viirusevastase ravi võrreldes platseeboga (45% vs. 60%, p = versus 27%). Ravi eltrombopaagiga lükkas edasi ja vähendas peginterferooni annuse vähendamise arvu.
Raske aplastiline aneemia
Eltrombopaagi uuriti ühe haru ühes keskuses avatud kliinilises uuringus, milles osales 43 patsienti, kellel oli vähemalt üks varasem immunosupressiivne ravi (STI) pärast rasket aplastilist aneemiat ja refraktaarset trombotsütopeeniat ning trombotsüütide arv ≤ 30 000 / μl.
Enamikul uuritavatest, 33 (77%), peeti esmaseks refraktaarseks haiguseks, mida määratleti kui "piisava esimese ravivastuse puudumist immunosupressiivsele ravile mis tahes reas. Ülejäänud 10 katsealusel oli trombotsüütide vastus. Ebapiisav Kõik 10 saanud olid läbinud vähemalt 2 varasemat immunosupressiivset raviskeemi ja 50% olid saanud vähemalt 3 varasemat immunosupressiivset raviskeemi. Patsiendid, kellel on diagnoositud aneemia
Fanconi, infektsioon, mis ei allunud sobivale ravile, PNH kloon ≥ 50%suuruste neutrofiilide puhul, jäeti uuringust välja.
Alguses oli trombotsüütide keskmine mediaan 20 000 / μl, hemoglobiin 8,4 g / dl, neutrofiilide absoluutarv 0,58 x 109 / l ja retikulotsüütide absoluutarv 24,3 x 109 / 1. Kaheksakümmend kuus protsenti patsientidest sõltusid erütrotsüütidest vereülekanded ja 91% sõltusid trombotsüütide transfusioonist. Enamik patsiente (84%) oli varem saanud vähemalt 2 immunosupressiivset ravi. Kolmel patsiendil esinesid algul tsütogeneetilised kõrvalekalded.
Esmane tulemusnäitaja oli hematoloogiline ravivastus, mida hinnati pärast 12 -nädalast ravi eltrombopaagiga. Hematoloogiline ravivastus määratleti kui ühe või mitme järgmise kriteeriumi saavutamine: 1) trombotsüütide arvu suurenemine 20 000 / μl üle algväärtuse või trombotsüütide arvu stabiilsus vereülekande sõltumatuse korral vähemalt 8 nädalat; 2) hemoglobiini tõus> 1,5 g / dl või vereülekannete vähenemine ≥ 4 ühikut punaseid vereliblesid (RBC) 8 järjestikuse nädala jooksul; 3) neutrofiilide absoluutse arvu (ANC) suurenemine 100% või ANC tõus> 0,5 x 109 / l.
Hematoloogilise ravivastuse määr oli 40% (17/43 patsienti; 95% CI 25, 56) ja enamik vastuseid piirdus ühe reaga (13 / 17,76%), samas kui registreeriti 3 vastust. Kaherealine ja 1 kolm -lineaarne ravivastus 12. nädalal. Kui hematoloogilist ravivastust või vereülekande sõltumatust ei täheldatud, lõpetati eltrombopaagi kasutamine 16 nädala pärast. Ravile reageerinud patsiendid jätkasid ravi uuringu pikendusfaasis. Uuringu pikendamise faasis osales kokku 14 patsienti. Üheksa neist patsientidest saavutas multi-lineaarse ravivastuse, 4 ravi 9-st jätkas ravi ja 5 langes järk-järgult eltrombopaagi-raviga ja säilitas ravivastuse (järelkontroll). Mediaan: 20,6 kuud, vahemik: 5,7 kuni 22,5 kuud) Ülejäänud 5 patsienti lõpetasid ravi, kolm pikenemisfaasi kolmanda kuu visiidi ajal täheldatud retsidiivi tõttu.
Ravi ajal eltrombopaagiga sõltus 59% (23/39) trombotsüütide transfusioonist (28 päeva ilma trombotsüütide transfusioonita) ja 27% (10/37) sõltumatult erütrotsüütide transfusioonist (56 päeva ilma punaste vereliblede transfusioonita). Pikim trombotsüütide transfusioonivaba periood mittereageerinud patsientidel oli 27 päeva (keskmine). Pikim trombotsüütide transfusioonivaba periood ravile reageerijatel oli 29 päeva (keskmine). Pikim erütrotsüütide transfusioonivaba periood ravile reageerijatele oli 266 päeva (keskmine).
Üle 50% ravivastustest, kes olid algul vereülekandest sõltuvad, vähenes nii trombotsüütide kui ka punaste vereliblede vereülekande vajadus> 80% võrreldes algtasemega.
Esialgsed tulemused toetavast uuringust (uuring ELT116826), mis on käimasolev mitte-randomiseeritud, II faasi üheharuline avatud uuring AAS-iga tulekindlate isikutega, näitasid järjepidevaid tulemusi. Andmed piirduvad 21 -ga 60 -st prognoositud patsiendist ja hematoloogilist vastust täheldati 52% -l patsientidest 6 kuu pärast. Mitmelineaarseid vastuseid teatati 45% patsientidest.
05.2 Farmakokineetilised omadused
Farmakokineetika
Eltrombopagi plasmakontsentratsiooni andmed - 88 ITP -ga patsiendil TRA100773A ja TRA100773B kogutud aeg kombineeriti populatsiooni farmakokineetilises analüüsis 111 terve täiskasvanud isiku andmetega. ITF-ga patsientidel on toodud eltrombopaagi plasma AUC (0-?) Ja Cmax väärtuste hinnangud (tabel 8).
Tabel 8: eltrombopaagi plasma farmakokineetiliste parameetrite geomeetriline keskmine (95% usaldusvahemik) tasakaalukontsentratsioonis ITP -ga täiskasvanutel
a-AUC (0-?) ja Cmax hinnangud, mis põhinevad populatsiooni post-hoc farmakokineetilistel väärtustel.
Andmed eltrombopaagi plasmakontsentratsiooni kohta aja jooksul kogutud 590 HCV -ga nakatunud isikul, kes osalesid III faasi uuringutes TPL103922 / ENABLE 1 ja TPL108390 / ENABLE 2, kombineeriti II faasi uuringusse TPL102357 kaasatud HCV -ga nakatunud patsientide ja tervete täiskasvanud isikute andmetega. populatsiooni farmakokineetiline analüüs Eltrombopaagi plasma Cmax ja AUC (0-?) hinnangud HCV-nakkusega patsientidel, kes osalesid 3. faasi uuringutes, on tabelis 9 toodud iga annuse kohta.
Tabel 9 Geomeetriline keskmine (95% CI) allo püsiseisund eltrombopaagi plasma farmakokineetilised parameetrid kroonilise HCV infektsiooniga patsientidel
Andmed on esitatud geomeetrilise keskmisena (95% CI).
AUC (0-?) Ja Cmax hinnangute alusel post-hoc populatsiooni farmakokineetika suurima annuse korral iga patsiendi kohta.
Imendumine ja biosaadavus
Eltrombopaag imendub maksimaalse kontsentratsiooniga 2 ... 6 tundi pärast suukaudset manustamist. Eltrombopaagi samaaegne manustamine koos antatsiidide ja teiste polüvalentseid katioone sisaldavate toodetega, nagu piimatooted ja mineraalsed toidulisandid, vähendab oluliselt eltrombopaagi ekspositsiooni (vt lõik 4.2).. Suhtelise biosaadavuse uuringus täiskasvanutel saavutas eltrombopaagi suukaudse suspensiooni pulber AUC (0-?) Plasmas 22% kõrgema tabletiga. Eltrombopaagi absoluutne suukaudne biosaadavus pärast inimese manustamist ei ole kindlaks tehtud. Uriini ja väljaheitega eritatavate metaboliitide põhjal hinnati ravimiga seotud ainete suukaudset imendumist pärast 75 mg eltrombopaagi ühekordse annuse manustamist vähemalt 52%.
Levitamine
Eltrombopaag seondub tugevalt inimese plasmavalkudega (> 99,9%), valdavalt albumiiniga Eltrombopaag on BCRP substraat, kuid ei ole P-glükoproteiin ega OATP1B1 substraat.
Biotransformatsioon
Eltrombopaag metaboliseerub peamiselt lõhustamise, oksüdeerimise ja glükuroonhappe, glutatiooni või tsüsteiiniga konjugeerimise teel. Radiomärgistatud inimese uuringus moodustab eltrombopaag ligikaudu 64% AUC0-? radioaktiivselt märgistatud söe plasmakontsentratsioon. Samuti leiti glükuronidatsiooni ja oksüdeerumise tõttu tekkivaid väiksemaid metaboliite. Haridus in vitro näitavad, et CYP1A2 ja CYP2C8 vastutavad eltrombopaagi oksüdatiivse metabolismi eest. Glükuroniseerimise eest vastutavad uridiini difosfoglukuronüültransferaasid UGT1A1 ja UGT1A3 ning lõhustumise eest võivad vastutada seedetrakti alumises osas asuvad bakterid.
Elimineerimine
Pärast imendumist metaboliseerub eltrombopaag ulatuslikult. Eltrombopaagi peamine eritumisviis on väljaheide (59%), kusjuures 31% annusest leitakse uriinist metaboliitidena. Muutumatut ühendit (eltrombopaagi) uriinis ei tuvastata. Muutumatul kujul väljaheitega erituv eltrombopaag moodustab ligikaudu 20% annusest. Eltrombopaagi eliminatsiooni poolväärtusaeg plasmas on ligikaudu 21 ... 32 tundi.
Farmakokineetilised koostoimed
Radiomärgistatud eltrombopaagiga inimestel läbi viidud uuringu põhjal on glükuronidatsioonil eltrombopagi metabolismis väike roll. Inimese maksa mikrosoomiga tehtud uuringutes on tuvastatud UGT1A1 ja UGT1A3 ensüümidena, mis vastutavad eltrombopaagi glükuroniseerimise eest. in vitro. Kliiniliselt olulisi ravimite koostoimeid, mis hõlmavad glükuronidatsiooni, ei ole oodata, kuna üksikute UGT ensüümide panus eltrombopaagi glükuroniseerimisse ja võimalikud samaaegselt manustatavad ravimid on piiratud.
Ligikaudu 21% eltrombopaagi annusest võib läbida oksüdatiivse metabolismi. Inimese maksa mikrosoomiga tehtud uuringud on tuvastanud CYP1A2 ja CYP2C8 ensüümidena, mis vastutavad eltrombopaagi oksüdatsiooni eest. Eltrombopaag ei inhibeeri ega indutseeri andmete põhjal CYP ensüüme in vitro ja in vivo (vt lõik 4.5)
Haridus in vitro kliinilise koostoime uuringus tõestas, et eltrombopaag on transportija OATP1B1 inhibiitor ning transportija BCRP inhibiitor ja eltrombopaag suurendab rosuvastatiini substraadi OATP1B1 ja BCRP ekspositsiooni (vt lõik 4.5). Eltrombopaagi kliinilistes uuringutes on soovitatav on vähendada statiinide annust 50%. 200 mg tsüklosporiini (BCRP inhibiitor) samaaegne manustamine vähendas eltrombopaagi Cmax ja AUCinf vastavalt 25% ja 18%. 600 mg tsüklosporiini samaaegne manustamine vähendas eltrombopaagi Cmax ja AUCinf 39% ja Vastavalt 24%.
Eltrombopaag kelaatib polüvalentseid katioone, nagu raud, kaltsium, magneesium, alumiinium, seleen ja tsink (vt lõigud 4.2 ja 4.5).
Eltrombopaagi ühekordse 50 mg annuse manustamine tablettidena koos tavalise kõrge kalorsusega einega, rasvasisaldusega hommikusöök, mis sisaldas piimatooteid, vähendas eltrombopagi keskmist AUC0- β plasmas 59% ja Cmax keskmiselt 65%.
Eltrombopaagi suukaudse suspensiooni pulbri ühekordse 25 mg annuse manustamine koos suure kaltsiumi-, mõõduka rasvasisalduse ja kalorisisaldusega toiduga vähendas eltrombopaagi plasma keskmist AUC0-? 75% ja keskmist Cmax 79%. See ekspositsiooni vähenemine nõrgenes, kui üks 25 mg annus eltrombopaagi suukaudse suspensiooni pulbrit manustati 2 tundi enne kõrge kaltsiumisisaldusega sööki (keskmine AUC0- Dec vähenes 20% ja keskmine Cmax 14%).
Madala kaltsiumisisaldusega toidud (puuviljad, lahja sink, veiseliha ja puuviljamahl ilma kaltsiumi, magneesiumi või raua lisamiseta), lisamata sojapiim ja nisu ei mõjuta oluliselt eltrombopagi plasmakontsentratsiooni, olenemata kalorite ja rasvasisaldusest (vt lõigud 4.2) ja 4.5).
Patsientide erirühmad
Neerupuudulikkus
Eltrombopaagi farmakokineetikat uuriti pärast eltrombopaagi manustamist neerupuudulikkusega täiskasvanud isikutele. Pärast ühekordse 50 mg annuse manustamist oli eltrombopaagi AUC0- β kerge kuni mõõduka neerukahjustusega isikutel 32% kuni 36% ja raske neerukahjustusega isikutel 60% madalam. Tervete vabatahtlikega võrreldes. neerupuudulikkusega patsientide ja tervete vabatahtlike vaheliste ekspositsioonide varieeruvus ja märkimisväärne kattumine. Selle kõrge valgusisaldusega ravimi vaba (aktiivset) eltrombopaagi kontsentratsiooni ei mõõdetud. Neerufunktsiooni kahjustusega patsiendid peaksid eltrombopaagi kasutama ettevaatlikult ja hoolikalt jälgides, näiteks seerumi kreatiniini ja / või uriinianalüüsi (vt lõik 4.2). Eltrombopaagi efektiivsus ja ohutus ei ole tõestatud nii mõõduka kuni raske neerupuudulikkusega kui ka maksapuudulikkusega isikutel.
Maksapuudulikkus
Pärast eltrombopaagi manustamist maksapuudulikkusega täiskasvanud patsientidele uuriti eltrombopaagi farmakokineetikat. Pärast ühekordse 50 mg annuse manustamist oli eltrombopaagi AUC0- β kerge maksakahjustusega patsientidel 41% kõrgem ja mõõduka kuni mõõduka maksakahjustusega patsientidel 80 ... 93% kõrgem, võrreldes tervete vabatahtlikega. Maksapuudulikkusega patsientide ja tervete vabatahtlike vahel oli ekspositsioonides olulist varieeruvust ja olulist kattumist. Selle kõrge valgusisaldusega ravimi vaba (aktiivse) eltrombopagi kontsentratsiooni ei ole mõõdetud.
Maksapuudulikkuse mõju eltrombopaagi farmakokineetikale pärast korduvat manustamist hinnati populatsiooni farmakokineetilise analüüsi abil 28 tervel täiskasvanul ja 714 maksakahjustusega patsiendil (673 HCV infektsiooniga ja 41 muu etioloogiaga kroonilise maksahaigusega patsienti). Nendest 714 patsiendist 642 -l oli kerge maksapuudulikkus, 67 -l mõõdukas maksapuudulikkus ja 2 -l raske maksapuudulikkus. Võrreldes tervete vabatahtlikega oli kerge maksakahjustusega patsientidel eltrombopaagi AUC (0-?) Väärtused plasmas suuremad kui ligikaudu 111% (95% CI: 45% kuni 283%) ja mõõduka maksakahjustusega patsientidel oli eltrombopaagi AUC ( 0-?) Suurem kui ligikaudu 183% (95% CI: 90% kuni 459%).
Seetõttu ei tohi eltrombopaagi kasutada mõõduka kuni raske maksakahjustusega (Child-Pugh skoor ≥ 5) ITP-ga patsientidel, välja arvatud juhul, kui oodatav kasu kaalub üles tuvastatud portaalveeni tromboosi riski (vt lõigud 4.2 ja 4.4). HCV -ga nakatunud patsientidel alustatakse eltrombopaagi annusega 25 mg üks kord ööpäevas (vt lõik 4.2).
Rass
Ida -Aasia rahvuse mõju eltrombopaagi farmakokineetikale hinnati populatsiooni farmakokineetilise analüüsi abil 111 tervel täiskasvanul (31 ida -aasialast) ja 88 ITP -ga patsiendil (18 ida -aasialast). Populatsiooni farmakokineetiliste analüüside hinnangute põhjal Ida -Aasia ITP -ga patsiendid (nt Jaapanlastel, hiinlastel, taiwanlastel ja korealastel) oli eltrombopaagi plasma AUC (0-?) väärtusi ligikaudu 49% kõrgem kui mitte-Aasia patsientidel, kes olid peamiselt kaukaasia (vt lõik 4.2).
Ida -Aasia rahvuse (nt Hiina, Jaapani, Taiwani, Korea ja Tai) mõju eltrombopagi farmakokineetikale hinnati populatsiooni farmakokineetilise analüüsi abil 635 HCV -ga nakatunud patsiendil (145 Ida -Aasia ja 69 Kagu -Aasia elanikku) farmakokineetilise analüüsi kohaselt oli Ida-Aasia päritolu patsientidel ligikaudu 55% kõrgem eltrombopaagi AUC (0-?) plasmakontsentratsioon võrreldes teiste rassidega patsientidega, kes olid valdavalt kaukaasia päritolu (vt lõik 4.2).
Seks
Sugu mõju eltrombopaagi farmakokineetikale hinnati populatsiooni farmakokineetilise analüüsi abil 111 tervel täiskasvanul (14 naist) 88 ITP patsiendil (57 naist).Populatsiooni farmakokineetiliste analüüside hinnangute põhjal olid naissoost ITP-ga patsientidel eltrombopaagi AUC (0-?) Väärtused plasmas ligikaudu 23% kõrgemad kui meespatsientidel, ilma kehakaalu erinevusteta.
Sugu mõju eltrombopaagi farmakokineetikale hinnati populatsiooni farmakokineetilise analüüsi abil 635 HCV-ga nakatunud patsiendil (260 naist). Mudelihinnangute põhjal olid HCV infektsiooniga naispatsientidel eltrombopaagi AUC (0-?) Väärtused plasmas ligikaudu 41% kõrgemad kui meespatsientidel.
Vanus
Vanuse mõju eltrombopaagi farmakokineetikale hinnati populatsiooni farmakokineetilise analüüsi abil 28 tervel isikul, 673 HCV -infektsiooniga patsiendil ja 41 muu etioloogiaga kroonilise maksahaigusega patsiendil vanuses 19 aastat. Vanus 74 aastat. Farmakokineetika kohta andmed puuduvad. eltrombopaagi kasutamine ≥ 75 -aastastel patsientidel. Mudelihinnangute põhjal olid eakatel patsientidel (≥ 65-aastased) eltrombopaagi plasma AUC (0-?) Väärtused ligikaudu 41% kõrgemad kui noorematel patsientidel (vt lõik 4.2).
Lapsed (vanuses 1 ... 17 aastat)
Eltrombopaagi farmakokineetikat hinnati 168 ITP-ga lastel kahes üks kord ööpäevas läbi viidud uuringus-TRA108062 / PETIT ja TRA115450 / PETIT-2. Eltrombopaagi näiv plasmakliirens pärast suukaudset manustamist (CL / F) suurenes koos kehakaalu suurenemisega.
Rassi ja soo mõju plasma eltrombopaagi CL / F hinnangutele oli lastel ja täiskasvanud patsientidel järjepidev. Ida-Aasia laste ITP-ga patsientidel oli eltrombopaagi AUC (0-?) Plasmas ligikaudu 43% kõrgem kui mitte-Ida-Aasia patsientidel. Naistel ITP-ga lastel suurenes eltrombopaagi plasma AUC (0-?) Ligikaudu 25% võrreldes meespatsientidega .
Eltrombopaagi farmakokineetilised parameetrid ITP -ga lastel on toodud tabelis 10.
Tabel 10. Eltrombopaagi plasmakontsentratsiooni püsikontsentratsiooni farmakokineetiliste parameetrite geomeetriline keskmine (95% CI) ITP-ga lastel (50 mg üks kord ööpäevas)
Andmed on esitatud geomeetrilise keskmisena (95% CI). AUC (0-?) Ja Cmax põhinevad populatsiooni post-hoc farmakokineetilistel hinnangutel.
05.3 Prekliinilised ohutusandmed
Eltrombopaag ei stimuleeri trombotsüütide tootmist hiirtel, rottidel ega koertel ainulaadse TPO retseptori spetsiifilisuse tõttu. Seetõttu ei kujuta nende loomade andmed täielikku mudelit eltrombopaagi võimalike farmakoloogiliste kõrvaltoimete hindamiseks inimestel, sealhulgas reproduktiiv- ja kantserogeensed uuringud.
Raviga seotud katarakt avastati närilistel ning see sõltus annusest ja ajast. Kui kokkupuude oli suurem kui 6 korda suurem kui kliiniline ekspositsioon inimesel täiskasvanud ITP patsientidel annuses 75 mg / päevas ja 3 korda suurem kui kliiniline ekspositsioon inimesel HCV-ga nakatunud täiskasvanud patsientidel annuses 100 mg / päevas, olid ekspositsioonid AUC ja täheldati hiirtel pärast 6 nädalat ja rottidel pärast annuses 100 mg ööpäevas, kokkupuuteid AUC, katarakti põhjal täheldati hiirtel 13 nädala pärast ja rottidel pärast 39 ravinädalat. Võõrutamiseelsete rottide noorukitele mittetaluvate annuste manustamisel 4. – 32. Päevast (ligikaudu 2 inimaastat annustamisperioodi lõpus) täheldati silma hägusust (histoloogilist uuringut ei tehtud) võrdsete annuste 75 mg / päevas kohta. 9 korda suurem kui inimese maksimaalne kliiniline ekspositsioon lastel ITP patsientidel, lähtudes AUC -st. Siiski ei täheldatud alaealistel rottidel noorukitel rottidel katarakti, kellele manustati ITP -ga lastel 5 -kordne talutav annus inimese kliinilisest ekspositsioonist. AUC põhjal ei täheldatud täiskasvanud koertel katarakti. Ravi (2 korda suurem kui kliiniline ekspositsioon inimestel täiskasvanutel) või pediaatrilistel patsientidel, kellel on ITP annuses 75 mg päevas ja samaväärne kliinilise ekspositsiooniga inimestel HCV infektsiooniga patsientidel annuses 100 mg päevas, lähtudes AUC -st).
Kuni 14 päeva kestnud hiirtel ja rottidel läbiviidud uuringutes täheldati toksilisust neerutorukeses ekspositsioonide puhul, mis olid üldiselt seotud haigestumuse ja suremusega. Tubulaarset toksilisust täheldati ka 2-aastase suukaudse kartsinogeensusuuringu käigus hiirtel annustes 25, 75 ja 150 mg / kg päevas. Mõju oli väiksemate annuste korral vähem tõsine ja seda iseloomustasid mitmed regeneratiivsed modifikatsioonid. Ekspositsioon väikseima annuse korral oli täiskasvanutel või lastel ITP patsientidel annuses 75 mg / päevas ja 0,6 -kordne L. kliiniline ekspositsioon HCV -ga patsientidel annuses 100 mg / päevas, mis oli 1,2 või 0,8 korda suurem inimese kliinilisest ekspositsioonist, lähtudes AUC -st. AUC põhjal. Rottidel ei täheldatud neerude toimet 28 nädala pärast ega koeral 52 nädala pärast, kui ekspositsioon oli 4 ja 2 korda suurem kui kliiniline ekspositsioon. inimestel täiskasvanud ITP patsientidel ja 3 ja 2 korda suurem kui kliiniline ekspositsioon lastel ITP -ga annuses 75 mg päevas ja 2 -kordse ekspositsiooniga, mis on võrdne inimese kliinilise ekspositsiooniga HCV -ga patsientidel annuses 100 mg / päevas, ekspositsioon põhineb AUC -l.
Hiirtel, rottidel ja koertel täheldati hepatotsüütide degeneratsiooni ja / või nekroosi, millega sageli kaasnes kõrgenenud seerumi maksaensüümide aktiivsus, annustes, mis olid seotud haigestumuse ja suremusega või olid halvasti talutavad. Pärast kroonilist ravi rottidel (28 nädalat) ja koertel (52 nädalat) ei täheldatud maksale mõju, kui ekspositsioon oli 4 või 2 korda suurem kui kliiniline ekspositsioon inimesel ITP -ga täiskasvanud patsientidel ja 3 või 2 korda suurem kui kliiniline ekspositsioon. Inimestel ITP -ga lastel annuses 75 mg päevas ja 2 korda või samaväärselt inimese kliinilise ekspositsiooniga HCV -ga nakatunud patsientidel annuses 100 mg päevas, ekspositsioon põhineb AUC -l.
Lühiajalistes uuringutes rottidel ja koertel halvasti talutavate annustega (kokkupuude üle 10 või 7 korda suurem kui kliiniline ekspositsioon inimesel täiskasvanud või lastel ITP patsientidel annuses 75 mg päevas ja kokkupuude üle 4 korra täheldati ekspositsiooni HCV -ga nakatunud patsientidel annuses 100 mg ööpäevas, ekspositsioon AUC alusel), retikulotsüütide arvu vähenemist ja luuüdi regeneratiivset erütroidset hüperplaasiat (ainult rottidel). Märkimisväärne mõju punaste vereliblede või kuni 28 nädalat rottidel, 52 nädalat koertel ja 2 aastat hiirtel või rottidel maksimaalselt talutavate annuste korral, mis vastas 2 ... 4-kordsele ekspositsioonile inimese kliinilises ekspositsioonis täiskasvanud või lastel ITP patsientidel annuses 75 mg / päevas ja kokkupuutel, mis on vähem kui 2 korda suurem kui inimese kliiniline ekspositsioon HCV-ga nakatunud patsientidel annuses 100 mg päevas, ioonid, mis põhinevad AUC -l.
28-nädalase toksilisuse uuringus rottidel täheldati endosteaalset hüperostoosi talumatus annuses 60 mg / kg päevas (6 korda või 4 korda rohkem kui kliiniline ekspositsioon inimesel täiskasvanud või lastel ITP patsientidel annuses 75 mg päevas ja 3 korda suurem kui kliiniline ekspositsioon inimesel HCV -ga nakatunud patsientidel annuses 100 mg päevas, ekspositsioon põhineb AUC -l). Hiirtel ja rottidel ei täheldatud luumuutusi pärast eluaegset (2 -aastast) kokkupuudet 4 või 2 -kordse kliinilise ekspositsiooniga inimestel täiskasvanud või lastel ITP patsientidel annuses 75 mg / päevas ja 2 korda suurem kui kliiniline ekspositsioon inimesel HCV -ga patsientidel annuses 100 mg / päevas, ekspositsioon põhineb AUC -l.
Eltrombopaag ei olnud kantserogeenne hiirtel annustes kuni 75 mg / kg päevas ega rottidel annustes kuni 40 mg / kg päevas (ekspositsioon kuni 4 või 2 korda suurem kui kliiniline ekspositsioon inimesel ITP -ga täiskasvanud või lastel annus 75 mg ööpäevas ja 2 korda suurem kui kliiniline ekspositsioon inimesel HCV-ga nakatunud patsientidel annuses 100 mg päevas, ekspositsioon AUC põhjal). Eltrombopaag ei olnud bakterite testmutatsioonil ega kahes katses mutageenne ega in vivo rottidel (mikrotuum ja planeerimata DNA süntees, 10 korda või 8 korda suurem kui kliiniline ekspositsioon inimesel täiskasvanud või lastel ITP patsientidel annuses 75 mg päevas ja 7 korda suurem kui kliiniline ekspositsioon inimesel HCV infektsiooniga patsientidel annuses 100 mg / ööpäevas, ekspositsioon Cmax alusel). Testis in vitro hiire lümfoomi korral oli eltrombopaag marginaalselt positiivne (suurenenud mutatsioonid). Need tähelepanekud in vitro Ja in vivo võib oletada, et eltrombopaag ei kujuta inimestele genotoksilist ohtu.
Eltrombopaag ei mõjuta emaste viljakust, embrüo varajast arengut ega embrüo-loote arengut annustes kuni 20 mg / kg ööpäevas (2 korda suurem kui kliiniline ekspositsioon inimesel täiskasvanud või noorukitel (12 ... 17 aastat), kellel on ITP annus 75 mg ööpäevas ja samaväärne inimese kliinilise ekspositsiooniga HCV infektsiooniga patsientidel annuses 100 mg ööpäevas (ekspositsioon põhineb AUC -l). Samuti ei avaldanud mõju küülikute embrüo-loote arengule annustes kuni 150 mg / kg päevas, mis oli suurim testitud annus (0,3 ... 0,5 korda suurem kui kliiniline ekspositsioon inimesel ITP patsientidel annuses 75 mg päevas ja HCV-ga nakatunud patsientidel). patsientidele annuses 100 mg ööpäevas, ekspositsioonid põhinevad AUC -l päeval, kokkupuuteid AUC põhjal), ravi eltrombopaagiga seostati naiste viljakuse uuringus embrüonaalse surmaga (suurenenud enne ja pärast implanteerimist), loote kehakaalu ja rase emaka kaalu vähenemisega ning emakakaela ribide vähese esinemissageduse ja loote vähenemisega. embrüo-loote arengu uuring Eltrombopaagi tohib raseduse ajal kasutada ainult siis, kui oodatav kasu õigustab võimalikku ohtu lootele (vt lõik 4.6). Eltrombopaag ei mõjutanud isaste rottide viljakust annustes kuni 40 mg / kg päevas, mis on suurim testitud annus (3 korda suurem kui kliiniline ekspositsioon inimesel ITP patsientidel annuses 75 mg päevas ja 2 korda suurem kui inimese kliiniline ekspositsioon HCV -ga nakatunud patsientidel annuses 100 mg ööpäevas, kokkupuude põhineb AUC-l). Rottide pre- ja postnataalse arengu uuringus ei täheldatud emastele mittetoksilistes annustes (10 ja 20 mg / kg / päevas) ja see ei mõjuta järglaste kasvu, arengut, neuroloogilist käitumist ega reproduktiivset funktsiooni (F1).
Eltrombopaag tuvastati kõigi F1 rottide järglaste plasmas kogu 22 -tunnise proovivõtuperioodi jooksul pärast ravimi manustamist F0 emadele, mis viitab sellele, et vastsündinud rottide kokkupuude eltrombopaagiga oli tõenäoline imetamise ajal.
Haridus in vitro koos eltrombopaagiga viitavad võimalikule fototoksilisuse ohule; närilistel aga puudusid tõendid naha fototoksilisuse kohta (10 või 7 korda suurem kui kliiniline ekspositsioon inimesel täiskasvanud või lastel ITP patsientidel annuses 75 mg päevas ja 5 korda suurem kui kliiniline ekspositsioon inimesel HCV infektsiooniga patsientidel annuses 100 mg päevas, kokkupuude AUC põhjal) või silma fototoksilisus (kokkupuude suurem kui 4 korda suurem kui kliiniline ekspositsioon inimesel täiskasvanud või lastel ITP patsientidel annuses 75 mg päevas ja 3 korda suurem kui inimese kliiniline ekspositsioon HCV -ga nakatunud patsientidel annuses 100 mg / päev, kokkupuuteid AUC alusel). Lisaks ei näidanud kliinilises farmakoloogilises uuringus 36 katsealusega tõendeid selle kohta, et pärast 75 mg eltrombopaagi manustamist oleks suurenenud valgustundlikkus. Seda mõõdeti hilinenud fototoksilisuse indeksiga, kuid võimalikku fotoallergia riski ei saa välistada, kuna spetsiifilisi prekliinilisi uuringuid ei saa läbi viia.
Noorte rottide puhul ei ole leitud tulemusi, mis viitaksid eltrombopaagi kasutamisel suuremale toksilisuse riskile lastel kui ITP -ga täiskasvanutel.
06.0 FARMATSEUTILINE TEAVE
06.1 Abiained
Revolade 12,5 mg õhukese polümeerikattega tabletid
Tahvelarvuti tuum
Magneesiumstearaat
Mannitool (E421)
Mikrokristalne tselluloos
Povidoon (K30)
Naatriumtärklisglükolaat
Tableti kate
Hüpromelloos
Makrogool 400
Polüsorbaat 80
Titaandioksiid (E171)
Revolade 25 mg õhukese polümeerikattega tabletid
Tahvelarvuti tuum
Magneesiumstearaat
Mannitool (E421)
Mikrokristalne tselluloos
Povidoon
Naatriumtärklisglükolaat
Tableti kate
Hüpromelloos
Makrogool 400
Polüsorbaat 80
Titaandioksiid (E171)
Revolade 50 mg õhukese polümeerikattega tabletid
Tahvelarvuti tuum
Magneesiumstearaat
Mannitool (E421)
Mikrokristalne tselluloos
Povidoon
Naatriumtärklisglükolaat
Tableti kate
Hüpromelloos
Punane raudoksiid (E172)
Kollane raudoksiid (E172)
Makrogool 400
Titaandioksiid (E171)
Revolade 75 mg õhukese polümeerikattega tabletid
Tahvelarvuti tuum
Magneesiumstearaat
Mannitool (E421)
Mikrokristalne tselluloos
Povidoon
Naatriumtärklisglükolaat
Tableti kate
Hüpromelloos
Punane raudoksiid (E172)
Must raudoksiid (E172)
Makrogool 400
Titaandioksiid (E171)
06.2 Sobimatus
Ei ole asjakohane.
06.3 Kehtivusaeg
4 aastat.
06.4 Säilitamise eritingimused
See ravim ei vaja säilitamisel eritingimusi.
06.5 Vahetu pakendi olemus ja pakendi sisu
Õhukese polümeerikattega tabletid
Alumiiniumblistrid (PA / Alu / PVC / Alu) pakendis, mis sisaldab 14 või 28 õhukese polümeerikattega tabletti, ja multipakendis, mis sisaldab 84 (3 pakki 28) õhukese polümeerikattega tabletti.
Kõik pakendi suurused ei pruugi olla müügil.
06.6 Kasutamis- ja käsitsemisjuhised
Kasutamata ravim ja sellest tekkinud jäätmed tuleb hävitada vastavalt kohalikele eeskirjadele.
07.0 MÜÜGILOA HOIDJA
Novartis Europharm Limited
Frimley äripark
Camberley GU16 7SR
Ühendkuningriik
08.0 MÜÜGILOA NUMBER
Revolade 12,5 mg õhukese polümeerikattega tabletid
EL/1/10/612/010
039827100
EL/1/10/612/011
039827112
EL/1/10/612/012
039827124
Revolade 25 mg õhukese polümeerikattega tabletid
EL/1/10/612/001
039827011
EL/1/10/612/002
039827023
EL/1/10/612/003
039827035
Revolade 50 mg õhukese polümeerikattega tabletid
EL/1/10/612/004
039827047
EL/1/10/612/005
039827050
EL/1/10/612/006
039827062
Revolade 75 mg õhukese polümeerikattega tabletid
EL/1/10/612/007
039827074
EL/1/10/612/008
039827086
EL/1/10/612/009
039827098
09.0 MÜÜGILOA VÕI UUENDAMISE KUUPÄEV
Müügiloa esmase väljastamise kuupäev: 11. märts 2010
Viimase uuendamise kuupäev: 15. jaanuar 2015
10.0 TEKSTI LÄBIVAATAMISE KUUPÄEV
November 2016




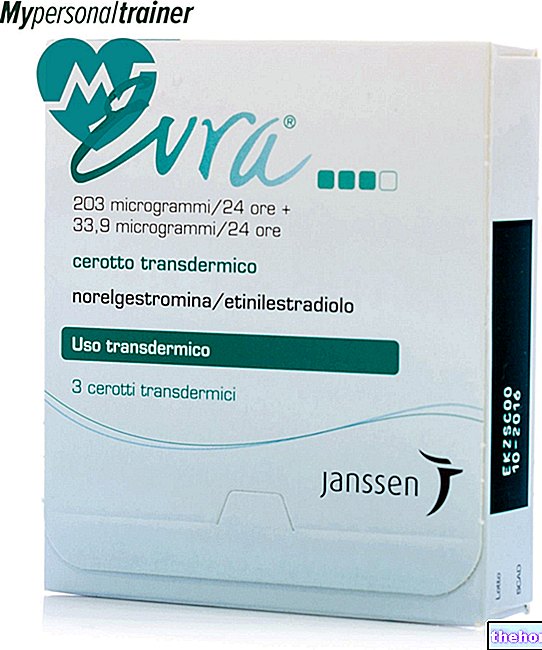






.jpg)