Sissejuhatus
Nagu sissejuhatavas artiklis põhjalikult analüüsitud, on papilloomiviirus ebaolulises ulatuses nahahaavandite, nagu tüükad, peategelane ja osaleb samal ajal kohutavate kasvajakahjustuste, näiteks kaela emakas. Selles arutelus keskendutakse nakkusviisile, tagajärgedele ja võimalikele meditsiinilistele ravimeetoditele, mis on suunatud papilloomiviiruse eemaldamisele.
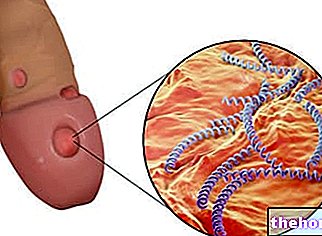
Papilloomiviiruse infektsioon
Nakkuse tekitamiseks peab inimese papilloomiviirus sisenema basaalmembraanil paiknevasse epiteeli tüvirakku; tõenäoliselt soodustatakse papilloomiviiruse sisenemist rakku, seondudes pinnaretseptoritega, mida aga pole veel kindlalt tuvastatud.
Ühelt poolt on papilloomiviirusel "kõrge afiinsus epiteelirakkude suhtes diferentseerumisel naha ja limaskestade puhul seevastu on HPV -l piiratud tropism rakkude jaoks, mis moodustavad mitmekihilise lameepiteeli.Kui see on jõudnud rakutuuma, on papilloomiviirus võimeline muutma nakatunud raku normaalset rakutsüklit; täheldatakse, et enamikul juhtudel levib papilloomiviirus eelistatavalt naha granuleeritud kihi sees.
Naha ja limaskestade diferentseeritud ja pindmiste kihtide koorimise kaudu võib viirus edasi kanduda teistele isikutele.
Papilloomiviirus edastatakse tavaliselt seksuaalse kontakti kaudu; tuleb aga rõhutada, et viirus vohab ka peenise, perineumi ja kubeme võlli tasemel: sel põhjusel ei piisa kondoomidest sageli, et kaitsta (tervet) partnerit nakkuse eest, pärast vahekorda nakatunud inimesega. või vedaja.
Pidage meeles, et tervetel naistel, kellel on tõhus immuunsüsteem, on HPV -nakkus sageli pungas blokeeritud: keha kaitsesüsteem takistab tegelikult viiruse kahjustamist. Mõnel patsiendil jääb viirus aga paljudeks aastateks vaikseks ning soodsates tingimustes võib see kutsuda esile "normaalsete" rakkude (eriti emakakaela pindmiste) muundumise hulluks ja vähirakkudeks.
HPV ja emakakaelavähk
Põhjused, miks mõnedel naistel tekib papilloomiviirusega kokkupuutel vähk, ei ole veel nii ilmsed ja vahetud: selgelt on immuunsüsteemi tõhusus pahaloomulise degeneratsiooni ohu minimeerimiseks põhielement. Siiski on kindlaks tehtud mõned riskitegurid, mis näivad suurendavat võimalusi papilloomiviiruse pindmiste kahjustuste progresseerumiseks kuni vähi (emakakaela intraepiteliaalne neoplaasia) arenguni: Ameerika uuringu põhjal on näidatud, et suitsetajad kaks korda tõenäolisem kui neil, kes ei suitseta, haigestuda emakakaelavähki. Siiski on mõeldav, et mõned HPV tüved on agressiivsemad kui teised, mistõttu võivad nad väga kergesti vähki esile kutsuda.
Tundub, et isegi rasestumisvastaste tablettide pikaajaline manustamine, teiste suguhaiguste samaaegne esinemine ja rasedus võivad mingil moel seada naise suuremaks kahjustuse pahaloomuliseks arenguks.
Papilloomiviiruse (HPV) infektsioonid
Probleemid video esitamisega? Laadige video uuesti YouTube'ist.
- Minge videolehele
- Minge tervisekeskusesse
- Vaata videot youtubest
HPV ja healoomulised kahjustused
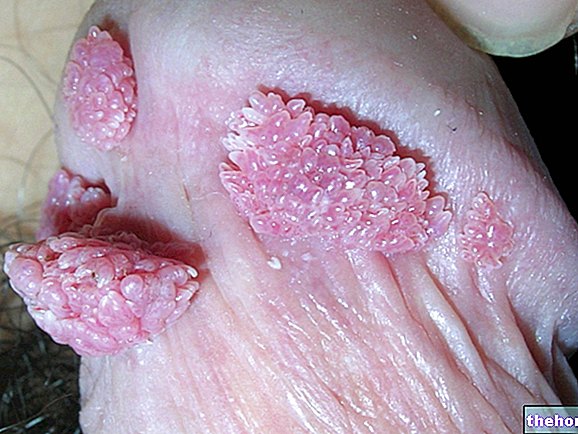
Tüükad on kõige sagedasemad nahakahjustused, õnneks healoomulised, põhjustatud papilloomiviirusest: need on tüükadetaolised kasvud, mis nakatavad eelistatavalt käsi, jalgu ja suguelundeid pärast kokkupuudet teise inimese tüükaga. Samuti on dušš, niiske ja rahvarohke keskkond kuna kõrge temperatuur ja niiskus on elemendid, mis soodustavad papilloomiviiruse paljunemist ja paljunemist.
Papilloomiviiruse põhjustatud tüükad jagunevad:
- Acuminate tüükad: sugulisel teel levivate "suguelundite HPV infektsiooni väljendus. Meestel esinevad tüükad eelistatavalt sugutipea, kusiti, näärmete, peenise võlli ja balano-preputial sulcus; naistel seevastu kõige enam kaasatud on häbeme, emaka kael ja tupp. Enamasti on tüükad asümptomaatilised, kuigi mõned variandid tekitavad põletust, sügelust ja kohalikku ärritust.
- Tavalised tüükad: papilloomiviiruse poolt põhjustatud nahakahjustused on tavaliselt ebakorrapärase kujuga ja kulgevad sageli (kuid mitte alati) asümptomaatiliselt.
- Jalatalla tüükad: jalatallale omaselt levivad need HPV viiruse põhjustatud tüükad kahjustused hõlpsasti basseinides ja spordisaalides.
- Lamedad tüükad: kõrgendatud tüükad kahjustused: papilloomiviirus, mis nakatab käsi, jalgu, nägu ja jalgu, võib põhjustada nahakahjustusi, mis kipuvad lühikese aja jooksul kaduma.
Diagnoos
Diagnostiline lähenemisviis HPV infektsiooni ja selle põhjustatud kahjustuste jälgimiseks ja tõrjeks põhineb peamiselt kliinilisel uurimisel, Pap-määrdumisel, kolposkoopial ja molekulaarsel uurimisel (HPV-DNA).
Nakkuse diagnoosimine, olgu see ligilähedane, on hädavajalik, et avastada kahjustust - kui lähedane see on: naiste suguelundite tüügaste kahjustuste puhul on hädavajalik günekoloogiline läbivaatus, mille diagnoosi kinnitab vajadusel kolposkoopiline uuring. uuring ", mis on vajalik emakakaela laiendatud ja täpsema ülevaate saamiseks.
Kahtlase või ebakindla diagnoosi korral on soovitatav jätkata spetsiifilise biopsiaga.
Molekulaarse testiga, mida tuntakse ka kui HPV-DNA testi, määratakse kindlaks, kas viiruse genoom on olemas või mitte, isegi enne, kui emakakaelarakkudel tekivad kasvajahäired.
Lõpuks, kuid mitte vähemtähtis, PAP-test, mis on enamikus günekoloogilistes uuringutes tavapärane praktika: see on tsütoloogiline uuring, mis võimaldab tuvastada emaka sektsiooni rakkude muutusi, võttes tampooniga proovi endotservikaalsetest rakkudest .
Seksuaalselt aktiivsetel naistel soovitatakse vähktõve kahjustuste jälgimiseks ja varaseks avastamiseks läbida PAP -test alates 25. eluaastast iga kolme aasta tagant.
Vaata videot
- Vaata videot youtubest
Teraapia
HPV -infektsioonide ravi sõltub kahjustusega seotud papilloomiviiruse tüübist; Näiteks kui HPV nakatab nahka ja soodustab käte ja jalgade tüügaste kasvu, ei pruugi ravimteraapia isegi vajalik olla: tegelikult kipuvad tüügaste haavandid iseenesest taanduma. Mõnikord on aga eriti resistentsed tüükad ja püsivad ravida krüoteraapia, laserravi ja elektrokoagulatsiooniga. Selliste ravimite nagu retinoidid, viirusevastased ravimid, immunomodulaatorid ja salitsüülhape otsene kasutamine võib samuti kiirendada paranemisaega.
Sama kehtib ka teravate tüükade ravi kohta: farmakoloogiline ja meditsiiniline ravi (näiteks kirurgia, laserravi jne) ei pruugi olla vajalik, eriti asümptomaatiliste ja väikeste kahjustuste korral. Mis puutub kõige ohtlikumatesse papilloomiviiruse infektsioonidesse, mis on seotud emakavähi tekkimisega, on ravi problemaatilisem: kiiritusravi ja keemiaravi, mis võivad olla seotud, soodustavad pahaloomuliste rakkude surma; emakakaelavähi varases staadiumis naistel on soovitatav operatsioon. Lisateave: lugege artiklit emakakaelavähi ravi kohta.
HPV nakkuse ennetamine
Vaktsiinide profülaktika kaitseb HPV nakkuste eest: neljavalentne vaktsiin kaitseb hästi genotüüpide eest, mis on seotud enamiku healoomuliste tüügaste haavanditega, nagu kondüloomid (HPV 6 ja HPV 11) ja emakakaela neoplastilised kahjustused (HPV 16 ja HPV 18) ). Mõnedes Itaalia piirkondades jagatakse papilloomiviiruse vaktsiini tasuta alla 12-aastastele tüdrukutele; kõige populaarsemad vaktsiinid on cervarix (mis pakub kaitset ainult HPV 16 ja 18 eest), gardasil, gardasil-9 ja silgard. manustatakse kolmeks jagatud annuseks ja süstitakse intramuskulaarselt; teine annus võetakse kaks kuud pärast esimest ja kolmas pärast 4 kuud pärast teist.
Lisaks vaktsiini profülaktikale on võimalik läbi viia nakkusjärgne vaktsineerimine: pärast eeldatavat kokkupuudet viirusega võib naine taotleda vaktsiini-ravimit, mis on kasulik haiguse raviks, kui patogeen on juba organismi tunginud.
Isegi pärast vaktsineerimist on soovitatav - eriti naistel - jätkata regulaarseid rutiinseid kontrolle: tegelikult EI kaitse vaktsiin KÕIGI papilloomiviiruse tüüpide eest.