Meenutagem lühidalt, et insuliin on hädavajalik hormoon, mis võimaldab glükoosi verest rakkudesse liikuda, vältides selle kontsentratsiooni veres (glükeemia) liiga kõrgeks tõusmist. Mitte kõik keharakud ei vaja glükoosi imendumiseks insuliini; "hormoon on hädavajalik lihaste ja rasvkoe jaoks, mis üksi moodustavad umbes 60% kehamassist.
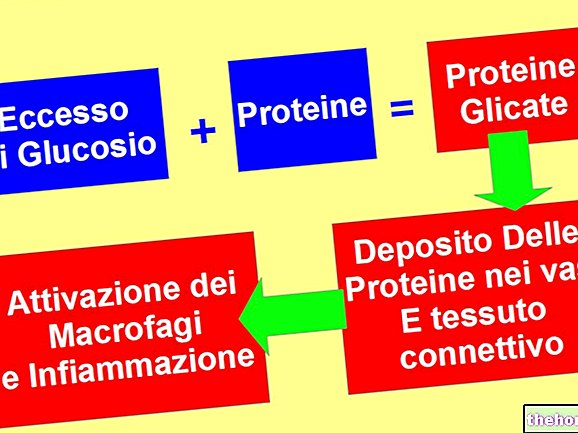
Vastuseks insuliiniresistentsusele paneb keha kasutusele kompenseeriva mehhanismi, mis põhineb insuliini suurenenud vabanemisel, sellistel juhtudel räägime hüperinsulinemiast ehk kõrgest hormooni tasemest veres. Kui algstaadiumis suudab see kompensatsioon säilitada vere glükoosisisalduse normaalsel tasemel (euglükeemia), ei suuda kaugelearenenud staadiumis insuliini tootmise eest vastutavad kõhunäärme rakud selle sünteesi kohandada; tulemuseks on söögijärgse vere glükoosisisalduse tõus.

Lõpuks määrab täielikus faasis insuliini plasmakontsentratsiooni edasine vähenemine - pankrease beeta -rakkude järkjärgulise ammendumise tõttu - hüperglükeemia tekkimise isegi tühja kõhuga.
Seetõttu pole üllatav, et insuliiniresistentsus on sageli diabeedi eesruum.
Selle negatiivse arengu bioloogiliste põhjuste mõistmiseks peab teil olema piisavalt teadmisi glükeemia reguleerimismehhanismide ja selles osalevate hormoonide kohta. Lühidalt, insuliiniresistentsus määrab:
- triglütseriidide hüdrolüüsi suurenemine rasvkoes koos rasvhapete sisalduse suurenemisega plasmas;
- glükoosi omastamise vähenemine lihastes, mille tagajärjel väheneb glükogeeni ladestumine;
- glükoosi suurem süntees maksas, vastuseks rasvhapete suurenenud kontsentratsioonile veres ja seda pärssivate protsesside kadumisele; järelikult suureneb tühja kõhu glükeemiline tase.
- arvatakse, et kompenseeriv hüperinsulinemia muudab beeta-rakud võimetuks aktiveerima kõik need molekulaarsed mehhanismid, mis on vajalikud selle nõuetekohaseks toimimiseks ja normaalseks ellujäämiseks.
Lihaskoe kujutab endast perifeerse insuliiniresistentsuse peamist saiti; füüsilise tegevuse ajal kaotab see kude aga sõltuvuse insuliinist ja glükoos suudab siseneda lihasrakkudesse isegi eriti madala insuliinitaseme juuresolekul.
, kortisooli ja glükagooni, mis on võimelised insuliini toimet antagoniseerima ja määrama insuliiniresistentsuse, kui see on üleliigne (nagu tavaliselt Cushingi sündroomi korral).
Nende hormoonide insuliinile vastandumise viisid on kõige erinevamad: näiteks võivad nad mõjutada insuliini retseptoreid, vähendades nende arvu (see on GH), või insuliini-retseptori sidemega siirdatud signaali ülekandmist ( Viimane bioloogiline toime seisneb glükoosi transporterite GLUT4 * ümberjaotumises rakusisest kambrist plasmamembraanile; kõik see võimaldab suurendada glükoosivarustust Isegi nende hormoonide (näiteks kortisooni või kasvuhormooni) eksogeenne pakkumine võib määrata insuliiniresistentsuse. Insuliini retseptori mutatsioonidest võivad olla tingitud ka geneetilised põhjused. Enamikul juhtudel ei ole insuliiniresistentsuse põhjused siiski selgelt määratletavad.
Lisaks paratamatule pärilikule komponendile mõjutab insuliiniresistentsus enamikul juhtudel inimesi, keda mõjutavad sellised haigused ja seisundid nagu hüpertensioon, ülekaalulisus (eriti android- või kõhulihas), rasedus, rasvmaks, metaboolne sündroom, anaboolsete steroidide kasutamine, ateroskleroos, polütsüstiliste munasarjade sündroom, hüperandrogenism ja düslipideemia (kõrged tiglütseriidide ja LDL -kolesterooli väärtused, mis on seotud HDL -kolesterooli vähenenud kogusega). Need tingimused, mis on seotud paratamatu geneetilise komponendiga, kujutavad endast ka insuliiniresistentsuse võimalikke põhjuseid / tagajärgi ning on olulised selle diagnoos.
.
Mõnikord kasutatakse ka klassikalist glükeemilist kõverat, mis näitab insuliiniresistentsuse juuresolekul suhteliselt normaalset suundumust, et näidata - mitme tunni pärast - glükeemia kiiret langust (hüperinsulinemia tõttu).
. Samuti on kasulikud abivahendid, mis on võimelised vähendama või aeglustama suhkrute imendumist soolestikus (akarboos ja kiudainelisandid nagu glükomannaan ja psüllium). Mõned diabeedi ravis kasutatavad ravimid, näiteks metformiin, on samuti osutunud tõhusaks. insuliiniresistentsus; siiski on väga oluline sekkuda ennekõike toitumisse ja kehalise aktiivsuse taseme poole, kasutades ravimteraapiat ainult siis, kui elustiili muutmine ei ole piisav.* Lihas- ja rasvkoe rakud "imavad" vere glükoosi läbi plasmamembraani. See on hõlbustatud difusiooni protsess, mida teostab glükoosi transporterite perekond, mis on osaliselt rakupinnal (GLUT1) ja osaliselt membraanile ümber paigutatud vastuseks erinevatele stiimulitele (GLUT4). Nende stiimulite hulgas on kõige võimsam ja tuntum insuliin.








.jpg)