See seisund tekib hüpofüüsi isheemilise nekroosi tõttu, mis on tavaliselt sekundaarne eluohtliku verehulga kaotuse (emaka hemorraagia) või vererõhu tugeva languse (hüpotensioon) tõttu. Nendest sündmustest tulenev vähenenud verevarustus ja hapnikuvaegus võivad kahjustada ajuripatsi (väike nääre, mis asub aju põhjas), mis ei suuda enam toota piisavalt hormoone.
Pärast lapse sündi on kõige sagedasemad sümptomid piimapuudus ja menstruatsiooni taastumise puudumine (rasedusejärgne amenorröa).
Sheehani sündroomi diagnoosimiseks on vaja läbi viia neuroradioloogilised testid ja hüpofüüsi hormoonide annustamine basaaltingimustes ja pärast erinevat tüüpi stiimulitestide läbiviimist. Nende uuringute eesmärk on kindlaks teha, millised hüpofüüsi hormoonid on puudulikud ja kas neid on vaja asendada.
Sheehani sündroomi ravi hõlmab tavaliselt hormoonasendusravi, mida tuleb moduleerida naisel puuduvate hormoonide alusel.
ja šokiseisundist, mis tekib sünnituse ajal või vahetult pärast seda.
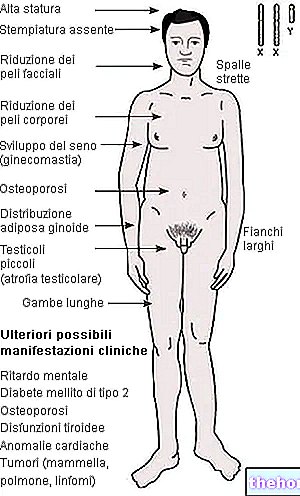
Seda seisundit, mida nimetatakse ka sünnitusjärgseks hüpopituitarismiks, iseloomustab ühe või mitme hormooni sekretsiooni vähenemine või puudumine ajuripatsi (või ajuripatsi) poolt. Sheehani sündroomi esinemine on erinevatel patsientidel erinev (kliinilised ilmingud ulatuvad mittespetsiifilistest sümptomitest) koomasse). Tavaliselt piimavoolu (agaleesi) ei ilmu ning patsient võib kurta väsimuse, amenorröa, külma talumatuse ning häbemekarvu ja aksillaarkaotuse üle.
Enamikul patsientidest on kerged sümptomid, mistõttu Sheehani sündroomi ei diagnoosita ega ravita pikka aega.
, viljakus, vererõhk, rinnapiima tootmine ja paljud teised eluprotsessid. Seetõttu võib nende hormoonide puudumine põhjustada probleeme kogu kehas.
Et paremini mõista, kuidas Sheehani sündroomiga kaasneb hüpofüüsi kahjustus, on vaja meeles pidada mõningaid arusaamu selle toodetud hormoonidest:
- ACTH (adrenokortikotroopne hormoon): stimuleerib neerupealiste kortisooli tootmist. AKTH puudulikkus põhjustab neerupealiste hüpoaktiivsuse tõttu kortisooli puudust.
- Oksütotsiin: hormoon, mis on vajalik sünnituseks, sünnituseks (stimuleerib kontraktsioone) ja rinnaga toitmiseks.
- PRL (prolaktiin või laktotroopne hormoon): vastutab emade piima tootmise eest pärast sünnitust. Prolaktiinipuudus on seotud laktatsiooni vähenemise või puudumisega. Sheehani sündroomi korral laktatsiooni ei toimu, kuna hüpofüüsi nekroos põhjustab prolaktiini (PRL) tootmise eest vastutavate galaktotroopsete rakkude hävitamist.
- TSH (kilpnääret stimuleeriv hormoon või türeotroopne): reguleerib kilpnäärme hormoonide tootmist. Türeotroopse hormooni puudumine või puudulikkus mõjutab kilpnäärme aktiivsust (eriti T3 ja T4 tootmist), põhjustades hüpotüreoidismi.
- LH (luteiniseeriv hormoon) ja FSH (folliikuleid stimuleeriv hormoon): kontrollivad mõlema soo viljakust (naistel ovulatsioon, meestel sperma tootmine) ning stimuleerivad suguhormoonide sekretsiooni munasarjadest ja munanditest (naistel östrogeen ja progesteroon; naistel testosteroon) Sheehani sündroomi korral tekib rasedusejärgne amenorröa, mis on tingitud ajuripatsi gonadotroopsete hormoonide tootmise eest vastutava piirkonna isheemilisest haaratusest, LH ja FSH sekretsiooni puudumisest.
- GH (kasvuhormoon või somatotroopne): see on vajalik laste arenguks (luud ja lihasmass), kuid avaldab mõju kogu organismile kogu elu jooksul. Täiskasvanutel võib kasvuhormooni puudus põhjustada füüsilise energia puudumist, muutusi keha koostises (rasva suurenemine ja lihasmassi vähenemine) ja suurenenud kardiovaskulaarne risk.
- ADH (antidiureetiline hormoon või vasopressiin): aitab säilitada normaalset veetasakaalu. Antidiureetilise hormooni (või vasopressiini) puudus mõjutab neere ja võib põhjustada diabeedi insipidus. See seisund avaldub tavaliselt liigse janu, lahjendatud uriini ja sagedase urineerimise (polüuuria) all, eriti öösel.
Riskifaktorid
Igasugune seisund, mis suurendab tõsise verekaotuse (verejooksu) või madala vererõhu tõenäosust sünnituse ajal, võib suurendada Sheehani sündroomi riski.
Peamisteks riskiteguriteks on kaksikrasedus ja platsenta tüsistused.
Naistel, kes kannatavad raske sünnitusjärgse hemorraagia all, on muud tingimused, mis võivad Sheehani sündroomi patogeneesis rolli mängida, hõlmavad hüpofüüsi füsioloogilist hüpertroofiat raseduse ajal (seega vajab ajuripats oma tegevuse toetamiseks suuremat verevarustust), levinud intravaskulaarne hüübimine ja autoimmuunsus.
Teadma
Sünnitusjärgne emaka hemorraagia on üsna haruldane komplikatsioon ja tuleb märkida, et Sheehani sündroomi esineb veelgi harvemini. Mõlemad riskid vähenevad oluliselt, hoolitsedes ja jälgides naist sünnituse ja sünnituse ajal.
Samuti tuleb märkida, et Sheehani sündroom ei ole tööstusriikides levinud, peamiselt tänu paremale sünnitusabile ja kiirete vereülekannete kättesaadavusele. Risk jääb siiski arengumaade naistele.
või avalduvad need järsult tekkiva hüpopituitarismiga.
Sheehani sündroomi ilmingud tekivad hüpofüüsi poolt toodetud hormoonide puuduse tõttu. Lisaks rinnapiima tootmisele mõjutavad selle düsfunktsiooni tagajärjed kilpnäärme ja neerupealiste tegevust ning menstruaaltsüklit.
Ühe, paljude või kõigi hüpofüüsi hormoonide puudus või puudumine võib põhjustada suuri muutusi kehas (välja arvatud oksütotsiin ja prolaktiin).
Sheehani sündroomi kliiniline pilt võib olla kliiniliselt ilmne (st hormonaalne puudulikkus on kliiniliselt ilmne) või varjatud (see esineb ainult teatud olukordades, näiteks tõsise stressi korral või tuvastatakse ainult mõne spetsiifilise hormoonanalüüsi abil).
Sheehani sündroom: kuidas see avaldub
Sheehani sündroom võib tekitada mitmesuguseid märke ja sümptomeid, mis sõltuvad sellest, milline hüpofüüsi hormoon puudub või on puudulik ning hõlmavad järgmist:
- Raskused või võimetus imetada
- Menstruatsioonivoolude puudumine (amenorröa) või harv menstruatsioon (oligomenorröa);
- Vererõhu väärtuste langus;
- Madal veresuhkru (glükoosi) tase (hüpoglükeemia)
- Ebaregulaarne südametegevus;
- Keskendumisraskused ja unisus
- Kõhuvalu;
- Väsimus;
- Üldine turse;
- Külma talumatus;
- Kehakaalu tõus või vastupidi - kaalulangus.
Tuleb märkida, et paljude naiste puhul ei ole Sheehani sündroomi sümptomid mittespetsiifilised ja neid seostatakse sageli muude olukordadega (näiteks: väsimust võib tõlgendada emaks saamise tagajärjena). On juhtumeid, kus on võimalik, et häireid ei esine üldse: Sheehani sündroomi sümptomite ulatus on korrelatsioonis tegelikult hüpofüüsi kahjustuse ulatusega. Sünnitusjärgne hüpopituitarism võib seega mõjutada ühe või mitme hormooni tootmist.
Mõned naised elavad aastaid, teadmata, et nende hüpofüüs ei tööta korralikult. Äärmuslik füüsiline stress, näiteks raske infektsioon või operatsioon, võib aga ootamatult vallandada kilpnäärme- või neerupealiste puudulikkuse.
Tüsistused
Hüpofüüsi hormoonid kontrollivad ainevahetuse paljusid aspekte, seega võib Sheehani sündroom põhjustada mitmeid probleeme, sealhulgas:
- Neerupealiste kriis (raske seisund, mille korral neerupealised toodavad liiga vähe kortisooli hormooni)
- Madal vererõhk (hüpotensioon);
- Naatriumisisalduse vähenemine plasmas;
- Menstruaaltsükli häired;
- Viljatus;
- Nõrkus ja vähenenud koormustaluvus.
Neerupealiste kriis: eluohtlik olukord
Sheehani sündroomi kõige tõsisem komplikatsioon on neerupealiste kriis, mis on äkiline ja eluohtlik seisund, kus järjestikku esineb äärmiselt madal vererõhk, šokk, kooma ja surm.
. Patsiendi haigusloo kohta teabe kogumisel on oluline mainida kõiki sünnitüsistusi, olenemata lapse sünnist, sest Sheehani sündroomiga seotud häired võivad ilmneda hilinenult. Teised kasulikud anamneesiandmed, millest arstile teatada, on amenorröa ja piimatootmise puudumine, mis on Sheehani sündroomi kaks peamist tunnust.