Enamikul juhtudel kulgevad HPV (inimese papilloomiviiruse lühend) infektsioonid täiesti asümptomaatiliselt, põhjustamata seega mingeid sümptomeid: organismi võime viirust likvideerida enne, kui see võib põhjustada suuri kahjustusi, on erakordne. Isegi kui see kahjuks mõnel juhul on võime ebaõnnestub ja immuunsüsteem ei suuda infektsiooni peatada ja ohjeldada, kuid ei suuda võita HPV -d, mis põhjustab seega sümptomeid ja isegi üsna tõsiseid häireid. Kõige kardetumate hulgas võib HPV -infektsioon aeglaselt muuta emakakaela epiteeli normaalse raku (emakakaelast) vähirakku; selle vähemalt kümnendi kestva protsessi võtmeetapp on viiruse DNA integreerimine peremeesraku genoomiga.
HPV sümptomid
Enamik inimesi (umbes 80%), kes on nakatunud HPV -ga, saavad nakkusest üle kolme aasta jooksul pärast nakatumist, ilma et nad kurtaksid erilisi sümptomeid või kaebusi.
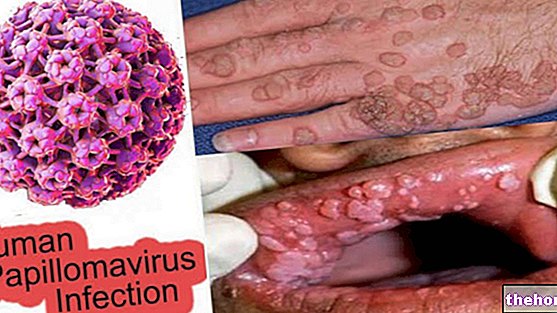
Praegu on tuvastatud üle 120 HPV serotüübi, millest igaühel on oma ainulaadsed bioloogilised ja patoloogilised omadused; sel põhjusel on igale viirusele määratud identifitseerimisnumber (nt: HPV-1, HPV-2 ...).
Mõned HPV -d on kehale praktiliselt kahjutud ega põhjusta erilisi häireid ega sümptomeid. Umbes 40 tüüpi nakatavad suguelundite limaskesti ja nende hulgas umbes 15 (16, 18, 31, 33, 35, 39, 45, 51, 52) , 56, 58, 59, 66, 68 ...) on määratletud kõrge onkogeense riskiga; eelkõige:
- Mõned HPV -d on seotud emakakaelavähi (tuntud ka kui emakakaela intraepiteliaalne vähk) tekkega: enim ohustatud tüved on identifitseeritud numbritega 16 (HPV 16) ja 18 (HPV 18), mis ainuüksi põhjustavad 70% emakakaela neoplasmid; samad papilloomiviirused vastutavad ka peenise, päraku, tupe, häbeme ja neelu neoplasmide eest, mis epidemioloogilisest seisukohast on emakakaelavähiga võrreldes siiski marginaalse tähtsusega. Nende viiruste põhjustatud infektsioonid põhjustavad subkliinilisi ilminguid, mida pole võimalik tuvastada palja silmaga, kuid märgatav spetsiaalsete testide, näiteks pap -testi abil
Umbes 1% kõrge onkogeense riskiga HPV -positiivsetest naistest areneb emakakaela neoplasm; nakatumise hetkest kuni emakakaelavähi tekkeni on mitmeaastane latentsusperiood, mida saab mõõta vähemalt kümne aasta jooksul. naine ei kurda papilloomiviirusele omaste sümptomite üle, mistõttu "esmalt varase nakkuse ja seejärel neoplastiliste kahjustuste tuvastamine pap-testi ja / või HPV DNA-testi abil võimaldab arstidel sekkuda enne kui neoplasm avaldub.
Emakakaelavähi sümptomid võivad puududa täielikult või olla nii kerged ja peened, et need jäävad täiesti märkamatuks. Emakakaelavähi progresseerumisel ja paranemisvõimaluste vähenemisel võivad ilmneda haiguse tüüpilised sümptomid.: Verejooks pärast vahekorda ja kerge valu vahekorra ajal, vesine või verine tupest väljumine, mõnikord ebameeldiva lõhnaga, valu vaagnapiirkonnas, tupeverejooks väljaspool menstruatsiooni või pärast menopausi.
Muud HPV infektsiooniga seotud vähid võivad areneda ka sümptomite puudumisel, tavaliselt alles siis, kui nad jõuavad kaugelearenenud staadiumisse, mida on raske ravida.
- Mõned HPV -d on seotud kondüloomide tekkega või tekitavad tüükaid: enim ohustatud tüved on identifitseeritud numbritega 6 (HPV 6) ja 11 (HPV 11), mis vastutavad juhtumite peaaegu sama palju eest; palju harvemini samad HPV -d on vastutav korduv hingamisteede papillomatoos, haigusseisund, mida iseloomustavad tüükad kurgus, mille sümptomiteks on neelupõletik, kähe hääl ja hingamisraskused Nende viiruste põhjustatud nakkused põhjustavad kliinilisi ilminguid, mida saab eristada teatud tunnuste ja sümptomite olemasolust. Eriti tüükad võivad ilmneda emakakaelas, tupes, häbeme, kusiti, perineumi ja päraku piirkonnas, aga ka ekstragenitaalsetes kohtades: sidekesta, nina, suu, kõri. Neil on sageli nii väikesed mõõtmed, et neid on palja silmaga raske tuvastada.
- Suguelundite tüükade eest vastutavad tüved ei ole samad, mis on seotud eespool nimetatud kasvajate tekkega; järelikult ei põhjusta acuminate candyloma'st mõjutatud isik tingimata suurenenud anogenitaalsete neoplasmide riski.
Sümptomite ilmnemisel ilmnevad suguelundite kahjustused - pärast inkubeerimisperioodi vahemikus üks kuni kuus kuud - jämedate puhangutena, mis on enam -vähem ilmsed, piirdudes suguelundite piirkonnaga. Meestel nakatavad tüükadest kasvajatest eelkõige näärmed, kusejuha luud, frenulum, peenise võll ja balano-preputial sulcus; naistel seevastu esineb kondüloome sagedamini emaka häbemes, tupes ja kaelas.Õnneks kaasneb tüügaste kasvudega valu, ärritus, sügelus ja lokaalne põletus, muutuva intensiivsusega, üldiselt nõrk. Enamasti on kondüloomid nii väikesed, et pole palja silmaga nähtavad; teised variandid võivad seevastu kasvada, koondades ja moodustades väikesed rühmad teravaid tüükaid, palju tüütumad.
Suguelundite tüükad võivad levida ka suu kaudu, kui suguelundid nakatuvad partnerite või kandjatega.
Vaata: Fotod kondüloomidest
Tuletame meelde, et mõned papilloomiviiruse tüved (esialgsed HPV 2 ja HPV 4, aga ka HPV 1, 3, 26, 29,57 jt) on seotud nn tavaliste tüügaste tekkega. tavaliselt naha tasemel, eriti kätes Vt: Fotod Nahatüükad