Üldisus
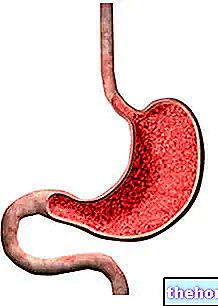
Gastroskoopia on diagnostiline test, mis võimaldab visuaalselt uurida ülemist seedetrakti (söögitoru, mao ja kaksteistsõrmiksool), et välistada või esile tõsta kahtlustatavaid funktsionaalseid muutusi või haigusi; sel põhjusel räägime söögitoru-gastroduodenoskoopiast (EGD) õigemini. .

Viimastel aastatel on traditsioonilise gastroskoopilise tehnika kõrval olnud nn "trans-nasaalne gastroskoopia", mille puhul juurdepääs seedesüsteemi ülaosale toimub veelgi õhema endoskoobi kaudu, mis viiakse nina kaudu.
Näidustused
Miks seda tehakse?
Gastroskoopiat tehakse, kui kahtlustatakse söögitoru, mao või kaksteistsõrmiksoole patoloogiat, näiteks teatud sümptomite, näiteks hemorraagiate (hematemees = vere emissioon suust, melaena = tumedate ja tõrvaste väljaheidete) uurimiseks, aneemiline pildid, valu, tagantjärele põletamine, iiveldus ja neelamisraskused (düsfaagia).
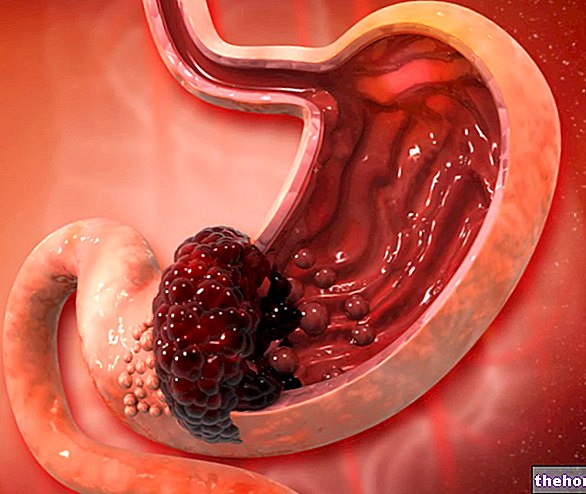
Gastroskoopia käigus leitud peamiste ja levinumate kahjustuste hulgas mäletame: söögitorupõletik, Barretti söögitoru, maksatsirroosi ja portaalhüpertensiooniga seotud tüsistused (söögitoru veenilaiendid), söögitoru neoplasmid, gastriit, maohaavand, mao neoplasmid ja kaksteistsõrmiksoole haavand.
Muudel juhtudel tehakse gastroskoopiat, et jälgida juba diagnoositud haiguse arengut, terapeutilist efektiivsust või teha endoskoopilisi ravimeetodeid; näiteks võib arst venitada stenoosist (söögitoru ahenemine) mõjutatud piirkondi, eemaldada juhuslikult allaneelatud polüüpe (üldiselt healoomulisi kasvajaid) või võõrkehi, peatada verejooksu, süstida ravimeid või paigutada abivahendeid, unustamata seejuures võimalust võtta koeproove (biopsia). nakkuste otsimiseks (Helicobacter pylori), soolestiku hea toimimise kontrollimiseks ja ebanormaalse välimusega kudede diagnoosimiseks, mis võivad paljastada selliseid patoloogiaid nagu tsöliaakia ja kasvajaeelsed või kasvaja kahjustused.
Ettevalmistus
Kuidas valmistute eksamiks?
Toidu puudumine seedesüsteemi ülemistes osades tagab parema visualiseerimise ja diagnostilise täpsuse. Sel põhjusel on soovitav vähemalt 6-8 tundi enne uuringut paastuda, vältides toidu või jookide allaneelamist; viimane söögikord enne gastroskoopiat peab igal juhul olema kerge ja kergesti seeditav (vt selle kohta artiklit toidu seedimise kohta) Kui gastroskoopia tehakse pärastlõunal, on lubatud kerge hommikusöök, mille aluseks on tee ja kuivikud, või leivapulgad kella 7.00 -ks. Enne uuringut on soovitatav mitte suitsetada.
Üldiselt ei ole vaja peatada tavalise ravina kasutatavate ravimite võtmist; selles osas palun vaadake meditsiinilisi näidustusi, arvestades, et näiteks võib osutuda vajalikuks suukaudse ravi korrigeerimine või selle peatamine. antikoagulandid (kumadiin, sintrom), trombotsüütidevastased ravimid (aspiriin, tiklopidiin vms) või põletikuvastased / valuvaigistid (aspiriin jms). Enne uuringut ei tohi võtta antatsiide (nt maaloksi) ega sütt.
Muud haigusseisundid, mis võivad "söögitoru-gastroduodenoskoopia" tõttu vajada erimeetmeid, on südameklapihaigus, südamestimulaatorite olemasolu, immunosupressioon ja diabeet (enne uuringut tuleb kohandada suukaudsete hüpoglükeemiliste ravimite ja insuliini tarbimist).
Gastroskoopia päeval on vaja kliinikusse tuua tervisedokumendid (saatekiri, tervisekaart jne) ja kõik kliinilised dokumendid (vereanalüüsid, varasemad endoskoopilised leiud, radioloogilised aruanded jne).
Vahetult enne uuringut teavitatakse patsienti gastroskoopia läbiviimise protseduuridest ja selle uuringu riskidest, paludes nõusolekut uuringu läbiviimiseks. Vestluse ajal teavitab patsient hoolega arsti või tervishoiutöötajat. pooleliolevad meditsiinilised ravimeetodid, allergiad ja kõrvaltoimed ravimitele, varasemad haigused ja kõik endoskoopilised uuringud, millega ta on juba läbinud. Fertiilses eas naine peab hoiatama ka igasuguse või kahtlustatava raseduse eest.
Kuidas seda tehakse?
Et uurimine oleks edukas, peaks patsient jääma võimalikult lõdvestunuks. Tavaliselt palutakse tal pärast suuõõne tuimastamist pihusti või kommiga sulatada vasakul küljel pikali; mõlemad võivad anda mõru maitse tunne, kuid need on olulised kurgu tuimastamiseks ja gag -refleksi summutamiseks.
Enne uuringut tuleb eemaldada kõik eemaldatavad hambaproteesid (hambaproteesid), samuti prillid, elutähtsate parameetrite (vererõhk, pulss) jälgimiseks pannakse elektroodid ja käevõru. hambaid, et neid kaitsta ja vältida endoskoobi hammustamist.
Enamikul juhtudel allutatakse patsient üldisele sedatsioonile ravimite intravenoosse süstimise teel, et muuta gastroskoopia mugavamaks ja suurendada patsiendi koostööd. Ärevust kõrvaldades või vähemalt seda oluliselt vähendades ei maga need ravimid täielikult patsient, kes suudab jätkuvalt reageerida taktilistele stiimulitele ja teha koostööd suuliste käskudega. Mitte harva unustab patsient ravimi toime tõttu kogemuse või säilitab vähemalt ainult tuhmunud mälu.
Üldnarkoosi kasutatakse väga harva. Kui patsient soovib, võib söögitoru-gastroduodenoskoopia (EGD) läbi viia ka ilma sedatsioonita.
Uuring algab gastroskoobi sisestamisega suuõõnde, mis seejärel laskub äärmise ettevaatusega mööda söögitoru kuni mao ja kaksteistsõrmiksoole. Mao tasemel, instrumendi kaudu, juhitakse õhku venitage seinu ja näete neid paremini; tegelikult on gastroskoobis kanalid, mis võimaldavad teil vajadusel läbida spetsiaalseid mikroinstrumente, vett või õhku.
Ekraanile ilmub väga terav värvipilt, kõhu sisekülje kõrge eraldusvõime ning võimalus salvestada hetktõmmiseid ja videoid.
Ja "valus?
Iseenesest ei ole gastroskoopia üldiselt valus ega takista mingil viisil hingamist; isegi biopsiate tegemine ei ole valus, kuna limaskestal pole valu tajuvaid närve. Kuid eriti sedatsiooni puudumisel tekitab uuring siiski mõningaid ebamugavusi, eriti õhu sissevoolu ajal maos. gastroskoop ise võib tekitada teatud pinget, mis avaldab survet kõhule, mis võib kohati olla ebameeldiv. Gastroskoopia kõige ebameeldivam osa langeb aga kokku, kui gastroskoop tuleb suulise kaabli läbimisel "alla saata" söögitoru, kuna vabatahtlik neelamine - mis hõlbustab manööverdamist, vähendades samal ajal ebamugavust - on tavaliselt seotud regurgitatsiooni stiimuli ilmumisega.
Uuring kestab umbes 15-20 minutit ja seda võib pikendada, kui ootamatute tulemuste saamiseks on vaja erilisi sekkumisi.Vajadusel võib rahustav toime mõne teise ravimiga antagoniseerida.
Gastroskoopia lõpus on võimalik mõne tunni jooksul tunda kõhu turset, mis kaob iseenesest. Võib kurta ka muid, tavaliselt kergeid kaebusi, näiteks kähe hääl.
Pärast gastroskoopiat
Gastroskoopia lõpus teavitab arst patsienti uuringu tulemustest ja annab täpsed juhised võetavate meetmete kohta.
Rahustavate ravimite kasutamine gastroskoopia ajal nõuab 24 tunni jooksul pärast uuringut absoluutset autojuhtimisest ja masinate kasutamisest hoidumist. Samal põhjusel ei pea patsient selle aja jooksul allkirjastama juriidilise väärtusega dokumente või tegeleda muude tegevustega, mis nõuavad olulist tähelepanu ja täielikku selgust.
Umbes tund pärast gastroskoopiat, niipea kui keele ja suulae tundlikkus ning neelamisrefleks on taastatud, saab patsient normaalselt süüa; kerge eine ilma alkoholita ja ülejäänud puhkus. biopsia, patsient peaks vältima kuuma toidu võtmist, kuna see suurendaks verejooksu riski.
Kui gastroskoopiale järgnevatel tundidel ilmneb kõhuvalu, pearinglus, iiveldus) või märkate musta ja pehme väljaheite kadumist, on oluline viivitamatult pöörduda oma arsti või lähima haigla poole.
Nagu öeldud, kui patsient on saanud sedatsiooni, siis kordame, et isegi isikliku autojuhtimisega koju naasmine on võimatu isegi tuimuse ja unisuse puudumisel.
Riskid ja tüsistused
Kas gastroskoopia on ohtlik?
Gastroskoopia on ohutu ja laialdaselt testitud test. Ainult harva võivad tekkida tüsistused, millest kõige sagedasem on mao perforatsioon, mis esineb keskmiselt üks kord tuhande juhtumi korral. Operatsioonilise gastroskoopia korral (näiteks biopsiatega) on komplikatsioonide oht ilmselgelt suurem, eriti verejooksude või haavade (perforatsioonide) tõttu, mida soodustavad veelgi konkreetsed anatoomilised tingimused (söögitoru stenoos, Zenkeri divertikulaar, neoplasmid). Igasugune verejooks on endoskoopiliselt kontrollitav ja ainult väga harvadel juhtudel võib see vajada operatsiooni või vereülekannet.
Ka olemasolevate südame- või kopsuhaiguste esinemine võib suurendada tüsistuste riski. Aspiratsioonimaterjali hingamisteedesse ja südame rütmihäirete tekke tagajärjel tekkiva kopsupõletiku risk on piiratud, kuid mitte tühine. Sedatsiooni tüübiga võivad olla seotud muud komplikatsioonid. Täpsemat teavet tüsistuste kohta saab küsida endoskoopi arstilt.
Patsiendi kaitsmiseks nakkuste edasikandumise ohu eest on kõik gastroskoopia ajal kasutatavad tarvikud ühekordselt kasutatavad või steriliseeritud, pöörates erilist tähelepanu keskkonnahügieenile.