Eesnäärmevähk on meeste hulgas üks levinumaid vähktõbe, kuid õnneks ei ole see kindlasti kõige tõsisem. Selle haiguse aluseks on mõned eesnäärme rakud, mis muudavad selle idee sageli hulluks; need rakud läbivad tegelikult mutatsiooni, mis muudab nad vohavaks, st replitseeruvad anomaalses ülemäärane ja kontrollimatu. Aja jooksul moodustab nende hullunud rakkude kogunemine massi ja mõnel juhul võib vähk levida teistesse elunditesse. Eesnäärmevähk võib pärineda ühest mitmest rakutüübist, mis moodustavad selle kuded. Just sel põhjusel erinevad eesnäärmevähi vormid. Mõnda, ausalt öeldes, iseloomustab väga aeglane kasv, nad jäävad näärme piiresse ja mõnikord ei pruugi isegi põhjustada häireid ja kliinilisi ilminguid kogu eluks. Teised vormid on agressiivsemad, arenevad väga kiiresti ja tungivad kiiresti eesnääret ümbritsevatesse kudedesse, nagu seemnepõiekesed või pärasool. Haigestunud rakud võivad levida ka teistesse kehaosadesse vere ja lümfisüsteemi kaudu, põhjustades nn metastaase. See viimane käitumine on tüüpiline pahaloomulistele kasvajatele, mida nimetatakse ka vähkkasvajateks või vähkkasvajateks; enamikul juhtudel on eesnäärme pahaloomulisi kasvajaid esindatud eesnäärme adenokartsinoomiga.
Nagu paljude vähiliikide puhul, ei ole eesnäärmevähi põhjused veel täielikult arusaadavad. Siiski on kindlaks tehtud mõned riskitegurid, mis suurendavad esinemise tõenäosust. Nende tegurite hulka kuuluvad kindlasti ka vanus ja tuttavus. Epidemioloogilisest aspektist vaadatuna mõjutab eesnäärmevähk tegelikult peamiselt üle 50 -aastaseid mehi. Pole üllatav, et alates 45. eluaastast on see meestel kõige levinum vähk. Samuti suureneb haiguse esinemissagedus vanusega. Perekonna eelsoodumuse osas on leitud, et eesnäärmevähki põdevatel lähisugulastel meestel on suurenenud risk haigestuda. Teine riskitegur on kuulumine Aafrika-Ameerika etnilisse rühma: selles populatsioonis on eesnäärmevähki haigestumine suurem kui kaukaaslastel. Lisaks näivad mõned tingimused suurendavat haigestumise riski. Need seisundid hõlmavad korduvat eesnäärme põletikku (nimetatakse krooniliseks eesnäärmeks), aga ka meessuguhormoonide (eriti dihüdrotestosterooni) kõrget taset, kokkupuudet keskkonna saasteainetega, suitsetamist, rasvumist ja tasakaalustamata toitumist. ning vähe kiudaineid, puu- ja köögivilju. Ristõielised nagu kapsas ja spargelkapsas, soja ja muud kaunviljad, samuti tomatites ja kollakaspunases toidus sisalduv lükopeen võivad hoopis vähendada eesnäärmevähi riski.
Sümptomite osas esineb eesnäärmevähk väga erineval viisil. Sageli ei põhjusta kasvaja aastaid sümptomeid ja see avastatakse juhuslikult uroloogilise visiidi ajal. Kahjuks ei aita see haigusega võidelda, sest sümptomite ilmnemisel ja patsiendi kontrollimiseks surumisel on kasvaja sageli juba kaugelearenenud. Sel põhjusel on eesnäärmevähi sõeluuring saanud nüüd teatava tähtsuse. 40/50 aasta pärast, lähtudes individuaalsetest riskiteguritest, põhineb sõeluuring eesnäärme spetsiifilise antigeeni annusel veres, mis on seotud eesnäärme rektaalse uurimisega. Asümptomaatiliste juhtumite kõrval on ka juhtumeid, kus eesnäärmevähk annab sarnaseid sümptomeid nagu teised eesnäärmeprobleemid, näiteks eesnäärme healoomuline hüpertroofia või prostatiit. Seetõttu on isegi mõne sellise sümptomi olemasolul alati soovitatav läbida arstlik läbivaatus. See võimaldab arstil koostada õige diagnoosi ja määrata juhtumile kõige sobivama ravi. Üldiselt, mida varem sekkutakse, seda suurem on taastumisvõimalus. Kui naasta sümptomite juurde, siis eesnäärme erilise anatoomilise asukoha tõttu, mis ümbritseb kusiti, mõjutavad paljudel juhtudel ka näärmete haigused kuseteede funktsiooni. Seetõttu võib eesnäärmevähk määrata ka kuseteede sümptomite tekkimise. Seetõttu võivad eesnäärmevähi võimalike sümptomite hulka kuuluda: urineerimissageduse suurenemine nii päeval kui öösel, kõrvetised, valu ja urineerimisraskused, kuseteede nõrkus ja aeg -ajalt vere esinemine uriinis või sperma.Need sümptomid võivad olla seotud selja-, puusa- või vaagnavaluga, raskustega erektsiooni saavutamisel, valuliku seemnepurskega, väsimuse, isutus ja üldise halb enesetundega.
Kahjuks leitakse mõnikord eesnäärmevähk kaugelearenenud staadiumis või piirkondlike või kaugemate metastaasidega, mis on nüüd ilmsed. Sellistel juhtudel viitavad sümptomid haiguse levikuga seotud organitele. Eelkõige kaldub eesnäärmevähk metastaseeruma peamiselt vaagna lümfisõlmedesse ja selgroo, vaagna, ribide ja reieluu luudesse. Seetõttu võib luuvalu olla kaugelearenenud eesnäärmevähi sümptom. Samuti, kui metastaas surub seljaaju kokku, võib see põhjustada alajäsemete nõrkust või tuimust, kuse- ja väljaheitepidamatust.
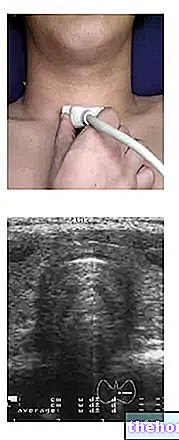
Mis puudutab diagnoosi, siis tekib kasvajakahtlus ennekõike anomaaliate olemasolul rektaalsel uurimisel; näiteks kui arst tuvastab turse või käegakatsutava tükikese. Isegi kõrge PSA väärtuste järkjärguline suurenemine või püsimine veres õigustab edasiste uuringute läbiviimist. Lihtsalt kombineerides PSA ja rektaalse uuringu tulemused, saab haiguse tuvastada juba algstaadiumis. Kuid kindla ja lõpliku diagnoosi saamiseks tuleb läbi viia täiendavad uuringud. Nende hulgas võimaldab trans-rektaalne eesnäärme ultraheli hinnata näärme suurust ja muid morfoloogilisi omadusi. Kuid just eesnäärme biopsiaga jõuab uroloog lõpuks vähidiagnoosini. See uuring võimaldab saada eesnäärme koe proove, mida tuleb mikroskoobi all uurida, et kinnitada vähirakkude olemasolu näärmes. Nad teevad otsustava panus patsiendi jaoks kõige sobivama ravi kavandamisse. Teised uuringud, nagu kompuutertomograafia (CT), magnetresonantstomograafia (MRI) ja luustsintigraafia, võimaldavad hinnata haiguse lokaalset või kaugemat levikut.
Eesnäärmevähi ravi hõlmab mitmeid võimalikke lähenemisviise. Valik sõltub kasvaja omadustest, patsiendi vanusest ja tema üldisest tervislikust seisundist. Näiteks kui kasvaja on väga varases staadiumis, kasvab väga aeglaselt ja ei põhjusta sümptomeid, võib patsient otsustada ravi edasi lükata. Sellistel juhtudel hõlmab ravi puudumisel jälgimine regulaarseid arstlikke kontrolle, et jälgida näärmete muutusi ja sekkuda teraapiasse niipea, kui see on vajalik. Kõige tavalisem eesnäärme piirkonnas endiselt lokaliseeritud vähiravi on operatsioon. See operatsioon seisneb eesnäärme ja mõnede ümbritsevate kudede täielikus eemaldamises, mida nimetatakse radikaalseks prostatektoomiaks. Operatsiooni eesmärk on seda teha. säilitades nii palju kui võimalik uriinipidamatust ja seksuaalset funktsiooni. Teisest küljest hõlmab kiiritusravi vähirakkude hävitamiseks kiirguse kasutamist. See ravi on sobiv alternatiiv lokaliseeritud eesnäärmevähi raviks ja metastaatilise progresseerumise aeglustamiseks. Erinevate ravivõimaluste hulgas on keemiaravi, hormoonravi, suure intensiivsusega fokuseeritud ultraheli (HIFU), krüokirurgia või nende meetodite kombinatsioon. Erinevate ravimeetodite sobivus ja edukus sõltuvad mitmest haiguse tunnusest, sealhulgas agressiooni jää, kohalik invasiivsus ja kasvaja staadium. Pärast ravi tuleb patsienti regulaarselt kontrollida, et tuvastada haiguse kordumine.