CVS on invasiivne diagnostikameetod, mis põhineb koorionvilli aspiratsioonil ultraheli kontrolli all ja järgneval aspiratsioonikoe laboratoorsel analüüsil.
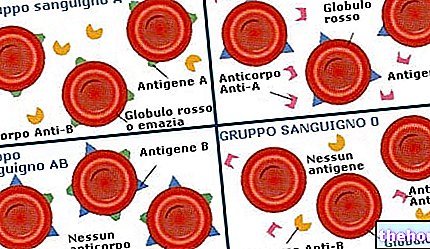
CVS -i diagnostiline põhjendus seisneb loote ja koorioni -villide samas rakulises päritolus, mõlemad pärinevad tsügootist (munaraku ja sperma sulandumisel tekkinud rakk). Järelikult on koorionvilli kromosoomid samad, mis looterakkudes, ning nende uuring võimaldab diagnoosida loote kromosomaalseid kõrvalekaldeid (sh Downi sündroomi) ja mitmesuguseid geneetilisi haigusi (tsüstiline fibroos, habras X sündroom, kurtus). villocentesis võimaldab tuvastada ka loote isadust.
Kromosomaalne analüüs (tsütogeneetiline uuring) võimaldab tuvastada kromosoomide arvulisi ja struktuurilisi kõrvalekaldeid, samas kui geneetiline analüüs (molekulaarne uurimine) võimaldab esile tuua kõik defektsed geenid.

Villotsentees: kuidas seda teha
Villotsentees seisneb väikese koguse koorionvilli eemaldamises kõhu või vagino-emakakaela kaudu (mikroskoopilised tagajärjed, mis moodustavad platsenta välimise osa).
Transabdominaalse CVS -i korral steriliseeritakse ümbritsev nahk pärast sobivaima punkti kindlakstegemist. Seejärel aspireeritakse koorioniproov pideva ultraheli juhtimise kaudu läbi nõela, mille läbimõõt on 18-20, mis on mõeldud tungima läbi kõhu- ja emaka seina, kuni see jõuab trofoblastini (kus asuvad koorioni villid).

Kahe operatsioonimeetodi vahel langeb enamikel juhtudel valik transabdominaalsele CVS -ile. Otsus võib siiski varieeruda sõltuvalt sellest, mida tõendab esialgne ultraheliuuring, mis viidi läbi rasedusperioodi kindlakstegemiseks (loote pikkuse mõõtmine ja kolju biomeetria), aga ka loote elujõulisuse hindamine. (südamelöökide mõõtmine) ja selle asukoht. Lisaks võimaldab esialgne ultraheliuuring avastada mitu rasedust, hinnata amnionivedeliku kogust, emaka asukohta ja uurida emaka kohta, kuhu platsenta on sisestatud. Arst kasutab kõiki neid elemente, et luua parim juurdepääs koorioni proovide võtmiseks.
Esialgse ultraheliuuringu käigus on võimalik välja tuua ka ajutised või absoluutsed vastunäidustused CVS -ile (emaka anomaaliad, müoomid jne).
Pärast tund pärast uuringu lõppu tehakse loote elujõulisuse hindamiseks täiendav ultraheliuuring.
Millised on protseduuri riskid, kas CVS on valus?
Chorionic villus proovide võtmine toimub ambulatoorselt ja ei vaja anesteesiat ega erilist arstiabi. Kui nõel sisestatakse kõhu ja emaka kaudu, võib naine kurta torkiva valu üle, olgu see siis kerge ja lühiajaline, millele järgnevad väikesed krambid emaka lihaste lokaliseerumiste tõttu. Valu on puhtalt subjektiivne fakt, kirjeldab enamik patsiente CVS kui valutu uurimine. Enamikku naisi tunneb seetõttu valu pärast rohkem muret selle protseduuriga seotud väikese raseduse katkemise riski pärast. Transabdominaalset CVS-i koormab tegelikult lootekaotuse oht, mida saab kvantifitseerida ühel juhul iga 100- 200 uuringut. See risk lisandub spontaanse abordi riskile, mis esineb kümnenda ja kaheteistkümnenda nädala vahel, seega täiesti sõltumatu villotsenteesist või muudest diagnostilistest protseduuridest. See risk, mis on hinnanguliselt 2-3 juhtumit 100-st, on oluliselt seotud ema vanus ja suureneb oluliselt pärast 35. eluaastat. Nagu öeldud, on CVS -i täitmisest tulenevaid lootekaotuse tõenäosusi raske tõlgendada; see kõik koos diagnostikameetodite järkjärgulise täiustamise ja protseduuri turvalisusega selgitab kirjanduses üsna erinevate abordiriski protsendid (jah vahemikus 0,5 kuni 3%).
Raseduse katkemise oht suureneb oluliselt, kui protseduur viiakse läbi transtservikaalselt (2-3%), ja veelgi enam, kui painduva kateetri asemel kasutatakse biopsiatangid. Paljud muud tegurid võivad mõjutada loote kadu; risk väheneb rasedusaja "suurenedes" (seetõttu on liiga varajane uurimine väga riskantne) ning operaatori kogemuste ja oskuste tase, samal ajal kui see suureneb koos ema "vanuse tõusuga", platsenta mosaiikide olemasolul ja mitmest nõelasüstist (mõnikord, kuigi harva (umbes 1% juhtudest), tuleb punktsiooni ja aspiratsiooni korrata ebapiisava materjali koguse tõttu; väga harvadel edasise ebaõnnestumise juhtudel on amniootsentees tavaliselt ette nähtud 2-4 nädalat pärast).
Pärast villotsenteesi kaebab rase kogunemisele järgnevatel tundidel varieeruval protsendil 2–6% juhtudest mööduvate häirete, nagu krambid emakas ja kerge verekaotus suguelunditest, puhul; ei tohiks naist hirmutada, kuna see ei ole statistiliselt korrelatsioonis abordiga. Harvemini võivad tekkida sellised sümptomid nagu palavik, valud ja isegi külmavärinad, kõik sümptomid, mis - nagu iga märkimisväärne verejooks - tuleb viivitamatult arsti poole pöörduda.
Ema-loote kokkusobimatuse ja sellega kaasneva vastsündinu hemolüütilise haiguse vältimiseks tuleb immuniseerimata Rh-negatiivsetel rasedatel naistel, kellel on Rh-positiivne partner, teha profülaktika anti-D immunoglobuliinidega (lisateabe saamiseks: Coombsi test raseduse ajal) naine on juba immuniseeritud, CVS -i teostamine on vastunäidustatud.
Mida teha enne ja pärast CVS -i?
Eksamiks valmistumise ajal tavaliselt erilisi nõuandeid ei anta; siiski soovitatakse toidu tarbimist viimasel toidukorral enne villotsenteesi mõõdukalt vähendada ning vältida liigset ärevust ja alusetuid muresid.
Diagnostilise protseduuri lõpus, pärast umbes ühe tunni möödumist proovide võtmisest, tehakse ultraheli, et hinnata loote südamelööke. CVS lõpus ei ole vaja manustada antibiootikume ega lihasrelaksante (eesmärgiga vältida emaka kokkutõmbeid); patsient saab seejärel turvaliselt oma tavapäraste tegevuste juurde naasta, ettenägelikult, et vältida intensiivset füüsilist pingutust ja hoiduda paarist päevast seksuaalvahekorrast.Kui esineb korionamniotiidi riskitegureid, tuleks selle asemel kasutada villotsenteesi järgse antibiootikumi profülaktikat.
Villotsentees, näidustused ja tulemused "