-cos-e-malattia-nelluomo.jpg)
Ahvipõletikul on tavaliselt palavik, lööve ja lümfisõlmede turse; kliinilisest vaatenurgast on sümptomid sarnased rõugetega patsientidel varem esinenud sümptomitega, kuigi üldiselt on need kergemad.
Ahvipuu viirust edastavad inimestele peamiselt metsloomad, näiteks närilised ja primaadid, kuid võimalik on ka inimestevaheline nakatumine õhu kaudu või eritiste ja kehavedelike kaudu.
Inimestel täheldatakse haiguse juhtumeid juhuslikult ja mõnikord epideemia kujul. Enamik juhtumeid on registreeritud Kongo Demokraatlikus Vabariigis, kus ahvirõuge peetakse endeemiliseks, kuid aeg -ajalt leidub seda ka teistes riikides, sealhulgas Aasias, Ühendkuningriigis ja Ameerika Ühendriikides (kus viimased juhtumid pärinevad 2021. aasta juulist).
), mis tekitab sarnaseid sümptomeid kui varem rõugetega patsientidel, kuigi on kliiniliselt vähem rasked.
Monkeypox: Miks seda nimetatakse Monkeypoxiks?
Haigust nimetatakse "ahvipõletikuks", kuna põhjustav viirus isoleeriti ja tuvastati esimest korda 1958. aastal mõnel ahvil. Macaca fascicularis labor.
Tegelikult eeldatakse, et nakkuse reservuaari, mis vastutab viiruse säilitamise eest looduses, esindavad väikesed närilised (näiteks oravad, rotid ja hiired), kes elavad Kesk- ja Lääne -Aafrika troopilistes vihmametsades.
Mis on sellel pistmist rõugetega?
Ahvipuu kliiniline esitus meenutab rõugeid - nakkushaigust, mis kuulutati 1980. aastal kogu maailmas likvideeritud pärast ülemaailmset vaktsineerimiskampaaniat.
Erinevalt ahvivastastest olid rõuged kergemini edastatavad ja sagedamini surmavad (ligikaudu 30% patsientidest).
Viimane looduslikult omandatud rõugete juhtum avastati aastal 1977. Aafrika riikides langes rõugete vaktsineerimise lõppemine kokku ahvivastaste juhtumite hüppelise suurenemisega, mistõttu on tõenäoline, et "esinemissageduse suurenemine sõltub sellest". Teisisõnu, rõugevaktsiini kaitsev mõju ahvipõletiku vastu on aja jooksul vähenenud, muutes vaktsineerimata populatsioonid ahvipõletiku suhtes vastuvõtlikumaks.
Lisateabe saamiseks: Rõuged Ahvipuu on suur kaheahelaline DNA viirus, mis on tihedalt seotud inimese rõugeviirusega. Nagu arvata võis, kuulub see patogeen perekonda Orthopoxvirus, perekonda Poxviridae, sarnaselt Variola viirusele (rõugeviirus) ja Vaccinia viirusele (rõugevaktsiinis kasutatav viirus).
-cos-e-malattia-nelluomo_2.jpg)
Seni on tuvastatud kaks erinevat viiruse kladi (sarnaste geneetiliste tunnuste ja funktsioonidega rühmad): Kongo basseini (virulentsem ja ülekantavam) ja Lääne -Aafrika oma. Kahe klaadi geograafiline jaotus arvatakse olevat aastal Kamerunis, kuna see on ainus riik, kus on tuvastatud ahvirõugeviiruse mõlemad ahelad.
Ahvipuu: kui palju ja kus see on laialt levinud?
- Inimestel ja teistel primaatidel täheldatakse haiguse juhtumeid juhuslikult ja aeg -ajalt epideemia kujul. Enamik teatatud juhtumitest pärineb Kongo basseini maapiirkondadest, eriti Kongo Demokraatlikust Vabariigist, kus seda peetakse endeemiliseks.
- Esimene inimahvide juhtum inimestel registreeriti 1970. aastal Kongo Demokraatlikus Vabariigis (tollal tuntud kui Zaire), ajal, mil tehti suuri jõupingutusi rõugete likvideerimiseks. Sellest ajast peale on ahvirohku leitud teistes riikides inimestel.
- Alates 2003. aastast on viirust eksporditud Aafrikast. Eelkõige on teatatud mõnest ahvipõletiku juhtumist ka Ameerika Ühendriikides, kui mõned Ghanast imporditud nakatunud närilised nakatasid preeriakoeri, kes hiljem mõne inimesega kokku puutusid. Hiljuti registreeriti ahvirõuge Iisraelis 2018. aasta septembris, Ühendkuningriigis 2018. aasta septembris ja 2019. aasta detsembris ning Singapuris 2019. aasta mais. 2017. aastal oli Nigeerias seni suurim dokumenteeritud haiguspuhang.
Ahvipuu viiruse loomulik peremees
Ahvilõugeviirusnakkuse suhtes vastuvõtlikeks on tunnistatud mitmesuguseid loomaliike. Patogeeni looduses hoidmise mehhanism ei ole veel täielikult teada, kuid on kindel, et inimesed ja ahvilised ei ole patogeeni tõeline reservuaar. mida esindavad pigem erinevad näriliste liigid. Seetõttu on vaja täiendavaid uuringuid, et teha kindlaks ahvirõugeviiruse täpne reservuaar ja kuidas seda looduses säilitada.
(intervall nakatumisest sümptomite ilmnemiseni) on ahvirõugete puhul tavaliselt 6–13 päeva, kuid võib varieeruda 5–21 päeva.
Ahvipõletiku sümptomid: kuidas see avaldub?
Monkeypox viirus on vastutav süsteemse infektsiooni eest, mida iseloomustavad:
- Palavik;
- Külmavärinad;
- Peavalu
- Müalgia;
- Seljavalu;
- Kurnatus;
- Lümfadenopaatia;
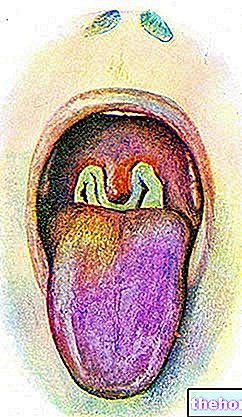
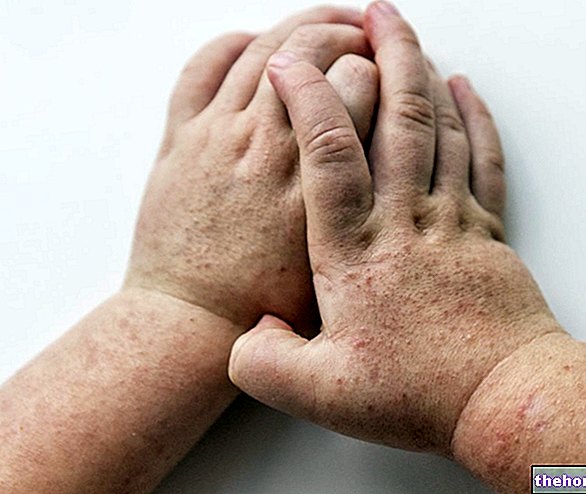
- Nahalööve koos villide ja pustulitega (tavaliselt esmalt näol).
Kliinilisest vaatenurgast on ahvi rõuged sarnased inimese rõugetega; nahakahjustused omandavad aga sageli klastri konfiguratsiooni ja lümfisõlmede suurenemine on sagedasem.
Ahvide rõugete kulg
Infektsiooni võib jagada kaheks perioodiks:
- Invasiooniperiood (kestab 0–5 päeva): iseloomustab palavik, tugev peavalu, lümfadenopaatia (lümfisõlmede turse), seljavalu, müalgia (lihasvalu) ja intensiivne asteenia (energiapuudus). Lümfadenopaatia on ahvi rõugete eristusvõime teistest haigustest, mis võivad esialgu sarnased olla (tuulerõuged, leetrid, rõuged).
- Nahalööve: algab tavaliselt 1–3 päeva jooksul pärast palaviku tekkimist. Lööve kipub olema rohkem koondunud näole ja jäsemetele kui pagasiruumi. See mõjutab nägu (95% juhtudest), peopesasid ja jalataldu (75% juhtudest). Suu limaskestad 70%juhtudest), suguelunditel (30%) ja konjunktiivil (20%), samuti sarvkestal. Lööve areneb järjestikku, alates makuladest (tasase alusega kahjustused) kuni papulideni (kindlad kahjustused kergelt tõusnud), villid ( läbipaistva vedelikuga täidetud kahjustused), pustulid (kollaka vedelikuga täidetud kahjustused) ja koorikud, mis kuivavad ja kukuvad maha. Kahjustuste arv varieerub mõnest kuni mitme tuhandeni. Rasketel juhtudel võivad kahjustused sulanduda, kuni suured nahaosad murduvad.
Metsastatud aladel või nende läheduses elavatel inimestel võib olla kaudne või madal kokkupuude nakatunud loomadega, mis võib põhjustada subkliinilisi (asümptomaatilisi) nakkusi.
Haiguse kestus
Reeglina on haigusel healoomuline ja iseenesest piirav kulg, mille sümptomid kestavad 2 kuni 4 nädalat, kuid see võib esineda tõsisemalt immuunpuudulikkusega inimestel ja lastel.
Võimalikud komplikatsioonid
Raskeid juhtumeid esineb kõige sagedamini laste seas ja need on seotud viirusega kokkupuute ulatuse, patsiendi tervisliku seisundi ja tüsistuste olemusega.
Ahvipõletiku tüsistused võivad hõlmata järgmist:
- Sekundaarsed infektsioonid;
- Bronhopneumoonia;
- Sepsis;
- Entsefaliit;
- Sarvkesta infektsioon, mille tagajärjeks on nägemise kaotus.
Üldpopulatsioonis on ahvide suremus umbes 10% haigestunutest; enamik surmajuhtumeid esineb nooremates vanuserühmades ja väikelaste seas.
nahk, sügelised, süüfilis ja ravimitega seotud allergiad. Võimaluse korral on biopsia "võimalus".
Kuna ortopoksviirused on seroloogiliselt ristreaktiivsed, ei anna antigeeni ja antikehade tuvastamise meetodid ahvirohule spetsiifilist kinnitust. Seetõttu ei soovitata seroloogilisi ja antigeeni tuvastamise meetodeid antigeeni diagnoosimiseks ega uurimiseks. Juhtumid, kus ressursid on piiratud. rõugete vastu vaktsineerimine (nt igaüks, kes on enne rõugete likvideerimist vaktsineeritud või hiljuti ortopoksiviiruse suurema riski tõttu vaktsineeritud, näiteks personali labor), võib põhjustada valepositiivseid tulemusi.
Testitulemuste tõlgendamiseks on ülioluline, et proovidega kaasneks patsiendi teave, sealhulgas:
- Palaviku tekkimise kuupäev;
- Lööbe tekkimise kuupäev;
- Proovide kogumise kuupäev;
- Isiku praegune seisund (lööbe staadium);
- Vanus.