Stevensi-Johnsoni sündroomi võivad sageli põhjustada teatud tüüpi ravimid, mis võivad mõnikord olla põhjustatud infektsioonidest või muudest teguritest.
Naha koorimine on kõnealuse sündroomi üks iseloomulikke sümptomeid; Patsiendid, kes läbivad selle arengu, paigutatakse tavaliselt haiglasse ning nad läbivad vajaliku toetava ravi ja ravi. Kui sündroom on põhjustatud ravimitest, tuleb nende võtmine kohe lõpetada.
Kui diagnoositakse kiiresti, on prognoos üldiselt hea.
ja limaskestad (nekrolüüs), mille tagajärjed võivad olla äärmiselt tõsised.
Aastane Stevensi-Johnsoni sündroomi esinemissagedus on ligikaudu 1-5 / 1 000 000, seega on see õnneks väga harv reaktsioon.
Mitmed allikad peavad Stevensi-Johnsoni sündroomi toksilise epidermaalse nekrolüüsi (või Lyelli sündroomi, teatud tüüpi polümorfse erüteemi) piiratud variandiks, mida iseloomustab sarnane, kuid ulatuslikum ja raskem sümptomaatika kui Stevensi-Johnsoni sündroomil.
Stevensi-Johnsoni sündroom ja toksiline epidermaalne nekrolüüs: millised on erinevused?
Stevensi-Johnsoni sündroomi ja toksilise epidermaalse nekrolüüsi sümptomipildid on üksteisega väga sarnased. Mõlemale on iseloomulik naha hävitamine ja sellele järgnev koorimine, mis aga artikli sündroomi objektis mõjutab piiratud kehapiirkondi (vähem kui 10% kogu kehapinnast); toksilise epidermaalse nekrolüüsi korral mõjutab see suuremaid nahapiirkondi (üle 30% kehapinnast).
Teisest küljest peetakse 15–30% nahapinna kaasamist Stevens-Johnsoni sündroomi ja toksilise epidermaalse nekrolüüsi kattuvuseks.
(nagu näiteks ko-trimoksasool ja sulfasalasiin);Muud põhjused
Muud võimalikud Stevensi-Johnsoni sündroomi tekkimise põhjused on:
- Viirusliku või bakteriaalse iseloomuga infektsioonid (eriti, mida põhjustavad Mükoplasma kopsupõletik);
- Teatud tüüpi vaktsiinide manustamine;
- Graft-versus-host haigus (või GVHD).
Millistel inimestel on oht Stevensi-Johnsoni sündroomi tekkeks?
Stevensi-Johnsoni sündroomi tekkimise oht on suurem:
- HIV -positiivsetel ja AIDS -i patsientidel;
- Immuunsüsteemi kahjustusega patsientidel (näiteks ravimite tõttu);
- Patsientidel, kellel on põhjustatud infektsioonid Pneumocystis jirovecii;
- Süsteemse erütematoosluupusega patsientidel;
- Krooniliste reumaatiliste haiguste all kannatavatel patsientidel;
- Patsientidel, kellel on anamneesis Stevens-Johnsoni sündroom.
Lõpuks on välja töötatud ka hüpotees teatud geneetilise eelsoodumuse olemasolust Stevensi-Johnsoni sündroomi tekkeks.
;
Selles etapis võivad paljud patsiendid kogeda ka seletamatut põletustunnet ja / või valu nahas.
Juhul, kui Stevensi-Johnsoni sündroom on põhjustatud ravimitest, ilmnevad ülaltoodud prodromaalsed sümptomid 1-3 nädala jooksul pärast ravi alustamist, kuid allpool kirjeldatud naha- ja limaskesta sümptomid ilmnevad 4-6 nädala pärast.
Sümptomid, mis mõjutavad nahka ja limaskesti
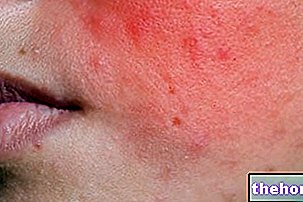
Pärast eelnimetatud prodromaalsete sümptomite ilmnemist tekivad nahka ja limaskesti mõjutavad sümptomid. Need algavad "lameda ja punase lööbega, mis tavaliselt algab näol, kaelal ja pagasiruumil ning levib seejärel ülejäänud kehale. Stevensi-Johnsoni sündroomi konkreetsel juhul mõjutab see lööve vähem kui 10% pinnast. kehaline.
Lööbe ilmnemisele järgneb villide teke, mis kipuvad kooruma 1-3 päeva jooksul. Villid võivad ilmneda ka suguelunditel, kätel, jalgadel; need esinevad limaskestadel (näiteks suus, kurgus, jne) ja võivad hõlmata isegi sisemist epiteeli, näiteks hingamisteede, kuseteede jne. Silmi mõjutab üldiselt ka villide ja koorikute teke: need on paistes, punased ja valulikud.
Lisaks naha märgatavale koorimisele võib esineda ka küünte ja juuste väljalangemist.
On selge, et sellises seisundis tajub patsient märkimisväärset valu, mis on seotud "võrdselt märgatava tursega. Lisaks võivad patsiendil tekkida mullide tekkepiirkonnad ja naha koorumine, tekkida hingamisraskused, urineerimisraskused, raskused silmad lahti, neelamisraskused, rääkimine, söömine ja isegi joomine.
Stevensi-Johnsoni sündroomi tüsistused
Stevensi-Johnsoni sündroomi tüsistused tekivad peamiselt nekroosi ja sellele järgneva naha ja limaskestade koorumise tõttu. Tõkkefunktsiooni puudumisel, mida tavaliselt nahk täidab, võib tegelikult esineda:
- Elektrolüütide ja vedelike massiline kadu;
- Mitmesuguste infektsioonide (bakteriaalsed, viirus-, seen- jne) kokkutõmbed, mis võivad samuti põhjustada sepsist.
Teine tõsine tüsistus seisneb mitmesuguste organite puudulikkuse "tekkimises" (mitme organi puudulikkus).
nahale, mille tulemuseks on histoloogiline uuring, kuigi see ei ole sageli teostatav protseduur.
Kahjuks ei ole varajane diagnoosimine, kui sündroom on alles lapsekingades ja avaldub prodromaalsete sümptomitega, alati võimalik.Tegelikult, kuna need sümptomid on üsna mittespetsiifilised, võib esineda "ekslikku hindamist", mis viib patsiendi halb enesetunde tegeliku põhjuse kindlakstegemiseni.
Milliste haigustega ei tohiks segi ajada Stevensi-Johnsoni sündroomi?
Stevensi-Johnsoni sündroomist põhjustatud ilmingud ja sümptomid võivad olla sarnased teiste naha ja limaskestadega seotud haiguste põhjustatud ilmingutega, kuid seda ei tohiks siiski segi ajada. Üksikasjalikumalt tuleb diferentsiaaldiagnostika asetada seoses:
- Delli väike ja suur polümorfne erüteem;
- Toksiline epidermaalne nekrolüüs või Lyelli sündroom, kui soovite;
- Toksilise šoki sündroom;
- Eksfoliatiivse dermatiidi korral;
- Pemfigus.
Kui sündroom on põhjustatud ravimite võtmisest, tuleb ravi ravimitega kohe lõpetada.
Kahjuks, kuigi on mõningaid ravimeid, mida saab manustada sündroomi progresseerumise peatamiseks, pole Stevensi-Johnsoni sündroomi tõelist ravi. Igal juhul peavad kõnealuse sündroomi tõttu haiglasse paigutatud patsiendid saama piisavat toetavat ravi.
Toetav teraapia
Toetav ravi on patsiendi ellujäämise tagamiseks hädavajalik. See võib varieeruda sõltuvalt viimase tingimustest.
- Kadunud vedelikke ja elektrolüüte tuleb manustada parenteraalselt. Sama kehtib ka toitumise kohta, kui patsient ei suuda seda iseseisvalt ülal pidada naha ja suu, kurgu jms limaskestade kahjustuste tõttu.
- Silmakahjustusega patsiendid peavad läbima spetsialisti visiidid ja läbima sihipärase ravi, et vältida või vähemalt piirata sündroomist põhjustatud kahjustusi.
- Stevensi-Johnsoni sündroomile omaseid nahakahjustusi tuleb ravida iga päev ja ravida samamoodi nagu põletusi.
- Sekundaarsete infektsioonide esinemisel on vaja jätkata viimase ravi, kehtestades sobivad ravimeetodid vallandava patogeeni vastu (kasutades näiteks antibiootikume - tingimusel, et need ei põhjusta teadaolevalt kõnealust sündroomi - seenevastased ravimid, jne).
Ravimid Stevensi-Johnsoni sündroomi kestuse vähendamiseks
Püüdes Stevensi-Johnsoni sündroomi peatada või selle kestust igal juhul vähendada, on võimalik kasutada selliseid ravimeid nagu:
- Tsüklosporiin, mida kasutatakse T -rakkude toime pärssimiseks.
- Kortikosteroidid süsteemseks kasutamiseks, et vähendada immuunsüsteemi toimet, kuid samal ajal kasulikud valu vastu võitlemiseks.
- IV immunoglobuliinid (IgEV) suurtes annustes; manustada varakult. Nad peaksid peatama antikehade aktiivsuse ja blokeerima FAS -retseptori ligandi toime.
Siiski on nende ravimite kasutamise kohta arstide arvamused erinevad.
Kortikosteroidide kasutamine on tegelikult korrelatsioonis suremuse suurenemisega ja võib soodustada nakkuste teket või varjata võimalikku sepsist; kuigi sellised ravimid on näidanud mõningast tõhusust silmakahjustuste parandamisel.
Sarnaselt, kuigi IgEV manustamine võimaldab saada häid esialgseid tulemusi, on kliiniliste uuringute ja retrospektiivsete analüüside kohaselt saadud lõpptulemused vastuolulised. Tegelikult selgus nendest katsetest ja analüüsidest, et IgEV võib olla mitte ainult ebaefektiivne, vaid potentsiaalselt seotud suremuse suurenemisega.
Muud ravimeetodid
Mõnel juhul võib läbi viia ka plasmafereesi, et eemaldada ravimite reaktiivsete metaboliitide ja antikehade jäägid, mis võivad olla Stevensi-Johnsoni sündroomi käivitajaks.
Igal juhul määrab arst iga patsiendi jaoks sobivaima ravi, lähtudes patsiendi seisundist ja staadiumist, milles Stevensi-Johnsoni sündroom on diagnoosimisel.












-ricotta-facile-e-veloce.jpg)