Üldisus
Kroonilise müeloidse leukeemia (KML) ravi hõlmab mitmeid ravivõimalusi, mis võivad haigust pikka aega kontrolli all hoida. Tavalised vere- ja luuüdi analüüsid ning hematoloogi või onkoloogi sagedane hindamine võivad jälgida vähi progresseerumist.

Meditsiiniliste uuringute (vereanalüüs, tsütogeneetilised ja molekulaarsed testid) tulemuste põhjal on võimalik mõista:
- Ravi efektiivsuse aste aja jooksul ja ravivastuse areng;
- Kui haigus ei allu enam ravimitele (resistentsus ravile).
Ravi jälgimine ja ravile reageerimine
Ravi efektiivsuse kontrollimiseks ja sellest tulenevalt kiireks sekkumiseks ravi ebaõnnestumise korral on oluline haiguse kulgu õige jälgimine.
Tsütogeneetilist analüüsi ja molekulaarbioloogilisi uuringuid kasutatakse ka diagnostilistel eesmärkidel, et hinnata ravivastusele reageerimisastet ja tõsta esile haiguse püsivust pärast ravi (minimaalse jääkhaiguse uuring):
- Täielik hematoloogiline vastus: kui ravi hakkab mõju avaldama, väheneb leukeemiarakkude arv. Hematoloogilised testid ei suuda enam ebanormaalseid kloone tuvastada, kuid tsütogeneetilise analüüsi abil on see võimalik.
- Täielik tsütogeneetiline vastus: saadakse siis, kui Philadelphia kromosoomi (Ph) olemasolu ei rõhutata enam tavapärase tsütogeneetilise analüüsiga (standardne lähenemisviis ravivastuse jälgimiseks) või fluorestseeruva in situ hübridisatsiooniga (FISH) - tehnikaga, mis hindab Ph + luuüdi rakud. Tsütogeneetiline analüüs, mis viidi läbi peene nõelaga aspireeritud luuüdiprooviga, on ka ainus meetod, millega määratakse kindlaks Philadelphia kromosoomi kõrval esinevad kromosomaalsed muutused, millel on prognostiline roll.
- Täielik molekulaarne vastus: see saavutatakse siis, kui molekulaaranalüüs ei suuda tuvastada hübriidgeeni BCR / ABL ekspressiooni. Teraapia on osutunud tõhusaks ja molekulaarsed signaalid, mis soodustavad bcr-abl valkude tootmist, on nii madalad, et neid ei saa tuvastada isegi ülitundlike testide, näiteks molekulaarsete testide korral. Suurenenud transkripti tase, mida jälgitakse, võib viidata ravivastuse kadumisele.
Nende tulemuste saavutamine on väga oluline tulemus: paljud uuringud näitavad, et täieliku tsütogeneetilise ja molekulaarse reaktsiooniga patsientidel on väga suur tõenäosus ellu jääda pikka aega, ilma et haigus progresseeruks kiirendatud ja / või plahvatusfaasi .
Ravi efektiivsust võivad mõjutada paljud tegurid ja sel põhjusel on algstaadiumis soovitatav testidega jätkata 3, 6, 12 ja 18 kuu pärast.
Seni kliinilistest uuringutest saadud teave, mis määratleb optimaalse ravivastuse ja ebaõnnestumise erinevatel raviaegadel, on viinud järelevalveskeemi koostamiseni, mida tuleb patsiendi õigeks raviks järgida (näidustused Euroopa leukeemia-võrk):
Hematoloog (või onkoloog) suudab seada teatud eesmärgid ja kontrollida ravi efektiivsust konkreetsel kliinilisel juhul, kuna patsiendid reageerivad ravile erinevalt ja kõik ei suuda ettenähtud aja jooksul saavutada optimaalseid terapeutilisi verstaposte ...
Terapeutilised võimalused
KML -i ravi peamine eesmärk on "saavutada täielik molekulaarne remissioon: ravi abil kontrollitakse haigust (isegi kui see täielikult ei kao) ja toodetud patoloogiliste kloonide arv on piisavalt piiratud, et mitte tekitada sümptomeid. vabaneda leukeemiarakkudest täielikult, võib ravi aidata saavutada haiguse pikaajalist remissiooni.
Terapeutilised eesmärgid võivad hõlmata järgmist:
- Piirata kroonilise müeloidse leukeemia sümptomite avaldumist;
- Taastada normaalsed vererakkude arvuga seotud parameetrid;
- Vähendage Philadelphia kromosoomi positiivsete leukeemiarakkude (Ph +) ja molekulaarsete signaalide (BCR / ABL transkriptid) arvu;
- Eesmärk Philadelphia + kromosoomide kadumine (täielik tsütogeneetiline vastus).
Tavalised antiplastilised ravimid
Mõned antiplastilised ravimid, näiteks busulfaan (alküülimine) ja l "hüdroksüuurea (spetsiifiline DNA sünteesi inhibiitor), on kasutatud, eriti varem, tsütoreduktsiooni ja haiguse kontrolli saavutamiseks kroonilises faasis. Tavapärane ravi tõi kaasa elukvaliteedi paranemise, kuid ei suutnud oluliselt muuta haiguse loomulikku ajalugu ega takistada kiirendatud / lööklaine faasi progresseerumist.
Rekombinantne alfa-interferoon
Alates 1980. aastate algusest võeti kasutusele interferoonid lubati lisaks granulotsüütide osakaalu vähendamisele ja normaliseerimisele jälgida tsütogeneetiliste ja molekulaarsete testide negatiivsuse saavutamist, mis kutsus esile kroonilise faasi pikema kestuse, vähendades sellega kiirendatud ja / või plahvatusfaasi arengut. Alfa -interferoon on vähendanud tavapärase KML -ravi rolli: see ravim on võimeline indutseerima täielikku tsütogeneetilist vastust 20-30% -l patsientidest, takistades spetsiifiliselt proliferatiivsete signaalide translatsiooni Ph + rakkudes ja pärssides rakkude paljunemist. Alfa-interferoon mõjutab kaudselt ka leukeemiarakkude ellujäämist, vähendades nende rakkude adhesiooni ja võimendades immuunsüsteemi rakkude aktiivsust.
Selle ravimi kasutamise piiranguks on selle väheoluline toksilisus. Interferooni kõrvaltoimete hulka kuuluvad väsimus, palavik ja kehakaalu langus. Saavutatud tulemuste parandamiseks on interferooni kombineeritud teiste tsütotoksiliste ainetega. On tõestatud, et ainult interferooni seostamine tsütosiin-arabinosiidiga (ARA-C) pakub paremaid tulemusi kui ainult interferoon, ilma ilmselge ellujäämiseta.
Allogeenne luuüdi siirdamine
Tüvirakkude siirdamine tervelt doonorilt, kes ühildub retsipiendiga (allogeenne siirdamine), on aastaid olnud kõige sagedasem terapeutiline näidustus ja on tänapäeval ainus ravi, mis suudab kasvaja lõplikult likvideerida.
Kui see protseduur viiakse läbi kroonilises faasis, võib see põhjustada umbes 50% juhtudest viieaastase haigusvaba elulemuse.
Allogeenne luuüdi siirdamine hõlmab kõigi (või peaaegu kõigi) Ph + rakkude hävitamise esimest etappi konditsioneerimise (kemoteraapia kombinatsioonis kogu keha kiiritamisega) abil, millele järgneb hematopoeetilise luuüdi taastamine infundeeritud doonori tüvirakkude abil. Lisaks aitavad doonori luuüdi lümfotsüüdid kontrollida ja / või kõrvaldada kõiki immuunvahendatud toimega Ph + rakke, mida nimetatakse transplantaat versus leukeemia (transplantaat versus leukeemia) efektiks. Ravivastust saab jälgida, hinnates, kas kroonilisele müeloidleukeemiale iseloomulikud molekulaarsed muutused on kadunud või mitte. Allogeenne luuüdi siirdamine kujutab endast terapeutilist ravi, mis suudab CML -i "ravida", kuid kahjuks on see surmava toksilisuse ja / või retsidiivi tõttu ebaõnnestunud. See protseduur on tegelikult väga nõudlik ja seda võib mõjutada patsient ja siirdamise eelsünnitus (kuud või aastad pärast kroonilise faasi diagnoosimist): selle võimaliku ohu tõttu on see teostatav ainult alla 55 -aastastel patsientidel, ilma kaasuvate patoloogiateta. Seetõttu kujutab allogeenne siirdamine tõelist terapeutilist võimalust vaid vähestele KML -iga patsientidele (arvestades ka ühilduvate tüvirakkude doonori leidmise raskusi).
Hiljuti pakuti välja autotransplantatsiooni kroonilise müeloidse leukeemiaga isikutel, kellel ei ole allotransplantaati (vanus, doonoripuudus, keeldumine jne). Patsiendi luuüdi, mis on uuesti infundeeritud pärast "tahtlikult piisavat tsütocidilist ravi Ph + rakkudele (koos antilastilise + interferooniga), taastab end Ph-rakkude laialdase taaspaisumisega.
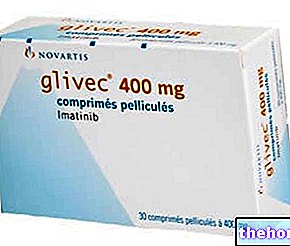
Imatiniibmesülaat (Glivec ®)
Kroonilise müeloidse leukeemia ravi ajalugu on revolutsiooniliselt muutunud esimese türosiinkinaasi inhibiitori (imatiniibmesülaat) kasutuselevõtuga, mis on oluliselt kaasa aidanud patsientide elukvaliteedi parandamisele.
Imatiniib on spetsiifiline BCR / ABL inhibiitor, mis on loodud pärast haiguse molekulaarbioloogia mõistmist ja mida kasutatakse Ph + kroonilise müeloidse leukeemia ravis.
Ravim on võimeline indutseerima täielikku molekulaarset tsütogeneetilist remissiooni 80–90% -l patsientidest ja on aktiivne ka müeloidse kasvaja korral, millel on eosinofiilia ja PDGRF (trombotsüütidest pärinev kasvufaktor, mitmetes patoloogilistes seisundites osalev seerumi mitogeen, mis soodustab kemotaksist ja proliferatsiooni) võimsus).
Imatiniib blokeerib selektiivselt BCR / ABL türosiinkinaasi aktiivsuse ATP inhibeeriva mehhanismi kaudu: ravim seob BCR / ABL kinaasi spetsiifilises domeenis saadaoleva suure energiaga molekuli (ATP), takistades teiste substraatide fosforüülimist ja blokeerides kaskaadi reaktsioonidest, mis oleksid vastutavad Ph + leukeemiliste kloonide genereerimise eest. Selle molekuli (imatiniibmetisülaadi) kasutatud annus varieerub vahemikus 400 mg kuni 800 mg päevas sõltuvalt haiguse faasist ja ravivastusest. Praegu on see märkimisväärse efektiivsuse tõttu KML -i raviks valitud ravim. Suspensiooni ja / või annuse vähendamisega pöörduvad kõrvaltoimed võivad olla erinevad (suurenenud transaminaaside aktiivsus, iiveldus, nahalööbed, vedelikupeetus jne).
On täheldatud juhtumeid, mis on aja jooksul ravimi suhtes resistentsed (näiteks kaugelearenenud haigusega patsiendid), ja bioloogilis-kliinilised kriteeriumid, mis määravad ravivastuse tüübi. Selle resistentsuse eest vastutavad mehhanismid näivad olevat mitmed (kinaasi domeeni mutatsioonid, BCR / ABL amplifikatsioon / üleekspressioon, klonaalne evolutsioon ...). Sellistel juhtudel ei ole imatiniibravi jätkamine enam asjakohane.
Nende seisunditega patsientidel on võimalikud järgmised võimalused:
- Allogeenne siirdamine;
- Tavaline ravi (hüdroksüuurea, busulfaan jne);
- L "interferoon;
- Eksperimentaalne ravi (teise põlvkonna türosiinkinaasi inhibiitoritega).
Teise põlvkonna türosiinkinaasi inhibiitorid
Imatiniibravi ebaõnnestumine on seotud kroonilise müeloidse leukeemia kiirenenud ja / või blastfaasi progresseerumisega ning selle prognoos on eriti halb. Viimastel aastatel on farmakoloogilised uuringud võimaldanud kliinilises praktikas kasutada teise põlvkonna türosiinkinaasi inhibiitoreid, mis on aktiivsed patsientidel, kellel on tekkinud resistentsus imatiniibi suhtes: kroonilise faasiga patsientidel kasutatakse dasatiniibi (Sprycel ®) ja nilotiniibi (Tasigna ®). ja / või progresseeruv CML, mis ei allu Glivec ® -ile ja on võimeline taas esile kutsuma täielikke ja püsivaid hematoloogilisi, tsütogeneetilisi ja molekulaarseid reaktsioone. Paljud uuringud on siiski näidanud, et Ph + kloon võib geneetilise ebastabiilsuse tõttu tekitada mutatsioone. BCR / ABL kinaasi domeeni ja osutuvad resistentseks erinevate inhibeerivate ravimite suhtes. Teised katsefaasis olevad molekulid (kolmanda põlvkonna inhibiitorid) on suunatud kroonilise müeloidse leukeemia spetsiifilistele sihtmärkidele; eriti on nad võimelised sensibiliseerima leukeemiarakke Ph + spetsiifiliste mutatsioonidega (näide: Mk-0457 resistentse CML ja T315I mutatsiooniga, mis mõjutab otseselt t imatiniibi sidumissait).
Muud artiklid teemal "Krooniline müeloidne leukeemiaravi"
- Krooniline müeloidne leukeemia: krooniline müeloidne leukeemia: diagnoos
- Krooniline müeloidne leukeemia: määratlus, põhjused, sümptomid