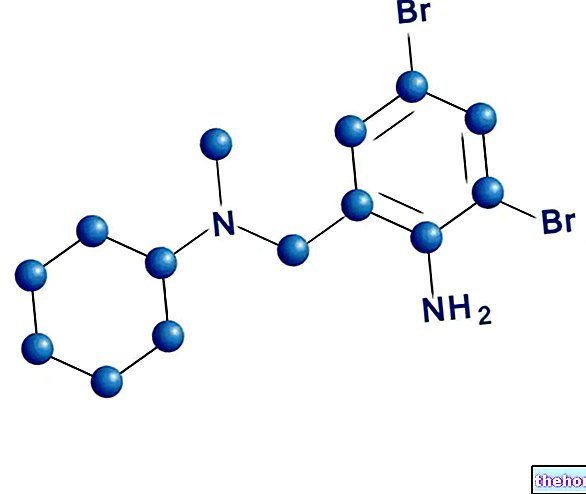
Toimeained: adalimumab
Humira 40 mg / 0,8 ml süstelahus lastele
Humira pakendi infolehed on saadaval järgmistes pakendisuurustes:- Humira 40 mg / 0,8 ml süstelahus lastele
- Humira 40 mg süstelahus süstlis
- Humira 40 mg süstelahus süstlis nõelakaitseseadmega
- Humira 40 mg süstelahus pen-süstlis
Miks Humirat kasutatakse? Milleks see mõeldud on?
Humira sisaldab toimeainena adalimumabi, selektiivset immuunsust pärssivat ainet. Humira on näidustatud polüartikulaarse juveniilse idiopaatilise artriidi raviks 2–17-aastastel lastel, entesiidiga seotud artriidi raviks 6–17-aastastel lastel, Crohni tõve raviks 6–17-aastastel lastel. 17-aastased ja naastulise psoriaasi raviks 4 ... 17 aastat. See on ravim, mis vähendab nende haiguste põletikulist protsessi. Toimeaine adalimumab on rakukultuuride poolt toodetud inimese monoklonaalne antikeha. Monoklonaalsed antikehad on valgud, mis tunnevad ära ja seonduvad teiste valkudega. Adalimumab seondub spetsiifilise valguga (kasvaja nekroosifaktor või TNFα), mida esineb kõrgetel tasemetel põletikuliste haiguste korral, nagu polüartikulaarne juveniilne idiopaatiline artriit, entesiidiga seotud artriit, Crohni tõbi ja naastuline psoriaas.
Polüartikulaarne juveniilne idiopaatiline artriit ja entesiidiga seotud artriit
Polüartikulaarne juveniilne idiopaatiline artriit ja entesiidiga seotud artriit on põletikulised haigused. Humirat kasutatakse juveniilse idiopaatilise polüartriidi ja entesiidiga seotud artriidi raviks. Diagnoosimisel võib määrata haigust modifitseerivaid ravimeid, näiteks metotreksaati. Kui ravivastus nendele ravimitele ei ole piisav, antakse lapsele Humirat polüartikulaarse juveniilse idiopaatilise artriidi või entesiidiga seotud artriidi raviks.
Crohni tõbi lastel
Crohni tõbi on seedetrakti põletikuline haigus. Humira on näidustatud Crohni tõve raviks 6 ... 17 -aastastel lastel. Esmalt antakse lapsele teisi ravimeid. Kui teie laps ei reageeri nendele ravimitele piisavalt hästi, antakse talle Crohni tõve nähtude ja sümptomite vähendamiseks Humirat.
Naastuline naastuline psoriaas
Naastuline psoriaas on nahahaigus, mis põhjustab punetavaid, ketendavaid, kõvastunud nahalaike, mis on kaetud hõbedaste kaaludega. Arvatakse, et psoriaasi põhjuseks on organismi immuunsüsteemi probleem, mis põhjustab naharakkude suurenenud tootmist. Humirat kasutatakse raskekujulise naastulise psoriaasi raviks lastel ja noorukitel vanuses 4 ... 17 aastat, kellel paikne ravi ja fototeraapia ei ole toiminud optimaalselt või ei ole näidustatud.
Vastunäidustused Millal Humirat ei tohi kasutada
Ärge kasutage Humirat
- Kui teie laps on adalimumabi või selle ravimi mis tahes koostisosade (loetletud lõigus 6) suhtes allergiline.
- Kui teil on "raske infektsioon, sealhulgas aktiivne tuberkuloos (vt" Hoiatused ja ettevaatusabinõud "). Oluline on rääkida oma arstile, kui teie lapsel on infektsiooni sümptomeid, nagu palavik, haavad, väsimus, hambaprobleemid.
- Mõõduka või raske südamepuudulikkuse korral. Oluline on rääkida oma arstile, kui teil on olnud või on tõsine südamehaigus (vt „Hoiatused ja ettevaatusabinõud“).
Ettevaatusabinõud kasutamisel Mida on vaja teada enne Humira võtmist
Enne Humira kasutamist pidage nõu oma lapse arsti või apteekriga
- Kui teil tekivad alleegilised reaktsioonid, millega kaasnevad sellised sümptomid nagu survetunne rinnus, vilistav hingamine, pearinglus, turse või lööve, lõpetage Humira manustamine ja võtke kohe ühendust oma arstiga.
- Kui teil on infektsioon, sealhulgas pikaajalised või lokaalsed infektsioonid (näiteks jalahaavandid), pidage enne Humira-ravi alustamist nõu oma arstiga. Kui te pole kindel, võtke ühendust oma arstiga.
- Humira -ravi ajal saate nakkusi kergemini. See risk võib suureneda, kui beebi kopsufunktsioon on häiritud. Need infektsioonid võivad olla tõsised ja hõlmata tuberkuloosi, viiruste, seente, parasiitide või bakterite põhjustatud infektsioone või muid oportunistlikke infektsioone ja sepsist, mis harvadel juhtudel võivad olla eluohtlikud. Oluline on rääkida oma arstile sellistest sümptomitest nagu palavik, haavad, väsimus või hambaprobleemid. Arst võib soovitada Humira kasutamise ajutiselt katkestada.
- Kuna Humirat saanud patsientidel on esinenud tuberkuloosi juhtumeid, peab arst enne Humira -ravi alustamist kontrollima, kas lapsel on tüüpilised tuberkuloosi nähud või sümptomid. See hõlmab üksikasjaliku meditsiinilise hinnangu kogumist, sealhulgas lapse haiguslugu ja asjakohaseid kliinilisi teste (nt rindkere röntgenuuring ja tuberkuliinitesti). Selliste testide tulemused ja tulemused tuleb registreerida patsiendi hoiatuskaardil. On väga oluline arstile öelda, kui lapsel on kunagi olnud tuberkuloos või kui ta on olnud tihedas kontaktis tuberkuloosihaigetega. Ravi ajal võib tekkida tuberkuloos, kuigi laps on saanud tuberkuloosi ennetavat ravi. Võtke kohe ühendust oma arstiga, kui ravi ajal või pärast ravi ilmnevad tuberkuloosi sümptomid (püsiv köha, kehakaalu langus, loidus, mõõdukas palavik) või muud infektsioonid.
- Rääkige oma arstile, kui teie laps elab või reisib piirkondadesse, kus seennakkused, nagu histoplasmoos, koktsidioidomükoos või blastomükoos, on endeemilised.
- Rääkige oma arstile, kui teie lapsel on korduvad infektsioonid või kui tal on haigusseisundeid, mis suurendavad nakkusohtu.
- Rääkige oma arstile, kui teie laps on B -hepatiidi viiruse (HBV) kandja, kui tal on aktiivne B -hepatiidi viirusnakkus või kui arvate, et tal võib olla oht B -hepatiidi viirusesse nakatuda. Arst peab last hepatiidi suhtes testima B -viirusinfektsioon Humira võtmine võib põhjustada B -hepatiidi viiruse taasaktiveerumist inimestel, kes on selle viiruse kandjad. Mõnel harval juhul, eriti kui patsient saab ravi teiste immuunsüsteemi pärssivate ravimitega, võib B-hepatiidi viiruse taasaktiveerimine olla eluohtlik.
- Oluline on öelda oma lapse arstile, kui ilmnevad infektsioonide sümptomid, nagu palavik, haavad, väsimus või hambaprobleemid.
- Öelge oma arstile enne operatsiooni või hambaravi, et teie laps kasutab Humirat. Arst võib soovitada ajutist peatamist.
- Kui teie lapsel on demüeliniseerivaid haigusi, nagu hulgiskleroos, otsustab arst, kas alustada Humira kasutamist.
- Teatud vaktsiinid võivad põhjustada infektsioone ja neid ei tohi Humira -ravi ajal manustada. Enne lapsele vaktsineerimist pidage nõu oma arstiga. Lastel on soovitatav võimaluse korral enne Humira -ravi alustamist rakendada kavandatud vaktsineerimisskeem vastavalt kehtivatele vaktsineerimisjuhistele. Kui te kasutasite Humirat raseduse ajal, võib teie lapsel olla suurem risk selle nakkuse tekkeks kuni umbes 5 kuud pärast viimast raseduse ajal võetud annust.On oluline, et te räägiksite oma lastearstile või muule tervishoiutöötajale oma Humira kasutamisest raseduse ajal, et ta saaks otsustada, millal teie laps peaks saama mis tahes tüüpi vaktsineerimise.
- Kerge südamepuudulikkuse ja samaaegse ravi korral Humira'ga peab arst hoolikalt hindama ja jälgima beebi südame seisundit. Oluline on rääkida oma arstile kõigist südameprobleemidest, nii minevikust kui ka praegusest. Kui ilmnevad uued südamepuudulikkuse sümptomid või olemasolevad sümptomid süvenevad (näiteks õhupuudus või jalgade turse), võtke kohe ühendust oma arstiga. Arst otsustab, kas laps võib Humirat võtta.
- Mõnel patsiendil ei pruugi organism toota piisavalt vererakke, mis aitavad võidelda infektsioonidega või peatada verejooksu. Kui teie lapsel on püsiv palavik, verevalumid või kerge verejooks või kahvatus, pöörduge kohe arsti poole. Viimane võib otsustada ravi katkestada.
- Mõnda tüüpi kasvajaid on Humira või teiste TNF-vastaste ravimitega patsientidel, nii lastel kui ka täiskasvanutel, esinenud väga harva. Pikaajalise raske reumatoidartriidiga patsientidel võib keskmisest suurem risk haigestuda lümfoomi (teatud tüüpi vähk, mis mõjutab lümfisüsteemi) ja leukeemiasse (vähiliik, mis mõjutab verd ja luuüdi). Kui teie laps võtab Humirat, võib suureneda risk haigestuda lümfoomi, leukeemiasse või teistesse vähkkasvajatesse. Harvadel juhtudel on Humirat saanud patsientidel täheldatud spetsiifilist ja rasket tüüpi lümfoomi. Mõned neist patsientidest said ka asatiopriini või 6-merkaptopuriini. Öelge oma arstile, kui te võtate koos asumiopriini või 6-merkaptopuriini koos Humira'ga. Lisaks on Humira't kasutavatel patsientidel täheldatud mitte-melanootilise nahavähi juhtumeid. Kui ravi ajal või pärast seda ilmnevad uued nahakahjustused või kui olemasolevate kahjustuste välimus muutub, rääkige sellest palun oma arstile.
- Lisaks lümfoomile on teatud tüüpi kopsuhaigusega kroonilise obstruktiivse kopsuhaigusega (KOK) patsientidel, keda raviti mõne muu anti-TNF-iga, esinenud pahaloomulisi kasvajaid. Kui teie lapsel on KOK või ta suitsetab palju, peaksite oma arstiga arutama, kas ravi TNF-vastase ravimiga on asjakohane.
Lapsed ja noorukid
- Vaktsineerimine: Võimalusel peaks teie laps olema enne Humira kasutamist kõik vaktsineerimised läbinud.
- Ärge andke Humirat alla 2 -aastastele lastele, kellel on polüartikulaarne juveniilne idiopaatiline artriit.
Koostoimed Millised ravimid või toidud võivad muuta Humira toimet
Muud ravimid ja Humira
Rääkige oma lapse arstile või apteekrile, kui teie laps võtab, on hiljuti võtnud või võib võtta mis tahes muid ravimeid.
Humirat võib võtta koos metotreksaadi või teiste haigust modifitseerivate reumavastaste ravimitega (sulfasalasiin, hüdroksüklorokviin, leflunomiid ja parenteraalsed kullasoolad), steroidide või valuvaigistitega, sealhulgas mittesteroidsed põletikuvastased ravimid (MSPVA-d).
Humirat ei tohi võtta koos ravimitega, mis sisaldavad toimeainena anakinrat või abatatsepti. Kui te pole kindel, küsige oma arstilt.
Humira koos toidu ja joogiga
Kuna Humirat süstitakse naha alla (subkutaanselt), ei häiri toit ja jook Humirat.
Hoiatused Oluline on teada, et:
Rasedus ja imetamine
Humira toime rasedatele ei ole teada, seega ei ole Humira kasutamine rasedatel soovitatav. Raseduse vältimiseks on soovitatav kasutada sobivaid rasestumisvastaseid vahendeid Humira -ravi ajal ja vähemalt 5 kuud pärast ravi. "Viimane ravimteraapia Kui teie laps rasestub, peaksite nägema lapse arsti.
Ei ole teada, kas adalimumab eritub rinnapiima.
Kui Humirat kasutav isik on noor naine, kes toidab last rinnaga, peab ta Humira -ravi ajal ja vähemalt 5 kuud pärast viimast Humira -ravi lõpetama rinnaga toitmise. Kui te olete Humira't võtnud raseduse ajal, võib teie lapsel olla suurem nakkusoht. Oluline on, et te räägiksite oma lastearstile või muule tervishoiutöötajale oma Humira kasutamisest raseduse ajal, enne kui teie laps saab mingeid ravimeid. (lisateavet vt jaotisest Vaktsineerimine).
Kui kahtlustate, et teie tütar on rasestunud või kavatseb rasestuda, küsige enne selle ravimi kasutamist nõu oma arstilt või apteekrilt.
Autojuhtimine ja masinatega töötamine
Humira võib mõjutada autojuhtimise, jalgrattaga sõitmise või masinate käsitsemise võimet, kuigi ainult tagasihoidlikult. Pärast Humira võtmist võivad teil tekkida nägemishäired ja tunne, et teie keskkond pöörleb.
Annustamine ja kasutusviis Kuidas Humirat kasutada: Annustamine
Kasutage seda ravimit alati täpselt nii, nagu teie lapse arst või apteeker on teile rääkinud. Kahtluse korral pidage nõu oma lapse arsti või apteekriga.
Polüartikulaarse juveniilse idiopaatilise artriidiga lapsed
Humira soovitatav annus polüartikulaarse juveniilse idiopaatilise artriidiga patsientidele vanuses 2 kuni 12 aastat sõltub lapse pikkusest ja kehakaalust. Teie lapse arst annab teile nõu õige annuse kohta. Humira soovitatav annus polüartikulaarse juveniilse idiopaatilise artriidiga patsientidele vanuses 13-17 aastat on 40 mg igal teisel nädalal.
Entesiidiga seotud artriidiga lapsed
Humira soovitatav annus entesiidiga seotud artriidiga patsientidele vanuses 6 kuni 17 aastat sõltub lapse pikkusest ja kehakaalust.
Crohni tõvega lapsed või noorukid
Lapsed või noorukid kehakaaluga alla 40 kg:
Tavaline annustamisskeem on alguses 40 mg, millele järgneb 20 mg kaks nädalat hiljem. Kui on vaja kiiremat ravivastust, võib arst välja kirjutada algannuse 80 mg (kahe süstina ühe päeva jooksul), millele järgneb 40 mg kaks nädalat hiljem Seejärel on tavaline annus 20 mg igal teisel nädalal Sõltuvalt lapse ravivastusest võib arst suurendada annuse sagedust 20 mg -ni igal nädalal.
Lapsed või noorukid, kes kaaluvad 40 kg või rohkem:
Tavaline annustamisskeem on alguses 80 mg, millele järgneb 40 mg kaks nädalat hiljem. Kui on vaja kiiremat ravivastust, võib arst välja kirjutada algannuse 160 mg (4 süsti päevas või 2 süsti päevas 2 ), millele järgneb 80 mg kaks nädalat hiljem. Seejärel on tavaline annus 40 mg igal teisel nädalal. Sõltuvalt lapse ravivastusest võib arst suurendada annustamissagedust 40 mg -ni. Saadaval on ka 40 mg pensüstleid ja 40 mg eeltäidetud süstlaid.
Psoriaasiga lapsed või noorukid
Humira soovitatav annus naastulise psoriaasiga patsientidele vanuses 4 kuni 17 aastat sõltub teie lapse kehakaalust. Teie lapse arst annab teile nõu õige annuse kohta.
Manustamisviis ja manustamisviis
Humirat süstitakse naha alla (subkutaanselt).
Juhised Humira ettevalmistamiseks ja süstimiseks:
Järgmised juhised selgitavad Humira süstimist. Lugege juhiseid hoolikalt ja järgige neid samm -sammult. Arst või tema assistent juhendab teid enese manustamise tehnika ja selle kohta, kui palju lapsele manustada. Ärge süstige enne, kui olete kindel, et saate aru, kuidas manustamist ette valmistada ja manustada. Pärast nõuetekohast juhendamist võite süsti teha teie või teised, näiteks pereliige või sõber.
Allpool kirjeldatud juhiste eiramine võib põhjustada saastumist, mis omakorda võib põhjustada lapse nakatumist. Süstla sisu ei tohi samas süstlas või viaalis teiste ravimitega segada.
1) Ettevalmistus
- Veenduge, et teate oma annuse jaoks vajalikku kogust (mahtu). Kui te ei tea kogust, LÕPETAGE ja võtke täiendavate juhiste saamiseks ühendust oma arstiga.
- Teil on vaja spetsiaalset prügikonteinerit, näiteks konteinerit teravate esemete jaoks või vastavalt õe, arsti või apteekri juhistele. Asetage konteiner oma tööpinnale.
- Pese käed põhjalikult.
- Eemaldage karbist süstal, viaaliadapter, viaal, 2 alkoholiga immutatud tampooni ja nõel. Kui karbis on teine kast, mida kasutada järgmiseks manustamiseks, pange see kohe külmkappi tagasi.
- Kontrollige aegumistähtaega karbil. ÄRGE kasutage pärast aegumiskuupäeva ühtegi karbis olevat eset.
- Paigutage järgmised esemed puhtale pinnale, ilma et oleksite veel ühtegi pakendist välja võtnud.Üks 1 ml süstal Üks viaali adapter Üks laste viaal Humira süstelahusega Kaks alkoholipatja või üks nõel
- Humira on selge, värvitu vedelik. ÄRGE kasutage seda, kui vedelik on läbipaistmatu, värvunud või selle sees on helbed või osakesed.
2) Humira annuse ettevalmistamine süstimiseks
Üldised juhised: ÄRGE visake esemeid ära enne, kui süst on lõpetatud.
- Valmistage nõel ette, avades osaliselt pakendi süstla kollasele pistikule lähimast otsast. Avage pakend täpselt nii palju, et paljastada kollane süstla pistik. Asetage pakend valguskülg ülespoole.
- Eemaldage viaalilt plastkork, kuni näete viaali korgi ülaosa.
- Kasutage viaali korgi puhastamiseks ühte alkoholiga immutatud tampooni. ÄRGE puudutage viaali korki pärast tampooniga puhastamist.
- Eemaldage kaas viaali adapteri pakendilt, võtmata seda pakendist välja.
- Hoidke viaali korgiga tagurpidi.
- Kui sirpadapter on endiselt läbipaistvas pakendis, kinnitage see viaali korgi külge, vajutades seda, kuni adapter klõpsab.
- Kui olete kindel, et adapter on viaali külge kinnitatud, tõmmake pakend viaalist eemale.
- Asetage viaal ja adapter õrnalt puhtale tööpinnale, olge ettevaatlik, et mitte maha kukkuda.
- Valmistage süstal ette, avades osaliselt pakendi valgele kolvile kõige lähemast otsast.
- Avage läbipaistev pakend täpselt nii palju, et paljastada valge kolb ilma süstalt pakendist välja võtmata.
- Süstla pakendist kinni hoides tõmmake AEGLASTI kolb 0,1 ml ettenähtud annusest kõrgemale (näiteks kui ettenähtud annus on 0,5 ml, lükake kolb 0,6 ml -ni). MITTE KUNAGI ületage asendit, mis vastab 0,9 ml -le, olenemata ettenähtud annusest.
- Järgmises etapis reguleeritakse helitugevust ettenähtud annuseni.
- ÄRGE lükake valget kolbi süstlast lõpuni välja.
MÄRKUS. Kui valge kolb surutakse süstlast lõpuni välja, visake süstal minema ja võtke asendamiseks ühendust oma Humira tarnijaga. ÄRGE proovige valget kolbi tagasi panna.
- ÄRGE kasutage süstla pakendist eemaldamiseks valget kolbi. Hoidke süstalt gradueeritud küljel ja võtke see pakendist välja. ÄRGE kunagi pange süstalt maha.
- Hoides adapterit, sisestage süstla ots adapterisse ja keerake süstalt ühe käega päripäeva, kuni see peatub.
- Hoidke viaali hoides valge kolb lõpuni sisse. See samm on õige annuse saamiseks oluline. Hoidke valget kolvivart ja keerake viaal ja süstal tagurpidi.
- Tõmmake aeglaselt valge kolb 0,1 ml -ni ettenähtud annusest kõrgemale. Oluline on tühistada sobiv annus. Ettenähtud annusele vastav kogus määratakse 4. etapis, Annuse ettevalmistamine. Kui ettenähtud annus on 0,5 ml, tõmmake valge kolb mahuga 0,6 ml. Vedelik läheb viaalist süstlasse.
- Lükake valge kolb lõpuni tagasi, et vedelik tagasi viaali suruda. Jällegi tõmmake AEGLASELT valget kolbi, kuni see jõuab ettenähtud annusest 0,1 ml kõrgemale; oluline on sobiva annuse väljavõtmine ja vältida õhumullide teket vedelikus või tühjades kohtades.
- Kui süstlasse jääb õhumulle või -pilusid, võite seda korrata kuni kolm korda.ÄRGE loksutage süstalt.
MÄRKUS. Kui valge kolb surutakse süstlast lõpuni välja, visake süstal minema ja võtke asendamiseks ühendust oma Humira tarnijaga. ÄRGE proovige valget kolbi tagasi panna.
- Hoides süstalt gradueeritud küljel püsti, eemaldage viaali adapter, keerates selle teise käega lahti. Eemaldage kindlasti viaali adapter süstlast. ÄRGE puudutage süstla otsa.
- Kui märkate süstlaotsa lähedal suurt õhumulle või tühja ruumi, lükake AEGLASTI valge kolb süstlasse, kuni vedelik hakkab süstlaotsa sisenema. ÄRGE lükake valget kolbi kord annuse asendist mööda.
- Näiteks kui ettenähtud annus on 0,5 ml, ÄRGE lükake valget kolbi 0,5 ml asendist kaugemale.
- Veenduge, et süstlasse jäänud vedelik oleks vähemalt võrdne väljatõmmatava annusega. Kui see on madalam, ÄRGE kasutage süstalt ja võtke ühendust oma tervishoiutöötajaga.
- Võtke oma vaba käega nõelapakk üles kollase süstla pistikuga allapoole.
- Hoides süstalt ülespoole, sisestage süstla ots kollasesse pistikusse ja keerake süstalt joonisel näidatud noolega näidatud suunas, kuni see peatub.
- Võtke nõel pakendist välja, kuid ÄRGE eemaldage nõela läbipaistvat korki.
- Asetage süstal puhtale tööpinnale. Jätkake kohe manustamiskoha ja annuse ettevalmistamisega.
3) Süstekoha valik ja ettevalmistamine
- Valige koht reitel või kõhul: ÄRGE kasutage sama kohta, mida kasutati viimase süsti tegemiseks.
- Uus süst tuleb teha vähemalt 3 cm kaugusel viimase süstekohast.
- ÄRGE süstige piirkonda, kus nahk on punane, muljutud või kõva - see võib viidata infektsioonile; seetõttu peate võtma ühendust oma arstiga.
- Infektsioonide tekke tõenäosuse vähendamiseks pühkige süstekoht teise alkoholiga niisutatud vatitupsuga ära. ÄRGE puudutage seda piirkonda enne süstimist.
4) Annuse ettevalmistamine
- Võtke süstal nõel ülespoole.
- Keerake teise käega roosa nõelakate süstla poole
- Eemaldage nõela läbipaistev kate, tõmmates seda teise käega üles.
- Nõel on puhas.
- ÄRGE puudutage nõela.
- ÄRGE suunake süstalt alla pärast nõela läbipaistva korgi eemaldamist.
- ÄRGE proovige selget korki nõelale tagasi panna.
- Hoidke süstalt silmade kõrgusel nõelaga ülespoole, et näha selgelt vedeliku kogust.Olge ettevaatlik, et ravim ei satuks silma.
- Kontrollige uuesti võetud ravimi kogust.
- Lükake valge kolb õrnalt süstlasse, kuni süstlas on ettenähtud kogus ravimit. Kolvi vajutamise ajal võib nõelast välja voolata liigne vedelik. ÄRGE eemaldage nõela ega süstalt.
Humira süst
- Võtke vaba käega õrnalt alkoholiga hõõrutud ala ja hoidke seda paigal.
- Hoidke teise käega süstalt süstekoha suhtes 45 ° nurga all.
- Ühe kindla ja kiire liigutusega suruge kogu nõel nahka.
- Lase käega nahk lahti.
- Ravimi süstimiseks vajutage valget kolbi, kuni süstal on tühi.
- Kui süstal on tühi, eemaldage nõel nahast, tõmmates seda sama nurga all, kui see sisestati.
- Võtke vaba käega õrnalt alkoholiga hõõrutud ala ja hoidke seda paigal.
- Hoidke teise käega süstalt süstekoha suhtes 45 ° nurga all.
- Ühe kindla ja kiire liigutusega suruge kogu nõel nahka.
- Lase käega nahk lahti.
- Ravimi süstimiseks vajutage valget kolbi, kuni süstal on tühi.
- Kui süstal on tühi, eemaldage nõel nahalt, tõmmates selle välja sama nurga all, kui see sisestati.
- Tõmmake roosa nõelakate õrnalt üles, üle nõela ja klõpsake seda lahti ning asetage süstal nõelaga oma tööpinnale. ÄRGE asetage nõelale selget korki.
- Marli abil suruge süstekohta 10 sekundiks. Võib tekkida väike verejooks. ÄRGE masseerige süstekohta. Soovi korral paigaldage plaaster.
Materjalide utiliseerimine
- Teil on vaja spetsiaalset jäätmemahutit, näiteks konteinerit teravate esemete jaoks või vastavalt õe, arsti või apteekri juhistele.
- Asetage süstal nõela, viaali ja adapteriga spetsiaalsesse anumasse, mis on mõeldud teravate esemete jaoks. ÄRGE asetage neid esemeid oma majapidamisprügi konteinerisse.
- Süstalt, nõela, viaali ja adapterit EI TOHI KUNAGI uuesti kasutada.
- Hoidke seda pakendit alati laste eest varjatud ja kättesaamatus kohas.
- Visake kõik muud kasutatud materjalid majapidamisprügi konteinerisse.
Üleannustamine Mida teha, kui olete võtnud liiga palju Humirat
Kui te kasutate Humirat rohkem kui ette nähtud
Kui te süstite kogemata rohkem Humirat või kui te süstite seda sagedamini, kui arst on teile määranud, võtke ühendust oma arstiga ja öelge talle, et teie laps on võtnud rohkem ravimeid. Hoidke alati ravimikarp või viaal, isegi kui see on tühi.
Kui te kasutate Humirat vähem kui ette nähtud:
Kui te süstite kogemata vähem Humirat või kui te süstite seda harvemini, kui teie lapse arst või apteeker on määranud, võtke ühendust oma lapse arsti või apteekriga ja öelge talle, et teie laps on võtnud vähem ravimeid. Hoidke alati ravimikarpi või viaali, isegi kui see on tühi.
Kui te unustate Humirat kasutada:
Kui te unustate oma lapsele Humira süsti teha, peaks ta Humira annuse süstima niipea, kui see talle meenub. Seejärel andke lapsele järgmine annus regulaarselt vastavalt ettenähtud skeemile.
Kui teie laps lõpetab Humira võtmise
Otsust Humira kasutamise lõpetamise kohta tuleb arutada lapse arstiga.Lapse sümptomid võivad pärast ravi katkestamist taastuda. Kui teil on lisaküsimusi selle ravimi kasutamise kohta, pidage nõu oma arsti või apteekriga.
Kõrvaltoimed Millised on Humira kõrvaltoimed
Nagu kõik ravimid, võib ka see ravim põhjustada kõrvaltoimeid, kuigi kõigil neid ei teki. Enamik kõrvaltoimeid on kerged kuni mõõdukad. Kuid mõned võivad olla tõsised ja vajavad ravi. Kõrvaltoimed võivad ilmneda kuni 4 kuud pärast viimast Humira süsti.
Rääkige oma arstile kohe, kui märkate mõnda järgmistest reaktsioonidest:
- raske nahalööve, nõgestõbi või muud allergilise reaktsiooni nähud;
- näo, käte, jalgade turse;
- hingamisraskused, neelamisraskused;
- õhupuudus pingutuse või lamamise ajal või jalgade turse.
Rääkige oma arstile niipea kui võimalik, kui märkate mõnda järgmistest reaktsioonidest:
- nakkusnähud, nagu palavik, halb enesetunne, haavad, hambaprobleemid, põletustunne urineerimisel;
- väsimus või nõrkus;
- köha;
- kihelus;
- tuimus;
- topeltnägemine;
- käte või jalgade nõrkus;
- turse või avatud haavand, mis ei parane
- nähud ja sümptomid, mis viitavad hematopoeetilist süsteemi mõjutavate häirete ilmnemisele, nagu püsiv palavik, verevalumid, verejooksud, kahvatus.
Ülalkirjeldatud sümptomid võivad olla järgmiste kõrvaltoimete tunnused, mida on täheldatud Humira kasutamisel:
Väga sage (võib esineda rohkem kui 1 inimesel 10 -st):
- süstekoha reaktsioonid (sealhulgas valu, turse, punetus või sügelus);
- hingamisteede infektsioonid (sealhulgas külmetus, rinorröa, sinusiit ja kopsupõletik);
- peavalu;
- kõhuvalu;
- iiveldus ja oksendamine;
- lööve;
- luu- ja lihaskonna valu.
Sage (võib esineda kuni 1 inimesel 10 -st):
- rasked infektsioonid (sealhulgas septitseemia ja gripp);
- nahainfektsioonid (sealhulgas tselluliit ja vöötohatis);
- kõrvapõletikud;
- suuõõne infektsioonid (sealhulgas hambainfektsioonid ja herpes simplex);
- reproduktiivse süsteemi infektsioonid;
- kuseteede infektsioonid;
- seeninfektsioonid;
- liigeste infektsioonid;
- healoomulised kasvajad;
- Nahavähk;
- allergilised reaktsioonid (sealhulgas hooajaline allergia);
- dehüdratsioon;
- meeleolu muutused (sealhulgas depressioon);
- ärevus;
- unehäired;
- tundlikkuse häired, nagu kipitus, tõmblused või tuimus;
- migreen;
- närvijuure kokkusurumine (sh alaselja- ja jalavalu);
- nägemishäired;
- silma põletik;
- silmalaugude põletik ja silmade turse;
- pearinglus;
- kiire südamelöögi tunne;
- hüpertensioon;
- kuumahood;
- hematoom;
- köha;
- astma;
- õhupuudus;
- seedetrakti verejooks;
- düspepsia (seedehäired, puhitus, kõrvetised);
- happe refluksi häire;
- sicca sündroom (sealhulgas silmade ja suu kuivus);
- sügelema;
- sügelev lööve;
- verevalumid;
- nahapõletik (nt ekseem);
- sõrmede ja varvaste küünte purunemine;
- suurenenud higistamine;
- juuste väljalangemine;
- psoriaasi tekkimine või süvenemine;
- lihasspasmid;
- veri uriinis;
- neeruprobleemid;
- valu rinnus;
- turse;
- palavik;
- trombotsüütide arvu vähenemine vereplasmas, mis suurendab verejooksu või verevalumite riski;
- paranemise raskused.
Aeg -ajalt (võib esineda kuni 1 inimesel 100 -st):
- oportunistlikud infektsioonid (sealhulgas tuberkuloos ja muud infektsioonid, mis tekivad immuunsüsteemi vähenemise korral);
- neuroloogilised infektsioonid (sealhulgas viiruslik meningiit);
- silmainfektsioonid;
- bakteriaalsed infektsioonid;
- divertikuliit (jämesoole põletik ja infektsioon);
- kasvajad;
- lümfisüsteemi kasvajad;
- melanoom;
- immuunsüsteemi häired, mis võivad mõjutada kopse, nahka ja lümfisõlmi (kõige sagedamini sarkoidoosina);
- vaskuliit (veresoonte põletik);
- värisemine;
- insult;
- neuropaatia;
- topeltnägemine;
- kuulmislangus, helin;
- ebaregulaarse südamelöögi tunne, näiteks südamepekslemine;
- südameprobleemid, mis võivad põhjustada hingeldust või pahkluude turset;
- äge müokardiinfarkt;
- koti moodustumine peaarteri seinas, põletik ja tromb veres, veresoone obstruktsioon;
- kopsuhaigus, mis põhjustab õhupuudust (sh põletik);
- kopsuemboolia (kopsuarteri oklusioon);
- pleuraefusioon (vedeliku ebanormaalne kogunemine pleuraõõnde);
- kõhunäärme põletik, mis põhjustab tugevat valu kõhus ja seljas;
- neelamisraskused;
- näo turse;
- sapipõie põletik, sapikivid;
- rasvmaks;
- öine higistamine;
- arm;
- ebanormaalne lihaste katabolism;
- süsteemne erütematoosne luupus (sh naha-, südame-, kopsu-, liigeste- ja teiste organite põletik)
- katkestatud uni;
- impotentsus;
- põletikud.
Harv (võib esineda kuni 1 inimesel 1000 -st):
- leukeemia (pahaloomuline kasvaja, mis mõjutab hematopoeetilist süsteemi perifeersel tasandil (veri) ja luuüdi);
- raske allergiline reaktsioon koos šokiga;
- hulgiskleroos;
- neuroloogilised häired (nt nägemisnärvi põletik ja Guillain-Barré sündroom, mis võib põhjustada lihasnõrkust, ebanormaalseid tundeid, käte ja ülakeha kipitust);
- südame seiskumine;
- kopsufibroos (kopsu armistumine);
- soole perforatsioon;
- hepatiit;
- B -hepatiidi taasaktiveerimine;
- autoimmuunne hepatiit (maksapõletik, mis on põhjustatud teie enda immuunsüsteemist);
- naha vaskuliit (naha veresoonte põletik);
- Stevensi-Johnsoni sündroom (esimesed sümptomid on halb enesetunne, palavik, peavalu ja lööve);
- näo turse, mis on seotud allergiliste reaktsioonidega;
- multiformne erüteem (põletikuline nahalööve);
- luupusetaoline sündroom.
Teadmata (esinemissagedust ei saa hinnata olemasolevate andmete alusel):
- hepato-põrna T-rakuline lümfoom (haruldane verevähk, mis on sageli surmav);
- Merkeli rakuline kartsinoom (teatud tüüpi nahavähk);
- Maksapuudulikkus;
- seisundi süvenemine, mida nimetatakse dermatomüosiidiks (avaldub lööbena, millega kaasneb lihasnõrkus).
Mõned Humira kasutamisel täheldatud kõrvaltoimed võivad olla asümptomaatilised ja neid võib leida ainult vereanalüüsides. Need sisaldavad:
Väga sage (võib esineda rohkem kui 1 inimesel 10 -st):
- madal valgete vereliblede arv;
- madal punaste vereliblede arv;
- suurenenud vere lipiidide sisaldus;
- maksaensüümide aktiivsuse suurenemine.
Sage (võib esineda kuni 1 inimesel 10 -st):
- suurenenud valgete vereliblede arv;
- trombotsüütide arvu vähenemine;
- suurenenud kusihappe sisaldus veres;
- naatriumi sisalduse muutus veres;
- kaltsiumi sisalduse vähenemine veres;
- fosfori sisalduse vähenemine veres;
- suurenenud veresuhkur;
- suurenenud laktaatdehüdrogenaasi sisaldus veres;
- autoantikehade olemasolu veres.
Harv (võib esineda kuni 1 inimesel 1000 -st):
- madal valgete vereliblede, punaste vereliblede ja trombotsüütide arv.
Teadmata (esinemissagedust ei saa hinnata olemasolevate andmete alusel):
- maksapuudulikkus.
Kõrvaltoimetest teatamine
Kui teie lapsel tekib ükskõik milline kõrvaltoime, pidage nõu oma arsti või apteekriga. See hõlmab ka kõiki võimalikke kõrvaltoimeid, mida selles infolehes ei ole nimetatud. Kõrvaltoimetest võite ka ise teavitada riikliku teavitussüsteemi kaudu, mis on loetletud lisas V. Kõrvaltoimetest teatades saate aidata saada rohkem teavet selle ravimi ohutuse kohta.
Aegumine ja säilitamine
Hoidke seda ravimit laste eest varjatud ja kättesaamatus kohas.
Ärge kasutage seda ravimit pärast kõlblikkusaega, mis on märgitud sildil / blistril / karbil pärast „Kõlblik kuni“. Kõlblikkusaeg viitab selle kuu viimasele päevale.
Hoida külmkapis (2 ° C ... 8 ° C). Mitte külmutada.
Hoidke viaali sobivas pakendis, et kaitsta ravimit valguse eest.
Ärge visake ravimeid kanalisatsiooni ega olmejäätmete hulka. Küsige oma arstilt või apteekrilt, kuidas visata ära ravimeid, mida te enam ei kasuta. See aitab kaitsta keskkonda.
Koostis ja ravimvorm
Mida Humira sisaldab
Toimeaine on adalimumab.
Abiained on mannitool, sidrunhappe monohüdraat, naatriumtsitraat, naatriumdivesinikfosfaatdihüdraat, dinaatriumfosfaatdihüdraat, naatriumkloriid, polüsorbaat 80, naatriumhüdroksiid ja süstevesi.
See ravim sisaldab vähem kui 1 mmol naatriumi (23 mg) 0,8 ml annuse kohta, seega on see põhimõtteliselt „naatriumivaba” ega sisalda säilitusaineid.
Kuidas Humira viaalid välja näevad ja pakendi sisu
Humira 40 mg süstelahus viaalides on steriilne lahus, mis sisaldab 40 mg adalimumabi, mis on lahustatud 0,8 ml lahuses.
Humira viaalid koosnevad klaasviaalis sisalduvast adalimumabi lahusest. Üks pakend sisaldab 2 karpi, millest igaüks sisaldab 1 viaali, ühte tühja steriilset süstalt, 1 nõela, 1 viaali adapterit ja 2 alkoholiga immutatud tampooni.
Humira on saadaval ka eeltäidetud süstlas või pensüstelis.
+ Allika pakendi infoleht: AIFA (Itaalia ravimiamet). Sisu avaldati jaanuaris 2016. Esitatud teave ei pruugi olla ajakohane.
Kõige ajakohasemale versioonile juurdepääsu saamiseks on soovitatav külastada AIFA (Itaalia ravimiamet) veebisaiti. Vastutusest loobumine ja kasulik teave.
01.0 RAVIMPREPARAADI NIMETUS
HUMIRA 40 MG / 0,8 ml süstelahus pediaatriliseks kasutamiseks
02.0 KVALITATIIVNE JA KVANTITATIIVNE KOOSTIS
Iga 0,8 ml üheannuseline viaal sisaldab 40 mg adalimumabi.
Adalimumab on rekombinantne inimese monoklonaalne antikeha, mida ekspresseeritakse hiina hamstri munasarjarakkudes.
Abiainete täielik loetelu vt lõik 6.1.
03.0 RAVIMVORM
Selge süstelahus.
04.0 KLIINILINE TEAVE
04.1 Näidustused
Juveniilne idiopaatiline artriit
Polüartikulaarne juveniilne idiopaatiline artriit
Humira kombinatsioonis metotreksaadiga on näidustatud aktiivse polüartikulaarse juveniilse idiopaatilise artriidi raviks üle 2-aastastel patsientidel, kellel on olnud ebapiisav ravivastus ühele või mitmele haigust modifitseerivale reumavastasele ravimile. Humirat võib manustada monoteraapiana metotreksaadi talumatuse korral või kui ravi jätkamine metotreksaadiga ei ole sobiv (monoteraapia efektiivsuse kohta vt lõik 5.1). Humirat ei ole uuritud alla 2 -aastastel patsientidel.
Entesiidiga seotud artriit
Humira on näidustatud entesiidiga seotud artriidi aktiivsete vormide raviks üle 6-aastastel patsientidel, kellel on olnud ebapiisav ravivastus või kes ei talu tavapärast ravi (vt lõik 5.1).
Crohni tõbi lastel
Humira on näidustatud raske aktiivse Crohni tõve raviks lastel (alates 6. eluaastast), kellel on olnud ebapiisav ravivastus tavapärasele ravile, sealhulgas esmasele toitumisravile, kortikosteroidravile ja immunomodulaatorile, või kes on talumatud või kellel on vastunäidustused. selliseid teraapiaid.
04.2 Annustamine ja manustamisviis
Annustamine
Ravi Humiraga peab alustama ja jälgima eriarst, kellel on kogemusi nende seisundite diagnoosimisel ja ravimisel, mille puhul Humira on näidustatud. Humiraga ravitud patsientidele tuleb anda spetsiaalne hoiatuskaart.
Pärast Humira süstimistehnika nõuetekohast juhendamist saavad patsiendid ise endale süsti teha, kui arst peab seda vajalikuks, ning vajadusel regulaarselt arstlikul läbivaatusel.
Lapsed
Juveniilne idiopaatiline artriit
Polüartikulaarne juveniilne idiopaatiline artriit vanuses 2 kuni 12 aastat.
Humira soovitatav annus polüartikulaarse juveniilse idiopaatilise artriidiga 2 ... 12-aastastel patsientidel on 24 mg / m2 kehapinna kohta kuni maksimaalse ühekordse annuseni 20 mg adalimumabi (2-subkutaansetele patsientidele. Valitakse d-süst). patsiendi pikkuse ja kehakaalu alusel (tabel 1).
Tabel 1. Humira annus milliliitrites (ml) pikkuse ja kehakaalu järgi polüartikulaarse juveniilse idiopaatilise artriidiga ja entesiidiga seotud artriidiga patsientidel
* Maksimaalne ühekordne annus on 40 mg (0,8 ml)
Polüartikulaarne juveniilne idiopaatiline artriit alates 13. eluaastast
13 -aastastele ja vanematele patsientidele manustatakse 40 mg annust igal teisel nädalal, olenemata kehapinnast.
Selliste patsientide jaoks on saadaval ka 40 mg pensüstelid ja 40 mg eeltäidetud süstlad 40 mg täisannuse manustamiseks.
Olemasolevad andmed näitavad, et kliiniline ravivastus saavutatakse tavaliselt 12 nädala jooksul pärast ravi. Patsientidel, kelle ravivastus on selle aja jooksul ebapiisav, tuleb hoolikalt kaaluda ravi jätkamise vajadust.
Selle näidustuse korral ei ole Humira kasutamine alla 2 -aastastel patsientidel asjakohane
Entesiidiga seotud artriit
Humira soovitatav annus entesiidiga seotud artriidiga (6-aastased ja vanemad) patsientidel on 24 mg / m2 kehapinna kohta, kuni maksimaalne ühekordne annus 40 mg adalimumabi manustatakse igal teisel nädalal subkutaanse süstena. Süstimismaht valitakse patsiendi pikkuse ja kehakaalu alusel (tabel 1).
Humirat ei ole uuritud alla 6-aastastel entesiidiga seotud artriidiga patsientidel.
Crohni tõbi lastel
Crohni tõbi lastel
Humira soovitatav induktsioonannus raske Crohni tõvega lastel on 40 mg 0 -ndal nädalal, millele järgneb 20 mg 2 -ndal nädalal. Kui on vaja kiiremat ravivastust, võib 0 -ndal nädalal kasutada 80 mg raviskeemi. ( annuse võib manustada kahe süstina ühe päeva jooksul) ja 40 mg 2. nädalal, arvestades, et kõrvaltoimete risk võib olla suurem, kui kasutatakse suuremat induktsioondoosi.
Pärast induktsioonravi on soovitatav annus 20 mg igal teisel nädalal subkutaanse süstena. Mõnedel ebapiisava ravivastusega inimestel võib olla kasu annuse sageduse suurendamisest Humira 20 mg -ni igal nädalal.
Crohni tõbi ≥ 40 kg kaaluvatel lastel:
Soovitatav Humira induktsioonannus raske Crohni tõvega lastel on 80 mg 0 -ndal nädalal, millele järgneb 40 mg 2 -ndal nädalal. Kui on vaja kiiremat ravivastust, võib 0 -ndal nädalal kasutada 160 mg raviskeemi. ( annuse võib manustada nelja süstena ühel päeval või kahe süstina päevas kahel järjestikusel päeval) ja 80 mg 2. nädalal, arvestades, et kõrvaltoimete oht võib olla suurem, kui kasutatakse suuremat annust induktsioon.
Pärast induktsioonravi on soovitatav annus 40 mg igal teisel nädalal subkutaanse süstena. Mõnedel ebapiisava ravivastusega inimestel võib olla kasu Humira annuse suurendamisest 40 mg -ni igal nädalal.
Ravi jätkamist tuleb hoolikalt kaaluda, kui patsient ei reageeri 12. nädalal.
Patsientidele, kes vajavad täielikku 40 mg annust, on saadaval ka 40 mg pensüstel ja 40 mg eeltäidetud süstal.
Selle näidustuse korral ei ole Humira kasutamine alla 6 -aastastel lastel asjakohane
Neeru- ja / või maksapuudulikkus
Seda tüüpi populatsioonis ei ole Humirat uuritud. Annustamissoovitusi ei saa anda.
Manustamisviis
Humirat süstitakse naha alla. Täielikud kasutusjuhised on pakendi infolehel.
04.3 Vastunäidustused
Ülitundlikkus toimeaine või lõigus 6.1 loetletud mis tahes abiainete suhtes.
Aktiivne tuberkuloos või muud tõsised infektsioonid, nagu sepsis ja oportunistlikud infektsioonid (vt lõik 4.4).
Mõõdukas kuni raske südamepuudulikkus (NYHA III / IV klass) (vt lõik 4.4).
04.4 Erihoiatused ja asjakohased ettevaatusabinõud kasutamisel
Bioloogiliste ravimite jälgitavuse parandamiseks tuleks manustatud toote kaubamärk ja partii number selgelt registreerida (või märgistada).
Infektsioonid
Patsiendid, keda ravitakse TNF antagonistidega, on vastuvõtlikumad rasketele infektsioonidele. Kopsufunktsiooni kahjustus võib suurendada infektsioonide tekke riski, seetõttu tuleb patsiente enne Humira -ravi, selle ajal ja pärast seda hoolikalt kontrollida infektsioonide, sealhulgas tuberkuloosi suhtes. Kuna adalimumabi eliminatsioon võib kesta kuni neli kuud, tuleb selle aja jooksul jätkata jälgimist.
Humira -ravi ei tohi alustada aktiivsete infektsioonidega, sealhulgas krooniliste või lokaalsete infektsioonidega patsientidel, kuni need on kontrolli all. Patsientidel, kes on kokku puutunud tuberkuloosiga ja patsientidel, kes on reisinud piirkondadesse, kus on suur tuberkuloosi või endeemilise mükoosi oht, nagu histoplasmoos, koktsidioidomükoos või blastomükoos, tuleb enne ravi alustamist kaaluda Humira -ravi riski ja kasu suhet. (Vt Muud oportunistlikud infektsioonid).
Patsiente, kellel tekib Humira -ravi ajal uus infektsioon, tuleb hoolikalt jälgida ja nad peavad läbima täieliku diagnostilise hindamise. Kui tekib uus raske infektsioon või sepsis, tuleb Humira manustamine katkestada ja alustada sobivat antimikroobset või seenevastast ravi kuni infektsiooni kontrolli alla saamiseni. Arstid peavad Humira kasutamisel olema ettevaatlikud. Patsientidel, kellel on esinenud ägenemisi soodustada patsientide nakatumist, sealhulgas immunosupressiivsete ravimite samaaegset kasutamist.
Rasked infektsioonid:
Humiraga ravitud patsientidel on teatatud tõsistest infektsioonidest, sealhulgas sepsisest, mille on põhjustanud bakterid, mükobakterid, invasiivsed seened, parasiidid, viirused või muud oportunistlikud infektsioonid, nagu listerioos, legionelloos ja pneumotsütoos.
Muud kliinilistes uuringutes täheldatud tõsised infektsioonid on kopsupõletik, püelonefriit, septiline artriit ja septitseemia. On teatatud haiglaravi või infektsioonidega seotud surmaga lõppenud juhtumitest.
Tuberkuloos:
Humirat kasutavatel patsientidel on teatatud tuberkuloosist, sealhulgas reaktivatsioonist ja tuberkuloosi uuest ilmnemisest. On teatatud kopsu- ja kopsuvälise (st levinud) tuberkuloosi juhtudest.
Enne Humira -ravi alustamist tuleb kõiki patsiente kontrollida aktiivse või mitteaktiivse ("varjatud") tuberkuloosi suhtes. See hindamine peaks hõlmama "üksikasjalikku haiguslugu patsientidest, kellel on varem esinenud tuberkuloosi või mis tahes kokkupuuteid aktiivse tuberkuloosiga inimestega ning kes on varem ja / või samaaegselt kasutanud immunosupressiivset ravi. Asjakohased sõeluuringud (st nahatest tuberkuliiniga ja rindkere röntgenuuring) ) (soovitatakse järgida kohalikke juhiseid). Soovitatav on need testid läbi viia ja tulemused registreerida patsiendi hoiatuskaardil. Arstid peaksid olema ettevaatlikud tuberkuliini nahatesti valede negatiivsete tulemuste ohu suhtes, eriti raskelt haigete või immuunpuudulikkusega patsientide puhul.
Kui diagnoositakse aktiivne tuberkuloos, ei tohi Humira -ravi alustada (vt lõik 4.3).
Kõigis allpool kirjeldatud olukordades tuleb Humira -ravi riski ja kasu suhet hoolikalt hinnata.
Kui kahtlustatakse latentset tuberkuloosi, on soovitatav konsulteerida tuberkuloosi raviks spetsialiseerunud arstiga.
Varjatud tuberkuloosi diagnoosimisel tuleb enne Humira-ravi alustamist alustada tuberkuloosivastase profülaktikaga vastavalt kohalikele soovitustele.
Samuti tuleb enne Humira-ravi alustamist kaaluda tuberkuloosivastase profülaktika ravi alustamist patsientidel, kellel on tuberkuloosi riskitegurid erinevad või olulised, vaatamata negatiivsele tuberkuloositestile, ja patsientidel, kellel on anamneesis varjatud või aktiivne tuberkuloos mida ei ole võimalik kinnitada, kas nende läbiviidud ravikuur oli piisav.
Vaatamata tuberkuloosi profülaktilisele ravile on Humiraga ravitud patsientidel esinenud tuberkuloosi taasaktiveerimise juhtumeid. Mõnedel aktiivse tuberkuloosi raviks edukalt ravitud patsientidel on Humira -ravi ajal taas tekkinud tuberkuloos.
Patsientidele tuleb soovitada pöörduda arsti poole, kui Humira -ravi ajal või pärast seda ilmnevad võimalikule tuberkuloosinfektsioonile viitavad nähud / sümptomid (nt püsiv köha, kõhnumine, kehakaalu langus, mõõdukas palavik, loidus).
Muud oportunistlikud infektsioonid:
Humirat kasutanud patsientidel on täheldatud oportunistlike infektsioonide, sealhulgas invasiivsete seeninfektsioonide juhtumeid. Neid infektsioone ei ole TNF-antagoniste kasutavatel patsientidel õigesti diagnoositud ja see on viinud sobiva ravi hilinemiseni, mõnikord surmaga.
Patsientidel, kellel tekivad sellised nähud ja sümptomid nagu palavik, halb enesetunne, kehakaalu langus, higistamine, köha, düspnoe ja / või kopsuinfiltraat või muu tõsine süsteemne haigus koos samaaegse šokiga või ilma, tuleb kahtlustada invasiivset seeninfektsiooni ja ravi tuleb kohe lõpetada Humira manustamine Nendel patsientidel tuleb diagnoos ja empiiriline seenevastane ravi läbi viia konsulteerides arstiga, kes on spetsialiseerunud invasiivsete seeninfektsioonidega patsientide ravile.
B -hepatiidi taasaktiveerimine
Kroonilise B -hepatiidi viiruse kandjatel, keda raviti TNF antagonistidega, sealhulgas Humiraga, on esinenud B -hepatiidi (nt pinnaantigeeni positiivne) taasaktiveerumist. Mõned juhtumid on lõppenud surmaga. Enne Humira -ravi alustamist tuleb patsiente testida B -hepatiidi viirusinfektsiooni suhtes. B -hepatiidi viiruse B -hepatiidi testide korral on soovitatav konsulteerida B -hepatiidi ravis kogenud arstiga.
B -hepatiidi viiruse kandjaid, kes vajavad ravi Humira'ga, tuleb hoolikalt jälgida aktiivse B -hepatiidi viirusinfektsiooni nähtude ja sümptomite suhtes mitte ainult kogu ravi vältel, vaid ka ravi katkestamisele järgnevatel kuudel. Patsientide ravi kohta pole piisavalt andmeid. B-hepatiidi viirusega, kellele tehakse viirusevastast ravi, et vältida B-hepatiidi viiruse taasaktiveerumist samaaegselt TNF-antagonistidega. Patsientidel, kellel tekib B-hepatiidi viiruse reaktivatsioon, tuleb Humira manustamine katkestada ja alustada tõhusat viirusevastast ravi koos piisav toetav ravi.
Neuroloogilised sündmused
TNF-i antagoniste, sealhulgas Humirat, on harvadel juhtudel seostatud kesknärvisüsteemi demüeliniseerivate haiguste, sealhulgas hulgiskleroosi, optilise neuriidi ja perifeersete demüeliniseerivate haiguste, sealhulgas Guillain-Barrè sündroomi kliiniliste sümptomite ja / või radiograafiliste tõendite ilmnemise või ägenemisega. Humira kasutamisel patsientidel, kellel on varem või hiljuti esinenud kesk- või perifeerseid demüeliniseerivaid häireid.
Allergilised reaktsioonid
Kliinilistes uuringutes esines Humiraga seotud tõsiseid allergilisi reaktsioone harva. Kliinilistes uuringutes esinesid Humiraga seotud mitte-tõsised allergilised reaktsioonid aeg-ajalt. Pärast Humira manustamist on teatatud tõsistest allergilistest reaktsioonidest, sealhulgas anafülaksiast. Kui ilmnevad anafülaktilised reaktsioonid või muud rasked allergilised ilmingud, tuleb Humira manustamine kohe katkestada ja alustada sobivat ravi.
Immunosupressioon
Uuringus, milles osales 64 reumatoidartriidiga patsienti, kes said ravi Humira'ga, ei leitud tõendeid hilinenud ülitundlikkuse pärssimise ega immunoglobuliini taseme languse ega T, B, NK, monotsüütide / rakuliste lümfotsüütide, makrofaagide ja neutrofiilide arvu muutuste kohta. .
Neoplasmid ja lümfoproliferatiivsed haigused
TNF-antagonistidega läbi viidud kliiniliste uuringute kontrollitud osades täheldati TNF-blokaatoreid saavatel patsientidel rohkem pahaloomulisi kasvajaid, sealhulgas lümfoomi, kui kontrollrühmas. Juhtumeid oli siiski harva. Turustamisjärgsetes uuringutes on TNF-antagonistiga ravitud patsientidel teatatud leukeemia juhtudest. Suurenenud risk haigestuda lümfoomidesse ja leukeemiasse on patsientidel, kellel on tõsiselt aktiivne ja pikaajaline reumatoidartriit-põletikuline haigus, mis raskendab riski hindamist. Praeguste teadmiste kohaselt ei saa lümfoomide teket välistada. Leukeemia ja muud pahaloomulised kasvajad patsientidel ravitakse TNF-vastaste ravimitega.
Turustamisjärgsetes uuringutes on lastel, noorukitel ja noortel täiskasvanutel (kuni 22 -aastased), keda raviti TNF -i antagonistidega (ravi alustamine ≤ 18 aastat), sealhulgas adalimumabiga, teatatud vähktõve juhtudest, mis võivad lõppeda surmaga. Umbes pooled juhtudest olid lümfoomid. Teised juhtumid esindasid paljusid erinevaid vähktõbe ja hõlmasid haruldasi vähktõbe, mis olid tavaliselt seotud immunosupressiooniga. Kasvajate tekke riski lastel ja noorukitel, keda ravitakse TNF antagonistidega, ei saa välistada
Adalimumabiga ravitud patsientidel on turuletulekujärgselt täheldatud harva hepatosplenic T-rakulise lümfoomi juhtumeid. See haruldane T-rakuline lümfoom on väga agressiivse kliinilise kuluga ja sageli surmaga lõppenud. Mõnda neist hepatosplenilise T-rakulise lümfoomi juhtudest esines noortel täiskasvanud patsientidel, keda raviti Humira'ga ja kes said samaaegselt ravi asatiopriini või 6-merkaptopuriiniga, soolepõletiku ravimitega. Asatiopriini või 6-merkaptopuriini ja Humira kombinatsiooniga kaasnevat võimalikku riski tuleb hoolikalt kaaluda. Humira-ravi saavatel patsientidel ei saa välistada hepatosplenilise T-rakulise lümfoomi tekke riski (vt lõik 4.8).
Kliinilisi uuringuid ei ole läbi viidud patsientidel, kellel on anamneesis vähk või patsientidel, kelle ravi Humiraga jätkus pärast vähi teket. Seetõttu tuleb Humira -ravi selles patsiendipopulatsioonis kaaluda täiendava ettevaatusega (vt lõik 4.8).
Enne Humira-ravi ja selle ajal tuleb kõiki patsiente, eriti neid, kellel on varem olnud ulatuslik immunosupressiivne ravi, või psoriaasi põdevaid patsiente, kellel on anamneesis PUVA-ravi, uurida võimaliku mittemelanootilise nahavähi esinemise suhtes. TNF antagonistidega, sealhulgas adalimumabiga ravitud patsientidel on teatatud ka melanoomist ja Merkeli rakulisest kartsinoomist (vt lõik 4.8).
Uurivas kliinilises uuringus, milles hinnati teise TNF -i antagonisti, infliksimabi, kasutamist mõõduka kuni raske kroonilise obstruktiivse kopsuhaigusega (KOK) patsientidel teatati infliksimabiga ravitud patsientidel rohkem pahaloomulisi kasvajaid kui kontrollpatsientidel, eriti kopsudes või peas. Kõigil patsientidel on varem olnud palju suitsetajaid. Seetõttu tuleb olla ettevaatlik, kui kasutate mis tahes TNF-i antagoniste KOK-iga patsientidel, samuti patsientidel, kellel on liigse suitsetamise tõttu suurenenud pahaloomuliste kasvajate oht.
Praeguste andmete põhjal ei ole teada, kas ravi adalimumabiga mõjutab düsplaasia või käärsoolevähi tekke riski. Kõiki haavandilise koliidiga patsiente, kellel on suurenenud risk käärsoole düsplaasia või kartsinoomi tekkeks (nt patsiendid, kellel on pikaajaline haavandiline koliit või esmane skleroseeriv kolangiit) või kellel on varem esinenud düsplaasia või käärsoolevähk, tuleb regulaarselt kontrollida. düsplaasia kogu haiguse vältel. See hindamine peaks hõlmama kolonoskoopiaid ja biopsiaid, mis põhinevad kohalikel soovitustel.
Reaktsioonid, mis mõjutavad hematopoeetilist süsteemi
Pärast TNF-vastaste ravimite kasutamist on teatatud harvadest pantsütopeenia juhtudest, sealhulgas aplastilise aneemia tekkest. Humiraga ravitud patsientidel on meditsiinilisest seisukohast teatatud hematopoeetilist süsteemi mõjutavatest kõrvaltoimetest, sealhulgas märkimisväärsetest tsütopeeniatest. (näiteks trombotsütopeenia, leukopeenia). Humira -ravi ajal tuleb kõiki patsiente teavitada vajadusest viivitamatult konsulteerida arstiga, et saada vajalikku abi vere düskraasiale viitavate sümptomite (nt püsiv palavik, verevalumid, verejooks, kahvatus) Patsientide puhul, kellel on kinnitust leidnud olulised muutused vereloomesüsteemis, tuleb kaaluda vajadust Humira -ravi katkestada.
Vaktsineerimised
Sarnaseid antikehade vastuseid standardsele 23-valentsele pneumokokivaktsiinile ja kolmevalentsele gripiviiruse vaktsiinile täheldati uuringus, milles osales 226 reumatoidartriidiga täiskasvanud isikut, keda raviti adalimumabi või platseeboga. Andmed puuduvad. patsientidel, kes võtavad Humirat.
Pediaatrilistel patsientidel on soovitatav enne Humira-ravi alustamist rakendada kavandatud vaktsineerimisskeem võimalusel vastavalt kehtivatele vaktsineerimisjuhistele.
Humiraga ravitud patsiente võib vaktsineerida samaaegselt, välja arvatud elusvaktsiinid. Elusvaktsiinide manustamine imikutele, kes said emakas adalimumabi, ei ole soovitatav 5 kuu jooksul pärast ema viimast adalimumabi manustamist raseduse ajal.
Südamepuudulikkuse
Teise TNF-vastase ravimi kliinilises uuringus on täheldatud südame paispuudulikkuse halvenemist ja sellega seotud suremust. Humiraga ravitud patsientidel on täheldatud ka südame paispuudulikkuse süvenemist. Kerge südamepuudulikkusega (NYHA I / II klass) patsientidel tuleb Humirat kasutada ettevaatusega. Humira on vastunäidustatud mõõduka või raske südamepuudulikkuse korral (vt lõik 4.3). Ravi Humiraga tuleb katkestada patsientidel, kellel on südame paispuudulikkuse süvenemine või uued sümptomid.
Autoimmuunprotsessid
Ravi Humiraga võib esile kutsuda autoimmuunsete antikehade teket. Pikaajalise Humira-ravi mõju autoimmuunhaiguste tekkele ei ole teada. Kui patsiendil tekivad pärast Humira-ravi luupusetaolisele sündroomile viitavad sümptomid ja tal on kaheahelalise DNA antikehad, ärge jätkake ravi Humira'ga (vt lõik 4.8).
Bioloogiliste DMARDS või TNF antagonistide samaaegne manustamine
Anakinra ja teise TNF-vastase ravimi etanertsepti kombinatsioonravi kliinilistes uuringutes on täheldatud tõsiseid infektsioone, millel ei ole kliinilist kasu võrreldes ainult etanertseptiga. Arvestades anakinra ja etanertsepti kombinatsiooni kasutamisel täheldatud kõrvaltoimete tüüpi, võivad anakinra ja mõne muu TNF-vastase ravimi kombinatsioonil tekkida sarnased kõrvaltoimed. Seetõttu ei ole adalimumabi ja anakinra kombinatsioon soovitatav (vt lõik 4.5).
Adalimumabi samaaegset manustamist koos teiste bioloogiliste DMARDS -idega (nt anakinra ja abatatsept) või teiste TNF -i antagonistidega ei soovitata infektsioonide, sealhulgas tõsiste infektsioonide ja muude võimalike ravimite koostoimete võimaliku suurenenud riski tõttu (vt lõik 4.5).
Kirurgilised sekkumised
Kirurgiliste protseduuride ohutuse kohta Humiraga ravitavatel patsientidel on vähe kogemusi. Operatsiooni planeerimisel tuleb arvestada adalimumabi pika poolväärtusajaga. Patsienti, kellele tehakse Humira -ravi ajal operatsioon, tuleb hoolikalt jälgida infektsioonide tekke suhtes, sellisel juhul tuleb tegutseda. Humira -ravi ajal liigeste asendusoperatsiooni läbivate patsientide ohutuse osas on kogemused piiratud.
Peensoole obstruktsioon
Crohni tõve ravile mitte reageerimine võib viidata jäiga fibrootilise stenoosi esinemisele, mis võib vajada operatsiooni. Olemasolevad andmed viitavad sellele, et Humira ei halvenda ega põhjusta kitsendusi.
Vanemad inimesed
Tõsiste infektsioonide esinemissagedus Humiraga ravitud üle 65 -aastastel patsientidel (3,5%) oli suurem kui alla 65 -aastastel (1,5%).Mõnel neist on olnud surmav tulemus. Eakate patsientide ravimisel tuleb erilist tähelepanu pöörata nakkusohule.
Lapsed
Vaadake ülaltoodud vaktsineerimisi.
04.5 Koostoimed teiste ravimitega ja muud koostoimed
Humira ravi on uuritud monoteraapiana ja kombinatsioonis metotreksaadiga reumatoidartriidi, polüartikulaarse juveniilse idiopaatilise artriidi ja psoriaatilise artriidiga patsientidel. Antikehade moodustumine oli väiksem, kui Humirat manustati kombinatsioonis metotreksaadiga kui monoteraapiana. Humira manustamine ilma metotreksaadita suurendas antikehade moodustumist, suurendas kliirensit ja vähendas adalimumabi efektiivsust (vt lõik 5.1).
Humira ja anakinra kombinatsioon ei ole soovitatav (vt lõik 4.4 "Bioloogiliste DMARDide või TNF antagonistide samaaegne manustamine").
Humira ja abatatsepti kombinatsioon ei ole soovitatav (vt lõik 4.4 "Bioloogiliste DMARDide või TNF antagonistide samaaegne manustamine").
04.6 Rasedus ja imetamine
Rasedus
Humira kasutamise kohta raseduse ajal on piiratud kliinilised andmed.
Ahvidel läbi viidud arengutoksilisuse uuringus ei leitud toksilisust emastele, embrüotoksilisust ega teratogeensust. Prekliinilised andmed adalimumabi postnataalse toksilisuse kohta puuduvad (vt lõik 5.3).
TNFα inhibeerimise tõttu võib adalimumabi manustamine raseduse ajal häirida vastsündinu normaalset immuunvastust, seetõttu ei ole adalimumabi manustamine raseduse ajal soovitatav.
Adalimumab võib läbida platsenta ja jõuda raseduse ajal adalimumabiga ravitud emadele sündinud imikute seerumisse. Järelikult on neil lastel suurem nakkusoht. Elusvaktsiinide manustamine imikutele, kes said emakas adalimumabi, ei ole soovitatav 5 kuu jooksul pärast ema viimast adalimumabi manustamist raseduse ajal.
Toitmisaeg
Ei ole teada, kas adalimumab eritub rinnapiima või imendub süsteemselt pärast allaneelamist.
Kuna aga inimese immunoglobuliinid erituvad rinnapiima, ei tohi naised rinnaga toita vähemalt viis kuud pärast viimast Humira -ravi.
Viljakus
Prekliinilised andmed adalimumabi toime kohta fertiilsusele puuduvad.
Fertiilses eas naised. Kontratseptsioon meestel ja naistel
Fertiilses eas naised peaksid raseduse vältimiseks kasutama sobivaid rasestumisvastaseid vahendeid ja jätkama selle kasutamist vähemalt viis kuud pärast viimast Humira -ravi.
04.7 Mõju autojuhtimise ja masinate käsitsemise võimele
Humira mõjutab kergelt autojuhtimise ja masinate käsitsemise võimet. Pärast Humira manustamist võivad tekkida pearinglus ja nägemishäired (vt lõik 4.8).
04.8 Kõrvaltoimed
Humirat on uuritud 8 198 patsiendil kesksetes kontrollitud ja avatud kliinilistes uuringutes kuni 60 kuud või kauem. Need uuringud viidi läbi patsientidel, kellel oli varajane ja pikaajaline reumatoidartriit, juveniilne idiopaatiline artriit (polüartikulaarne juveniilne idiopaatiline artriit ja entesiidiga seotud artriit), samuti aksiaalse spondüloartriidiga (anküloseeriv spondüliit ja aksiaalne spondüloartriit) patsientidel, kellel ei olnud anküloseeriva spondüliidi radiograafilisi tõendeid. ), psoriaatiline artriit, Crohni tõbi, haavandiline koliit ja psoriaas. Kesksed kontrollitud uuringud viidi läbi 5343 patsiendil, kes said Humirat ja 3148 patsienti, kes said kontrollperioodi jooksul platseebot või aktiivset võrdlusainet.
Patsientide protsent, kes katkestasid ravi kõrvaltoimete tõttu pöördeliste uuringute topeltpimedas kontrollitud faasis, oli 6,1% Humirat kasutavatel patsientidel ja 5,7% ravitud patsientidel.
Ohutusprofiili kokkuvõte
Kõige sagedamini teatatud kõrvaltoimed on infektsioonid (nt nasofarüngiit, ülemiste hingamisteede infektsioon ja sinusiit), manustamiskoha reaktsioonid (erüteem, sügelus, verejooks, valu või turse), peavalu ja luu- ja lihaskonna valu.
Humira puhul on teatatud tõsistest kõrvaltoimetest. TNF-i blokeerivad ravimid, nagu Humira, mõjutavad immuunsüsteemi ja nende kasutamine võib mõjutada organismi kaitset infektsioonide ja vähi vastu.
Pärast Humira manustamist on teatatud ka surmaga lõppevatest infektsioonidest (sealhulgas sepsise, oportunistlike infektsioonide ja tuberkuloosi juhtudest), HBV infektsiooni taasaktiveerimisest ja erinevat tüüpi pahaloomulistest kasvajatest (sealhulgas leukeemia, lümfoomi ja hepatolümfoomi juhtudest). rakud).
Samuti on teatatud rasketest hematoloogilistest, neuroloogilistest ja autoimmuunreaktsioonidest. Viimaste hulka kuuluvad harvadel juhtudel pantsütopeenia, aplastiline aneemia, tsentraalsed ja perifeersed demüelinisatsiooni juhtumid ning luupus, luupusega seotud seisundid ja Stevensi-Johnsoni sündroom.
Lapsed
Kõrvaltoimed lastel
Üldiselt olid lastel esinevad kõrvaltoimed nii esinemissageduse kui ka tüübi poolest sarnased täiskasvanud patsientidega.
Kõrvaltoimete loetelu tabel
Järgnev kõrvaltoimete loetelu põhineb kliiniliste uuringute ja turuletulekujärgsetel kogemustel ning on klassifitseeritud kaasatud süsteemi / organi ja esinemissageduse järgi (väga sage ≥1 / 10; sage ≥1 / 100 kuni
Tabel 2
Kõrvalmõjud
* lõikudes 4.3, 4.4 ja 4.8 on lisateavet
** sealhulgas avatud laiendatud uuringud
1) sealhulgas spontaansete aruannete andmed
Valitud kõrvaltoimete kirjeldus
Reaktsioonid süstekohal
Täiskasvanutel ja lastel läbiviidud olulistes kontrollitud kliinilistes uuringutes esines 13,6% Humira -ga ravitud patsientidest süstekoha reaktsioone (erüteem ja / või sügelus, verejooks, valu või turse), võrreldes 7,6% platseebot või aktiivset kontrolli saanud patsientidest. üldiselt ei vajanud ravimi katkestamist.
Infektsioonid
Täiskasvanutel ja lastel läbiviidud kesksetes kontrollitud kliinilistes uuringutes oli Humira rühmas nakatumissagedus 1,52 patsiendi kohta aastas ja platseebo- ja aktiivses kontrollrühmas 1,45 patsiendi kohta aastas. Infektsioone esindasid peamiselt ninaneelupõletik, ülemiste hingamisteede infektsioonid ja Enamik patsiente jätkas Humira võtmist ka pärast infektsiooni kadumist.
Tõsiste infektsioonide esinemissagedus oli Humira rühmas 0,04 patsiendi kohta aastas ja platseebo- ja aktiivses kontrollrühmas 0,03 patsiendi kohta aastas.
Kontrollitud ja avatud uuringutes Humiraga täiskasvanutel ja lastel on teatatud tõsistest infektsioonidest (sealhulgas surmaga lõppevatest infektsioonidest, mis esinesid harva), sealhulgas tuberkuloosi juhtudest (sh miliaarsetest ja kopsuvälistest kohtadest) ja invasiivsetest oportunistlikest infektsioonidest ( näiteks levinud või kopsuväline histoplasmoos, blastomükoos, koktsidioidomükoos, pneumotsütoos, kandidoos, aspergilloos ja listerioos). Enamik tuberkuloosi juhtumeid tekkis esimese kaheksa kuu jooksul pärast ravi alustamist ja neid võib tõlgendada kui varjatud haiguse taastekke.
Neoplasmid ja lümfoproliferatiivsed haigused
Uuringutes, mis viidi läbi Humira manustamisega juveniilse idiopaatilise artriidiga patsientidele (polüartikulaarne juveniilne idiopaatiline artriit ja entesiidiga seotud artriit), ei täheldatud pahaloomulisi kasvajaid 249 lapsel, kelle ekspositsioon oli 655,6 patsiendiaastat. Lisaks ei täheldatud pahaloomulisi kasvajaid 192 lapsel patsiendid, kelle ekspositsioon oli 258,9 patsiendiaastat uuringu käigus, kus Humirat manustati Crohni tõvega lastele.
Täiskasvanute kesksetes uuringutes, kus Humira kestis vähemalt 12 nädalat, kontrollitud osades mõõduka kuni raske aktiivse reumatoidartriidi, anküloseeriva spondüliidi, aksiaalse spondüloartriidi ja anküloseeriva spondüliidi radiograafiliste tõenditeta, psoriaatilise artriidi, psoriaasi, Crohni tõve ja haavandilise koliidi, neoplasmide, samuti lümfoomi ja mitte-melanootilist nahavähki täheldati sagedusega (95% usaldusvahemik) 6,0 (3,7, 9,8) 1000 patsiendiaasta kohta 4622 Humiraga ravitud patsiendi seas et määr 5,1 (2,4, 10,7) 2828 kontrollpatsiendi 1000 patsiendiaasta kohta (keskmine ravi kestus oli 5,1 kuud Humiraga ravitud patsientidel ja 4,0 kuud patsientide kontroll). Mittemelanootiliste nahavähkide esinemissagedus (95% usaldusvahemik) oli Humiraga ravitud patsientidel 9,7 (6,6; 14,3) 1000 patsiendiaasta kohta ja kontrollpatsientidel 5,1 (2,4; 10, 7) 1000 patsiendiaasta kohta. Nendest nahavähkidest tekkisid lamerakk-kartsinoomid sagedusega (95% usaldusintervall) 2,6 (1,2; 5,5) 1000 patsiendiaasta kohta Humiraga ravitud patsientidel ja 0,7 (0,1; 5,2) 1000 patsiendiaasta kohta kontrollpatsientidel. Lümfoomide esinemissagedus (95% usaldusvahemik) oli Humiraga ravitud patsientidel 0,7 (0,2, 3,0) 1000 patsiendiaasta kohta ja kontrollpatsientidel 1,5 (0,4, 5,8) 1000 patsiendiaasta kohta.
Kui nende uuringute osad ja nii käimasolevad kui ka lõpetatud avatud pikendusuuringud on kombineeritud, mille keskmine kestus on ligikaudu 3,4 aastat, sealhulgas 5727 patsienti ja rohkem kui 24 568 raviaasta, on täheldatud neoplasmide esinemissagedus, välja arvatud lümfoom ja mitte-melanootiline nahavähk, on ligikaudu 8,8 1000 patsiendiaasta kohta. Mittemelanootilise nahavähi esinemissagedus on ligikaudu 10,3 1000 patsiendiaasta kohta ja lümfoomide esinemissagedus on ligikaudu 1,4 1000 patsiendiaasta kohta.
Turuletulekujärgsete kogemuste põhjal jaanuarist 2003 kuni detsembrini 2010, peamiselt reumatoidartriidiga patsientidel, on teatatud pahaloomuliste kasvajate esinemissagedus ligikaudu 2,7 1000 ravi / patsiendiaasta kohta. Mittemelanootiliste nahavähkide ja lümfoomide esinemissagedus on vastavalt ligikaudu 0,2 ja 0,3 1000 ravi / patsiendi aasta kohta (vt lõik 4.4).
Turustamisjärgselt on adalimumabiga ravitud patsientidel teatatud harvadest hepatosplenilise T-rakulise lümfoomi juhtudest (vt lõik 4.4).
Autoantikehad
Reumatoidartriidi IV uuringutes testiti patsiendi seerumiproove erinevatel juhtudel autoantikehade suhtes. Nendes uuringutes oli 11,9% Humira-ga ravitud patsientidest ja 8,1% platseebo ja aktiivselt kontrollitud patsientidest, kellel oli registreerimisel negatiivne tuumavastaste antikehade arv. positiivsed väärtused 24. nädalal. Kahel 3441 patsiendil, keda raviti kõigi reumatoidartriidi ja psoriaatilise artriidiga Humira'ga, ilmnesid kliinilised tunnused, mis viitavad luupusetaolise sündroomi tekkimisele. Patsiendid paranesid pärast ravi lõpetamist. Ühelgi patsiendil ei tekkinud luupuse nefriiti ega kesknärvisüsteemi. süsteemi sümptomid.
Maksa-sapiteede sündmused
Humira kontrollitud 3. faasi kliinilistes uuringutes reumatoidartriidi ja psoriaatilise artriidiga patsientidel, kelle kontrollperiood kestis 4 kuni 104 nädalat, esines ALAT transaminaaside aktiivsuse suurenemine, mis oli suurem või võrdne 3-kordse maksimaalse normaalväärtusega, 3,7% -l Humira- ravitud patsiente ja 1,6% kontrollrühma patsientidest.
Humira kontrollitud 3. faasi kliinilistes uuringutes naastulise psoriaasiga patsientidel, kelle kontrollperiood kestis 12 ... 24 nädalat, esines ALAT transaminaaside aktiivsuse suurenemine, mis oli suurem või võrdne 3-kordse maksimaalse normaalväärtusega, "1,8% Humira-ga ravitud patsientidest ja 1,8% % kontrollrühma patsientidest.
Humira kontrollitud 3. faasi kliinilistes uuringutes polüartikulaarse juveniilse idiopaatilise artriidiga patsientidel, kes olid 4 ... 17-aastased, ja entesiidiga seotud artriidiga patsientidel, vanuses 6 ... 17 aastat, ALAT-i sisaldus oli suurem või võrdne 3-kordse ULN-iga esines 6,1% Humiraga ravitud patsientidest ja 1,3% kontrollrühma patsientidest. Enamik ALAT transaminaaside taseme tõusu esines samaaegsel metotreksaadi kasutamisel. Humira kliinilises faasis III faasi kliinilises uuringus ei esinenud ALAT transaminaaside aktiivsuse tõusu ≥ 3 x üle normi ülemise piiri.
Humira kontrollitud 3. faasi kliinilistes uuringutes Crohni tõve ja haavandilise koliidiga patsientidel, kelle kontrollperiood oli 4 kuni 52 nädalat, esines 0,9% -l Humira-ga ravitud patsientidest ALAT-i suurenemine, mis oli 3-kordne maksimaalsest normaalsest väärtusest. ja 0,9% kontrollrühma patsientidest.
Humira 3. faasi uuringus Chroni tõvega pediaatrilistel patsientidel, kus hinnati kahe kaaluga kohandatud annustamisskeemi ohutust ja efektiivsust säilitusravis pärast kehakaalu kohandatud induktsioonravi kuni 52 nädalani, leiti ALAT tasemed ≥ 3 x ULN 2,6% kõigist patsientidest, kes said samaaegset ravi immunosupressantidega.
Kliinilistes uuringutes olid kõikidel näidustustel transaminaaside taseme tõusuga patsiendid asümptomaatilised ning tõusud mööduvad ja enamikul juhtudel lahenesid ravi ajal. Siiski on adalimumabiga ravitud patsientidel teatatud ka turuletulekujärgsetest maksapuudulikkuse juhtumitest ja maksapuudulikkusele eelnenud kergematest maksakahjustustest, nagu hepatiit, sealhulgas autoimmuunne hepatiit.
Samaaegne ravi asatiopriini / 6-merkaptopuriiniga
Täiskasvanute Crohni tõve uuringutes täheldati tõsiste infektsioonide ja pahaloomuliste kasvajatega seotud kõrvaltoimete esinemissagedust sagedamini Humira ja asatiopriini / 6-merkaptopuriini kombinatsiooni kasutamisel, võrreldes ainult Humiraga.
Arvatavatest kõrvaltoimetest teatamine
Pärast ravimi müügiloa väljastamist tekkivatest arvatavatest kõrvaltoimetest teatamine on oluline, kuna see võimaldab pidevalt jälgida ravimi kasu ja riski suhet. Tervishoiutöötajatel palutakse teavitada kõigist võimalikest kõrvaltoimetest Itaalia Ravimiameti kaudu. , veebisait: http://www.agenziafarmaco.gov.it/it/responsabili.
04.9 Üleannustamine
Kliinilistes uuringutes ei täheldatud annusest sõltuvat toksilisust. Suurim hinnatud annus oli korduvannus 10 mg / kg intravenoosselt; see annus on ligikaudu 15 -kordne soovitatav annus.
05.0 FARMAKOLOOGILISED OMADUSED
05.1 Farmakodünaamilised omadused
Farmakoterapeutiline rühm: selektiivsed immunosupressandid. ATC -kood: L04AB04
Toimemehhanism
Adalimumab seondub selektiivselt TNF -iga ja neutraliseerib selle bioloogilise funktsiooni, blokeerides selle koostoime rakumembraani TNF retseptoritega, p55 ja p75.
Adalimumab moduleerib ka bioloogilisi reaktsioone, mida indutseerib või reguleerib TNF, sealhulgas muutusi leukotsüütide migratsiooni eest vastutavate adhesioonimolekulide tasemes (ELAM-1, VCAM-1 ja ICAM-1, mille IC50 on 0,1-0, 2 nM).
Farmakodünaamilised toimed
Pärast Humira -ravi täheldati reumatoidartriidiga patsientidel võrreldes basaaliga kiiret ägeda faasi valkude, põletikuindeksite (C -reaktiivne valk -PCR, erütrotsüütide settimise määr -VES) ja seerumi tsütokiinide (IL -6) kiiret vähenemist. Pärast Humira manustamist vähenes ka kõhre hävitamise eest vastutava koe ümberehitamisega seotud maatriksmetalloproteinaaside (MMP-1 ja MMP-3) sisaldus seerumis. Humiraga ravitud patsientidel ilmnesid kroonilise põletiku vere keemilised nähud üldiselt.
CRP (C reaktiivse valgu) taseme kiiret langust täheldati ka polüartikulaarse juveniilse idiopaatilise artriidi, Crohni tõve ja haavandilise koliidiga patsientidel pärast ravi Humiraga. Käärsoole põletikulisi markereid ekspresseerivate rakkude arvu vähenemine, sealhulgas TNFα märkimisväärne vähenemine Soole limaskesta endoskoopilised uuringud on näidanud adalimumabiga ravitud patsientidel limaskestade paranemist.
Kliiniline efektiivsus ja ohutus
Juveniilne idiopaatiline artriit (JIA)
Polüartikulaarne juveniilne idiopaatiline artriit (pJIA)
Humira ohutust ja efektiivsust hinnati kahes uuringus (pJIA I ja II) aktiivse polüartikulaarse või polüartikulaarse juveniilse idiopaatilise artriidiga lastel, kellel esines erinevat tüüpi JIA (kõige sagedamini reumatoidfaktori negatiivne või positiivne polüartriit ja ulatuslik oligoartriit).
pJIA-I
Humira ohutust ja efektiivsust hinnati mitmekeskuselises randomiseeritud topeltpimedas paralleelrühma uuringus, milles osales 171 last (vanuses 4 ... 17 aastat), kellel oli polüartikulaarne juveniilne idiopaatiline artriit (JIA). Avatud faasi juhtimise ajal = OL LI, jagunesid patsiendid kahte rühma: MTX (metotreksaat) rühm ja MTX ravimata rühm MTX -iga mitte ravitud haru ei olnud kunagi varem MTX -ga ravitud või lõpetas MTX -i võtmise vähemalt kaks nädalat enne uuringuravimi manustamist. Patsientidele manustati konstantseid annuseid mittesteroidseid põletikuvastaseid ravimeid (MSPVA-sid) ja / või prednisooni (≤0,2 mg / kg / päevas või maksimaalselt 10 mg / päevas). OL LI faasi ajal said kõik patsiendid Humira 24 mg / m2 kuni maksimaalse annuseni 40 mg, igal teisel nädalal 16 nädala jooksul Patsientide jaotus vanuse järgi ning OL LI faasi ajal manustatud minimaalne, keskmine ja maksimaalne annus on toodud tabelis 3.
Tabel 3
Patsientide jaotus vanuse ja OL LI faasi ajal manustatud adalimumabi annuse järgi
Patsiendid, kellel ilmnes 16. nädalal laste ACR30 ravivastus, võisid randomiseerida topeltpimedasse faasi ja said Humira 24 mg / m2 kuni maksimaalselt 40 mg või platseebot. Igal teisel nädalal veel 32 nädala jooksul või kuni haiguseni lahvama. Haiguse ägenemise määratlemise kriteeriumid määrati kindlaks süvenemise alusel, mis oli suurem või võrdne 30% (≥ 30%) võrreldes algväärtusega 3 või enam kuuest ACR Pediatric core kriteeriumist. 2 või enama aktiivse liigese olemasolu ja mitte rohkem kui ühe ülaltoodud 6 kriteeriumi paranemine rohkem kui 30%. 32 nädala pärast või haiguse ägenemise ilmnemisel loeti patsiendid vastuvõetavaks avatud pikendamise faas.
Tabel 4
PedACR 30 vastus JIA uuringu ajal
PedACR 30/50/70 vastused 48. nädalal olid oluliselt suuremad kui platseebot saanud patsientidel
b p = 0,015
c p = 0,031
Nende hulgas, kes ravile 16. nädalal reageerisid (n = 144), püsisid Ped ACR 30/50/70/90 ravivastused OLE faasis kuni kuus aastat patsientidel, kes said Humirat kogu stuudio jooksul. Üldiselt raviti 6 patsienti 6 aastat või kauem 19 katsealust, sealhulgas 11 baasrühma vanuses 4 kuni 12 aastat ja 8 baasrühma vanuses 13 kuni 17 aastat.
Üldised vastused olid üldiselt paremad Ja vähestel patsientidel tekkisid antikehad, kui neid raviti Humira ja MTX kombinatsioonraviga, võrreldes ainult Humira -raviga. Neid tulemusi arvesse võttes on soovitatav kasutada Humirat koos MTX -iga ja monoteraapiana patsientidel, kellele MTX -i kasutamine ei ole soovitatav (vt lõik 4.2).
pJIA II
Humira ohutust ja efektiivsust hinnati avatud mitmekeskuselises uuringus, milles osales 32 last (2–2 kehapinda Humira kuni maksimaalselt 20 mg igal teisel nädalal ühekordse subkutaanse annusena vähemalt 24 nädala jooksul). uuringus kasutas enamik katsealuseid samaaegselt MTX-i, mõned katsealused teatasid kortikosteroidide või mittesteroidsete põletikuvastaste ravimite (NSAID) kasutamisest.
12. ja 24. nädalal oli PedACR30 ravivastus vastavalt 93,5% ja 90,0%, kasutades vaadeldud andmete meetodit. PedACR50 / 70/90 uuringus osalejate osakaal 12. ja 24. nädalal oli vastavalt 90,3% / 61,3% / 38,7% ja 83,3% / 73,3% / 36,7%.Nende hulgas, kes reageerisid (PedACR30) 24. nädalal (n = 27 patsienti 30-st), püsis PedACR30 ravivastus kuni 60 nädala jooksul patsientidel, kes said sel perioodil avatud jätkamise uuringus Humirat. Kokku raviti 20 isikut 60 nädalat või kauem.
Entesiidiga seotud artriit
Humira ohutust ja efektiivsust hinnati mitmekeskuselises randomiseeritud topeltpimedas uuringus, milles osales 46 mõõduka artriidiga seotud entesiidiga last (vanuses 6 kuni 17 aastat). Patsiendid randomiseeriti saama Humira’t 24 mg / m2 kehapinna kohta kuni 40 mg või platseebot igal teisel nädalal 12 nädala jooksul. Topeltpimedale perioodile järgnes avatud uuringuperiood, mille jooksul patsiendid said Humira 24 mg / m2 kehapinda maksimaalselt 40 mg subkutaanselt igal teisel nädalal, veel 192 nädala jooksul. Esmane tulemusnäitaja oli aktiivse artriidiga liigeste arvu protsentuaalne muutus algväärtusest kuni 12. nädalani (turse, mis ei ole tingitud deformatsioonist või liigestest, millega kaasneb liikumise kaotus ja valu ja / või hellus) ning see saavutati keskmise protsentuaalse vähenemisega -62,6% (keskmine protsentuaalne muutus - 88,9%) Humira rühma patsientidel võrreldes -11,6%(keskmine protsentuaalne muutus - 50,0%) platseeborühma patsientidel. Artriidiga aktiivsete liigeste arvu paranemine püsis uuringu avatud perioodi jooksul kuni 52. nädalani. Kuigi see ei olnud statistiliselt oluline, näitas enamik patsiente sekundaarset tulemusnäitajat, nagu entesiitkohtade arv , valulike liigeste arv (TJC), liigeste turse (SJC), laste ACR 50 vastus ja laste ACR 70 vastus.
Täiskasvanute reumatoidartriit
Kõikides reumatoidartriidi kliinilistes uuringutes on Humirat hinnatud üle 3000 patsiendi. Humira efektiivsust ja ohutust hinnati viies randomiseeritud topeltpimedas hästi kontrollitud uuringus. Mõnda patsienti on ravitud kuni 120 kuud.
RA uuring I viidi läbi 271 patsiendil vanuses ≥ 18 aastat, kellel oli mõõduka kuni raske reumatoidartriit, mis ei allunud vähemalt ühele DMARD -ile, sealhulgas metotreksaadile annustes vahemikus 12,5 kuni 25 mg (10 mg metotreksaadi talumatuse korral) nädalas ja kelle metotreksaadi annus jäi samaks püsivalt 10-25 mg nädalas. Humira 20, 40 või 80 mg või platseebot manustati igal teisel nädalal 24 nädala jooksul.
Uuringus AR II uuriti 544 mõõduka kuni raske reumatoidartriidiga ≥ 18 -aastast patsienti, kellel oli ebapiisav ravivastus vähemalt ühele DMARD -ravimile. Humira annused 20 või 40 mg manustati nahaaluse süstena iga kahe nädala järel platseeboga igal teisel nädalal või iga nädal 26 nädala jooksul; platseebot manustati iga nädal sama aja jooksul. Teiste DMARDide kasutamine ei olnud lubatud.
Uuringus AR III osales 619 ≥ 18 -aastast patsienti, kellel oli mõõdukas kuni raske aktiivne reumatoidartriit ja ebapiisav ravivastus metotreksaatravile annustes 12,5 kuni 25 mg või talumatus kuni 10 mg metotreksaati igal nädalal. Selles uuringus moodustati 3 rühma. Esimesed said 52 nädala jooksul iga nädal platseebosüste. Teine sai Humirat 20 mg nädalas 52 nädala jooksul, kolmas aga 40 mg Humirat iga kahe nädala tagant ja platseebo süsti igal teisel nädalal. Esimese 52 nädala möödudes osales 457 patsienti avatud pikendusfaasis, kus Humira / MTX manustati annuses 40 mg igal teisel nädalal kuni 10 aasta jooksul.
AR IV uuringus hinnati esmalt Humira ohutust 636 mõõduka kuni raske aktiivse reumatoidartriidiga patsiendil vanuses ≥ 18 aastat. Uuritud populatsioon koosnes mõlemast patsiendist, keda kunagi ei ravitud DMARD-idega, ja patsientidest, kes olid jätkanud olemasolevat reumavastast ravi tingimusel, et see oli olnud stabiilne vähemalt 28 päeva. Nende ravimeetodite hulka kuuluvad metotreksaat, leflunomiid, hüdroksüklorokviin, sulfasalasiin ja / või kullasoolad Patsiendid randomiseeriti saama Humirat 40 mg või platseebot iga kahe nädala järel 24 nädala jooksul.
AR uuringus V hinnati 799 täiskasvanud patsienti, keda ei olnud varem metotreksaadiga ravitud ja kellel oli mõõdukas kuni raske varajane aktiivne reumatoidartriit (haiguse keskmine kestus alla 9 kuu). Selles uuringus hinnati igal teisel nädalal manustatava Humira 40 mg efektiivsust kombinatsioonis metotreksaadiga, Humira 40 mg monoteraapiana igal teisel nädalal ja ainult metotreksaadiga, vähendades reumatoidartriidi põhjustatud liigesekahjustuste sümptomeid ja progresseerumisnäitajaid. 104 nädalat.
AR, I, II, III ja AR IV sekundaarsete tulemusnäitajate esmane tulemusnäitaja oli hinnata nende patsientide osakaalu, kes saavutasid 24. või 26. nädalal ACR 20 vastuse. AR V uuringu esmane tulemusnäitaja oli protsendi hindamine patsientidest, kes saavutasid ACR 50 ravivastuse 52. nädalal. Lisaks oli AR -uuringute III ja V põhieesmärk näidata haiguse progresseerumise pärssimist (radiograafiliste uuringute kaudu) 52. nädalal. AR -uuringu III eesmärk oli ka näitab elukvaliteedi paranemist.
ACR vastus
Humiraga ravitud patsientide protsent ACR 20, 50 ja 70 ravivastuste saavutamisel oli võrreldav AR uuringutes I, II ja III. 40 mg iga kahe nädala järel saadud ravi tulemused on kokku võetud tabelis 5.
RA uuringutes I -IV hinnati kõiki ACR -vastuse määratlemiseks vajalikke parameetreid (valulike ja tursunud liigeste arv, haiguse aktiivsuse hindamine arsti ja patsiendi poolt, valu hindamine patsiendi poolt, puudeindeks - HAQ) ja CRP väärtused (Mg / dL) paranes 24. või 26. nädalal platseeboga võrreldes Uuringus AR III püsis see paranemine 52 nädala jooksul.
AR III uuringu avatud pikendamise faasis säilitas enamik ACR-vastust kogenud patsiente ravivastust, kui nad jätkasid ravi 10 aastat. Kokku 207 patsiendist jätkas 114 Humira 40 mg manustamist igal teisel nädalal 5 aasta jooksul. Neist 86 patsiendil (75,4%) oli ACR 20 ravivastus; 72 patsiendil (63,2%) oli ACR 50 vastus; ja 41 patsiendil (36%) oli ACR 70 vastus. Kokku 207 patsiendist jätkas 81 ravi Humira 40 mg -ga igal teisel nädalal 10 aasta jooksul. Neist 64 patsiendil (79,0%) oli ACR 20 ravivastus; 56 patsiendil (69,1%) oli ACR 50 vastus; ja 43 patsiendil (53,1%) oli ACR 70 vastus.
RA uuringus IV oli Humiraga ravitud patsientide ACR 20 vastus kombinatsioonis tavapärase raviga statistiliselt oluliselt parem kui platseebo ja traditsiooniliste ravimitega kombineeritud patsientidel (p
RA uuringutes I-IV saavutasid Humiraga ravitud patsiendid statistiliselt oluliselt kõrgema ACR 20 ja 50 vastuse kui platseebo juba 1-2 nädalat pärast ravi alustamist.
RA uuringus V, varajase reumatoidartriidiga patsientidel, keda ei olnud varem metotreksaadiga ravitud, põhjustas Humira / metotreksaadi kombinatsioonravi 52. nädalal kiiremaid ja oluliselt suuremaid ACR vastuseid kui metotreksaadi monoteraapia ja Humira monoteraapia ning need vastused püsisid 104 nädala jooksul ( vt tabel 6).
52. nädalal saavutas kliinilise remissiooni 42,9% Humira / metotreksaadi kombinatsioonravi saanud patsientidest (DAS28
Radioloogiline reaktsioon
AR-uuringus III, kus Humira-ga ravitud patsientide keskmine haiguse kestus oli ligikaudu 11 aastat, hinnati struktuurikahjustusi radiograafiliselt ja väljendati muutusena teravdatud üldskooris (TSS) ja sellega seotud komponentides, erosiooni ja liigeste ahenemist (JSN) indeksid Humira / MTX-ga ravitud patsientidel ilmnes radioloogiline progresseerumine oluliselt vähem kui patsientidel, kes said ainult MTX-i, 6 ja 12 kuu pärast (vt tabel 7).
AR-uuringu III avatud pikenduses püsib struktuursete kahjustuste progresseerumise aeglustumine alamrühmas 8 ja 10 aastat. 8-aastaselt 81-l 207-st patsiendist, keda algselt raviti Humira 40 mg iga muudel nädalatel Nende hulgas ei esinenud 48 patsiendil struktuursete kahjustuste progresseerumist, mille põhjuseks oli mTSS -i muutus 0,5 või vähem algväärtusest. 10 -aastaselt oli 79 patsienti 207 -st, keda raviti algselt Humira 40 mg -ga igal teisel nädalal, 40 ei näita struktuursete kahjustuste progresseerumist, mis on määratletud mTSS muutusega 0,5 või vähem võrreldes algväärtusega.
Tabel 7
Keskmine radiograafiline muutus 12 kuu pärast AR uuringus III
metotreksaadile
b 95% usaldusintervall metotreksaadi ja Humira indeksimuutuste erinevuste osas.
c Põhineb auastme analüüsil.
d Ühise ruumi kitsenemine (liigesevahe vähendamine).
AR -uuringus V hinnati liigeste struktuurseid kahjustusi radiograafiliselt ja seda väljendati muudetud terava skoori muutuses (vt tabel 8).
Pärast 52 -nädalast ja 104 -nädalast ravi oli nende patsientide osakaal, kes ei progresseerunud (muutus teravdatud üldskoori muutusest algväärtusest ≤ 0,5), võrreldes Humira / metotreksaadi kombinatsioonraviga oluliselt suurem (vastavalt 63,8% ja 61,2%) võrreldes metotreksaadi monoteraapiaga (Vastavalt 37,4% ja 33,5%, lk
Elukvaliteet ja füüsiline töö
Elukvaliteeti ja füüsilist funktsiooni hinnati tervise hindamise küsimustiku (HAQ) abil saadud puudeindeksiga neljas algses, piisavas ja hästi kontrollitud uuringus ning see oli üks AR-uuringu III esmaseid tulemusnäitajaid 52. nädalal. Nelja uuringu Humira raviskeemid näitasid statistiliselt olulist paranemist HAQ puudeindeksis algtaseme ja kuuenda kuu vahel võrreldes platseeboga ning AR uuringus III täheldati sama tulemust 52. nädalal. Üldise tervisliku seisundi analüüs Vormi terviseuuring (SF -36) neljas uuringus toetab neid järeldusi kõigi Humira annustamisskeemide kohta, millel on statistiliselt olulised tulemused. Füüsilise aktiivsuse, valu ja heaolu indeksite osas, mis on registreeritud Humira 40 mg nädalas vaheldumisi. Väsimustunde statistiliselt oluline vähenemine, mida näitavad kroonilise haiguse raviga seotud funktsionaalse hindamise indeksid (FACIT), leiti kõigis kolmes uuringus, milles seda hinnati (uuringud AR I, III, IV).
AR III uuringus säilitas enamus katsealuseid, kes saavutasid füüsilise funktsiooni paranemise ja kes jätkasid ravi, paranemist 520 nädala (120 kuu) avatud ravi korral. Elukvaliteedi paranemist mõõdeti kuni 156. nädalani (36 kuud) ja paranemine püsis aja jooksul.
AR -uuringus V näitas HAQ ja SF 36 füüsilise komponendi alusel hinnatud puudeindeks paremat paranemist (p
Crohni tõbi lastel
Humirat testiti mitmekeskuselises randomiseeritud topeltpimedas kliinilises uuringus, mille eesmärk oli hinnata kaalust sõltuva annusest sõltuva induktsiooni- ja säilitusravi efektiivsust ja ohutust (30. Patsientidel peab olema ebaõnnestunud tavapärane ravi (sealhulgas ) ja patsiendid võisid varem infliksimabi ravivastuse kaotada või taluda.
Kõik katsealused said avatud induktsioonravi annusega, mis põhineb nende kehakaalul algul: 160 mg 0-ndal nädalal ja 80 mg 2-ndal nädalal isikutel kehakaaluga ≥ 40 kg ja 80 mg ja 40 mg kehakaaluga isikutel.
Neljandal nädalal randomiseeriti katsealused nende kehakaalu põhjal 1: 1 kas väikese annuse või standardannuse säilitusrežiimile, nagu on näidatud tabelis 9.
Tulemuslikkuse tulemused
Uuringu esmane tulemusnäitaja oli kliiniline remissioon 26. nädalal, määratletud PCDAI skoori ≤ 10 järgi.
Kliinilise remissiooni ja kliinilise ravivastuse määrad (määratletud kui PCDAI skoori vähenemine vähemalt 15 punkti algväärtusest) on näidatud tabelis 10. Kortikosteroidide või immunomodulaatorite kasutamise katkestamise määrad on toodud tabelis 11.
Mõlema ravirühma puhul täheldati statistiliselt olulist kehamassiindeksi ja kasvumäära tõusu (paranemist) algtasemelt 26. ja 52. nädalale.
Mõlemas ravigrupis täheldati ka elukvaliteedi parameetrite (sh IMPACT III) statistiliselt ja kliiniliselt olulist paranemist võrreldes algtasemega.
Crohni tõbi täiskasvanutel
Humira ohutust ja efektiivsust on randomiseeritud topeltpimedates platseebokontrollitud uuringutes hinnatud enam kui 1500 mõõduka kuni raske aktiivsusega Crohni tõvega (Crohni tõve aktiivsuse indeks (CDAI) ≥ 220 ja ≤ 450) patsiendil. Aminosalitsülaatide, kortikosteroidide ja / või immunomoduleerivate ainete püsiannuste samaaegne manustamine oli lubatud ja 80% patsientidest jätkas vähemalt ühe neist ravimitest.
Kliinilise remissiooni esilekutsumine (määratletud kui CDAI
Kliinilise remissiooni säilimist hinnati CD -uuringus III (CHARM). CD-uuringus III said 854 patsienti avatud Humira 80 mg 0-ndal nädalal ja 40 mg 2-ndal nädalal.4. nädalal randomiseeriti patsiendid saama 40 mg igal teisel nädalal, 40 mg igal nädalal või platseebot; uuringu kogukestus oli 56 nädalat. Patsiendid, kellel tekkis 4. nädalal piisav kliiniline ravivastus (CDAI langus ≥ 70), kihistati ja analüüsiti eraldi nendest patsientidest, kellel 4. nädalal ei esinenud piisavat kliinilist vastust. Annuse järkjärguline vähendamine oli lubatud. Kortikosteroidid pärast 8. nädalat.
Kliinilise remissiooni ja ravivastuse induktsioonimäärad CD -uuringu I ja CD -uuringu II korral on toodud tabelis 12.
Sarnaseid remissioonimäärasid täheldati induktsioonannuste rühmas 160/80 mg ja 80/40 mg 8. nädalaks ning kõrvaltoimeid esines sagedamini 160/80 mg annuste rühmas.
CD uuringus III tekkis 4. nädalal 58 % (499/854) patsientidest piisav kliiniline ravivastus ja neid hinnati esmases analüüsis. Patsientidest, kellel tekkis 4. nädalal piisav kliiniline ravivastus, oli 48 % eelnevalt Remissiooni ja kliinilise ravivastuse säilitamise protsendid on toodud tabelis 13. Kliinilise remissiooni tulemused püsisid suhteliselt konstantsed, olenemata eelnevast kokkupuutest ravimivastaste ravimitega.
56. nädalal vähendati adalimumabi kasutamisel haiglaravi ja haigusega seotud operatsioone statistiliselt oluliselt platseeboga võrreldes.
Patsientidel, kellel 4. nädalal ei ilmnenud piisavat ravivastust, tekkis 43% -l Humira säilitusravi saanud patsientidest 12. nädalaks piisav ravivastus, võrreldes 30% -ga platseebot saanud patsientidest. Need tulemused viitavad sellele, et mõned patsiendid, kellel 4. nädalal ei ilmnenud piisavat ravivastust, said kasu säilitusravist kuni 12. nädalani. Ravi kestus üle 12 nädala ei toonud kaasa oluliselt suuremat ravivastuste arvu (vt lõik 4.2).
117/276 patsienti CD-uuringust I ja 272/777 patsienti CD-uuringutest II ja III jälgiti vähemalt 3 aastat avatud adalimumabravi. Vastavalt 88 ja 189 patsiendile jätkus kliinilise remissiooni säilitamine. Kliiniline ravivastus (CR-100) püsis vastavalt 102 ja 233 patsiendil.
Elukvaliteet
Uuringutes CD I ja CD II saavutati haigusspetsiifilise põletikulise soolehaiguse küsimustiku (IBDQ) üldskoori statistiliselt oluline paranemine 4. nädalal patsientidel, kes randomiseeriti Humira 80/40 mg ja 160/80 mg platseeboga võrreldes. 26. ja 56. nädalal uuringus D III, samuti Humira ravirühmade vahel võrreldes platseebo rühmaga
Immunogeensus
Adalimumabi vastaste antikehade moodustumine on seotud adalimumabi suurenenud kliirensi ja vähenenud efektiivsusega. Adalimumabivastaste antikehade olemasolu ja kõrvaltoimete esinemise vahel puudub ilmne korrelatsioon.
Polüartikulaarse juveniilse idiopaatilise artriidiga patsientidel vanuses 4-17 aastat tuvastati adalimumabi vastased antikehad 15,8% -l patsientidest (27/171), keda raviti adalimumabiga. Patsientidel, kellele ei antud metotreksaati koos Humiraga, oli adalimumabi ja metotreksaadi kasutamisel 25,6% (22/86) ja 5,9% (5/85).
Entesiidiga seotud artriidiga patsientidel tuvastati adalimumabi vastased antikehad 10,9% -l (5/46) adalimumabiga ravitud patsientidest. Patsientidel, kes ei saanud metotreksaati samaaegselt Humiraga, oli esinemissagedus 13,6% (3/22), võrreldes 8,3% -ga (2/24), kui adalimumabi kasutati kombinatsioonis metotreksaadiga.
Reumatoidartriidi uuringutes osalenud patsiente skriiniti erinevate ajavahemike järel 6-12 kuu jooksul adalimumabi vastaste antikehade suhtes. Kesksetes kliinilistes uuringutes tuvastati adalimumabi vastased antikehad 5,5% -l (58/1053) adalimumabiga ravitud patsientidest. 0,5% (2/370) platseebot saanud patsientidest. Patsientidel, kes ei saanud samaaegselt metotreksaati, oli esinemissagedus 12,4%, võrreldes 0,6% -ga, kui adalimumabi kasutati kombinatsioonis metotreksaadiga.
Kuna immunogeensuse testid on tootespetsiifilised, ei ole antikehade koguste võrdlemine teiste toodetega asjakohane.
05.2 Farmakokineetilised omadused
Imendumine ja jaotumine
Pärast 24 mg / m2 (kuni 40 mg) subkutaanset manustamist igal teisel nädalal 4 ... 17 -aastastel patsientidel, kellel on polüartikulaarne juveniilne idiopaatiline artriit (JIA), on adalimumabi kontsentratsiooni keskmine minimaalne tasakaaluväärtus seerumis (mõõdetud väärtused alates 20. nädalast) kuni 48) oli 5,6 ± 5,6 μg / ml (102% CV) koos adalimumabiga ilma metotreksaadi samaaegse kasutamiseta ja 10,9 ± 5,2 μg / ml (47, 7% CV) koos metotreksaadiga.
Polüartikulaarse JIA -ga patsientidel vanuses 2 kuni 2 oli adalimumabi keskmine minimaalne tasakaalukontsentratsioon seerumis 6,0 ± 6,1 μg / ml (101% CV) koos adalimumabiga ilma samaaegse metotreksaadi kasutamiseta ja 7,9 ± 5,6 mcg / ml (71,2% CV) kui seda manustatakse koos metotreksaadiga.
Pärast 24 mg / m2 (kuni 40 mg) subkutaanset manustamist igal teisel nädalal 6 ... 17-aastastele entesiidiga seotud artriidiga patsientidele, oli adalimumabi keskmine kontsentratsioon seerumis tasakaalukontsentratsioonis (mõõdetud väärtused) 24. nädalal) olid 8,8 ± 6,6 mikrogrammi / ml adalimumabiga ilma metotreksaadi samaaegse kasutamiseta ja 11,8 ± 4,3 mikrogrammi / ml, kui seda manustati koos metotreksaadiga.
Mõõduka kuni raske CD-ga lastel oli avatud adalimumabi induktsioonannus vastavalt 0, 0 ja 2 nädalal 160/80 mg või 80/40 mg, sõltuvalt kehakaalu piirist 40 kg juures. 4. nädalal randomiseeriti patsiendid kehakaalu alusel 1: 1 kas standardannuse (40/20 mg igal teisel nädalal) või väikese annusega (20/10 mg igal teisel nädalal) ravirühma. 4. nädalal saavutatud adalimumabi minimaalsete kontsentratsioonide keskmine (± SD) kontsentratsioon seerumis oli 15,7 ± 6,6 mg / ml ≥ 40 kg kaaluvatel patsientidel (160/80 mg) ja 10,6 ± 6,1 mg / ml patsientidel
Patsientidel, kes jätkasid randomiseeritud ravi, oli adalimumabi keskmine (± SD) minimaalne kontsentratsioon 52. nädalal standardannuserühmas 9,5 ± 5,6 mg / ml ja väikese annusega rühmas 3,5 ± 2,2 mg / ml. Keskmine minimaalne kontsentratsioon püsis patsientidel, kes jätkasid ravi adalimumabiga igal teisel nädalal 52 nädala jooksul. Patsientidel, kes suurendasid annust alternatiivsest nädalast nädalasele raviskeemile, olid adalimumabi keskmised (± SD) kontsentratsioonid seerumis 52. nädalal 15,3 ± 11,4 mikrogrammi / ml (40/20 mg nädalas) ja 6,7 ± 3,5 mikrogrammi / ml (20/10 mg nädalas).
Täiskasvanud
Pärast 40 mg ühekordse annuse subkutaanset manustamist oli adalimumabi imendumine ja jaotumine aeglane, maksimaalne kontsentratsioon seerumis saavutati ligikaudu 5 päeva pärast manustamist. Kolme uuringu keskmine adalimumabi biosaadavus pärast 40 mg subkutaanset annust oli 64 %. Pärast ühekordset intravenoosset annust 0,25 ... 10 mg / kg olid kontsentratsioonid annusega proportsionaalsed. Pärast 0,5 mg / kg (≈ 40 mg) annuseid oli kliirens vahemikus 11 ... 15 ml / tund, jaotusruumala (Vss) 5 kuni 6 liitrit ja lõppfaasi keskmine poolväärtusaeg oli ligikaudu kaks nädalat. Adalimumabi kontsentratsioon sünoviaalvedelikus oli erinevatel reumatoidartriidiga patsientidel vahemikus 31–96% seerumi kontsentratsioonist.
Pärast 40 mg adalimumabi subkutaanset manustamist reumatoidartriidiga (RA) täiskasvanud patsientidele iga kahe nädala järel olid minimaalsed kontsentratsioonid keskmiselt ligikaudu 5 mg / ml (ilma samaaegse metotreksaadita) ja 8-9 mg / ml (kombinatsioonis metotreksaadiga). Adalimumabi tase tasakaalus pärast subkutaansete 20, 40 ja 80 mg annuste manustamist iga 2 nädala või nädala järel suurenes peaaegu annusest sõltuval viisil.
Elimineerimine
Populatsiooni farmakokineetilised analüüsid enam kui 1300 reumatoidartriidiga patsienti hõlmava valimi kohta näitasid kehakaalu tõustes suundumust adalimumabi kliirensi näilisele suurenemisele. Pärast kehakaalu korrigeerimist on soolistel ja vanuselistel erinevustel adalimumabi kliirensile minimaalne mõju. vaba adalimumabi (seondumata adalimumabi vastaste antikehadega - AAA) oli mõõdetavate AAA tiitritega patsientidel madalam Humirat ei ole uuritud neeru- või maksapuudulikkusega patsientidel.
Maksa- või neerupuudulikkus
Humirat ei ole uuritud maksa- või neerupuudulikkusega patsientidel.
05.3 Prekliinilised ohutusandmed
Mittekliinilised andmed ühekordse annuse toksilisuse, korduvtoksilisuse ja genotoksilisuse uuringute põhjal ei ole näidanud kahjulikku toimet inimesele.
Embrüo-loote arengu / perinataalse arengu toksilisuse uuring viidi läbi künoloogilistel ahvidel annustega 0, 30 ja 100 mg / kg (9–17 ahvi / rühm); see uuring ei näidanud, et adalimumab oleks lootele kahjustanud. Kantserogeensuse katseid ning viljakuse ja postnataalse toksilisuse standardhinnanguid ei tehtud, kuna puudusid vastavate mudelite antikehad, millel oli närilistel piiratud ristreaktiivsus TNF-i suhtes ja närilistel neutraliseerivate antikehade väljatöötamine.
06.0 FARMATSEUTILINE TEAVE
06.1 Abiained
Mannitool
Sidrunhappe monohüdraat
Naatriumtsitraat
Ühealuseline naatriumfosfaatdihüdraat
Dinaatriumfosfaatdihüdraat
Naatriumkloriid
Polüsorbaat 80
Naatriumhüdroksiid
Süstevesi.
06.2 Sobimatus
Sobivusuuringute puudumise tõttu ei tohi seda ravimit teiste ravimitega segada.
06.3 Kehtivusaeg
24 kuud
06.4 Säilitamise eritingimused
Hoida külmkapis (2 ° C ... 8 ° C). Mitte külmutada. Ravimit valguse eest kaitsmiseks hoidke viaali karbis.
06.5 Vahetu pakendi olemus ja pakendi sisu
Humira 40 mg süstelahus on üheannuselises viaalis (I tüüpi klaas), mis on suletud kummikorgiga, kaetud alumiiniumkihiga ja eemaldatava korgiga.
1 pakk 2 karpi, millest igaüks sisaldab:
1 viaal (0,8 ml steriilset lahust), 1 tühi steriilne süstal, 1 nõel, 1 viaali adapter ja 2 alkoholiga immutatud tampooni.
06.6 Kasutamis- ja käsitsemisjuhised
Humira 40 mg süstelahus ei sisalda säilitusaineid. Kasutamata ravim ja sellest tekkinud jäätmed tuleb hävitada vastavalt kohalikele eeskirjadele.
07.0 MÜÜGILOA HOIDJA
Maidenhead
SL6 4XE
Ühendkuningriik
08.0 MÜÜGILOA NUMBER
EU/1/03/256/001 40 mg süstelahus 1 viaal 0,8 ml + 1 süstal + 2 tampooni subkutaanseks kasutamiseks
09.0 MÜÜGILOA VÕI UUENDAMISE KUUPÄEV
Müügiloa esmase väljastamise kuupäev: 8. september 2003
Viimase uuendamise kuupäev: 8. september 2008
10.0 TEKSTI LÄBIVAATAMISE KUUPÄEV
09/2014