Toimeained: Digoksiin
LANOXIN 0,0625 mg - tabletid
LANOXIN 0,125 mg - tabletid
LANOXIN 0,250 mg - tabletid
LANOXIN 0,5 mg / 2 ml - süstelahus
LANOXIN 0,05 mg / ml - siirup
Miks Lanoxini kasutatakse? Milleks see mõeldud on?
FARMAKOTERAPEUTILINE KATEGOORIA
Südame teraapia - digitaalise glükosiidid.
RAVI NÄIDUSTUSED
LANOXIN on näidustatud:
- Kroonilise südamepuudulikkuse ravi koos levinud süstoolse düsfunktsiooniga. Selle terapeutiline toime ilmneb vatsakeste laienemisega patsientidel. Digoksiin on eriti näidustatud, kui südamepuudulikkusega kaasneb kodade virvendus.
- Kroonilise kodade virvenduse ja kodade laperduse ravi, et ohjeldada vatsakeste ravivastust.
Vastunäidustused Lanoxini ei tohi kasutada
Digoksiin on vastunäidustatud patsientidele, kellel on ülitundlikkus toimeaine, teiste digitaalise glükosiidide või ravimi ükskõik millise abiaine suhtes. Digoksiin on vastunäidustatud täieliku vahelduva südameblokaadi või teise astme atrioventrikulaarse blokaadi korral, eriti kui on esinenud StokesAdams'i rünnakuid. Digoksiin on vastunäidustatud südame rütmihäirete korral, mis on põhjustatud kardioaktiivsest glükosiidimürgistusest. Digoksiin on vastunäidustatud supraventrikulaarsete arütmiate korral. Seotud atrioventrikulaarsete lisateedega Wolff-Parkinsoni-White'i sündroomi, välja arvatud juhul, kui lisateede elektrofüsioloogilisi omadusi ja digoksiini võimalikku kahjulikku mõju nendele omadustele on piisavalt hinnatud.
Kui on tõendeid lisaseadmete raja kohta või kahtlustatakse selle olemasolu, ilma eelnevate supraventrikulaarsete arütmiate olemasoluta, on digoksiin endiselt vastunäidustatud.
Digoksiin on vastunäidustatud ventrikulaarse tahhükardia ja vatsakeste virvenduse korral.
Digoksiin on vastunäidustatud obstruktiivse hüpertroofilise kardiomüopaatia korral, välja arvatud juhul, kui sellega kaasneb kodade virvendus või südamepuudulikkus, kuid isegi siis tuleb digoksiini kasutamisel olla väga ettevaatlik.
Etüülalkoholi sisalduse osas (vt lõik "Erihoiatused") ei tohi LANOXIN siirupit raseduse ajal manustada maksahaiguste, epilepsia, alkoholismi, vigastuste või ajuhaiguste all kannatavatele patsientidele.
Ettevaatusabinõud kasutamisel Mida on vaja teada enne Lanoxini võtmist
Digoksiinimürgitus võib vallandada arütmiaid, millest mõned võivad sarnaneda neile, mille puhul ravim on näidustatud. Näiteks nõuab kodade tahhükardia koos varieeruva atrioventrikulaarse blokaadiga suurt tähelepanu, sest kliiniliselt on rütm sarnane kodade virvendusarütmiaga.
Paljud digoksiini eelised arütmiate korral tulenevad teatud määral atrioventrikulaarse juhtivuse blokeerimisest.
Kui aga mittetäielik atrioventrikulaarne blokaad on juba olemas, tuleb selle kiire progresseerumise mõju ette näha. Täieliku blokeerimise korral võib idioventrikulaarne põgenemisrütm alla suruda.
Mõnedel sino-kodade häirete (nt siinussõlme haigus) juhtudel võib digoksiin põhjustada või süvendada siinusbradükardiat või põhjustada sinoatriaalset blokaadi.
Digoksiini manustamine vahetult pärast müokardiinfarkti ei ole vastunäidustatud. Siiski võib inotroopiliste ravimite kasutamine mõnedel patsientidel sellises olukorras kaasa tuua müokardi hapnikuvajaduse ja isheemia soovimatu suurenemise ning mõned retrospektiivsed järeluuringud näitavad, et digoksiin on seotud suurenenud surmaohuga. arütmiate tekkimise võimalus patsientidel, kes võivad pärast müokardiinfarkti olla hüpokaleemilised ja vastuvõtlikud hemodünaamilisele ebastabiilsusele.
Arvesse tuleb võtta ka otsese kardioversiooni suhtes hiljem kehtestatud piiranguid.
Südame amüloidoosiga seotud südamepuudulikkusega patsientidel tuleb digoksiinravi üldiselt vältida. Kui aga alternatiivsed ravimeetodid ei sobi, võib südame amüloidoosi ja kodade virvendusarütmiaga patsientide vatsakeste sageduse kontrollimiseks kasutada digoksiini.
Digoksiin võib harva vallandada vasokonstriktsiooni ja seetõttu tuleks seda müokardiidiga patsientidel vältida.
Beriberi südamehaigusega patsiendid ei pruugi digoksiinile adekvaatselt reageerida, kui olemasolevat tiamiinipuudust ei ole samaaegselt ravitud.
Digoksiini ei tohi kasutada konstriktiivse perikardiidi korral, välja arvatud juhul, kui seda kasutatakse vatsakeste kiiruse kontrollimiseks kodade virvenduse ajal või süstoolse düsfunktsiooni parandamiseks.
Digoksiin parandab harjutuste taluvust patsientidel, kellel on vasaku vatsakese süstoolne düsfunktsioon ja normaalne siinusrütm.
See võib olla seotud hemodünaamilise profiili paranemisega või mitte. Siiski on digoksiini kasulikkus supraventrikulaarsete rütmihäiretega patsientidel selgem puhkusel, vähem koormuse korral.
Digoksiini terapeutiliste annuste kasutamine võib põhjustada PR-intervalli pikenemist ja EKG ST segmendi alanemist Digoksiin võib stressitesti ajal põhjustada valepositiivseid muutusi EKG ST-T segmendis. Need elektrofüsioloogilised toimed peegeldavad ravimi eeldatavat toimet ega viita toksilisusele.
Kui südameglükosiide on võetud viimase kahe nädala jooksul, tuleb patsiendi algannuse soovitused üle vaadata ja soovitada annuse vähendamist.
Annustamissoovitused tuleb üle vaadata, kui patsiendid on eakad või on muid põhjuseid, miks digoksiini renaalne kliirens väheneb. Kaaluda tuleb nii algannuse kui ka säilitusannuse vähendamist.
Digoksiiniga ravitavatel patsientidel tuleb seerumi elektrolüüte ja neerufunktsiooni perioodiliselt jälgida seerumi kreatiniini kontsentratsiooni järgi; kontrollide sagedus sõltub kliinilisest olukorrast.
Seerumi digoksiini kontsentratsiooni määramine võib olla väga kasulik edasise digoksiini manustamise otsuse tegemisel, kuid teised glükosiidid ja muud endogeensed ained, sarnased digoksiin, võivad analüüsis ristreageerida, andes valepositiivseid tulemusi.
Digoksiinravi ajutise katkestamise ajal tehtud avastused võivad olla asjakohasemad.
Intramuskulaarne manustamine on valulik ja on seotud lihasnekroosiga.
Seda manustamisviisi ei saa soovitada.
Kiire intravenoosne süstimine võib põhjustada vasokonstriktsiooni, mille tagajärjeks on hüpertensioon ja / või pärgarterite voolu vähenemine.
Seetõttu on aeglane intravenoosne manustamine oluline hüpertensiivse südamepuudulikkuse ja ägeda müokardiinfarkti korral.
Raske hingamisteede haigusega patsientidel võib olla suurenenud müokardi tundlikkus digitaalise glükosiidide suhtes.
Hüpokaleemia sensibiliseerib müokardi kardioaktiivsete glükosiidide toimel.
Hüpoksia, hüpomagneseemia ja väljendunud hüperkaltseemia suurendavad müokardi tundlikkust kardioaktiivsete glükosiidide suhtes.
Digoksiini manustamine kilpnäärmehaigusega patsientidele nõuab ettevaatust. Kilpnäärme alatalitluse korral tuleb vähendada nii digoksiini algannust kui ka säilitusannust.
Hüpertüreoidse seisundi korral on suhteline resistentsus digoksiini suhtes ja võib -olla tuleb annuseid suurendada.
Türotoksikoosi ravi ajal tuleb annust järk -järgult vähendada, võrreldes türeotoksikoosi paranemisega.
Imendumishäirete või seedetrakti rekonstruktsiooniga patsiendid võivad vajada suuremaid digoksiini annuseid.
Otsene elektriline kardioversioon
Ohtlike rütmihäirete tekitamise oht otsese elektrilise kardioversiooniga suureneb oluliselt digitaalse mürgistuse korral ja on proportsionaalne kardioversiooniks kasutatava energiaga.
Digoksiini võtva patsiendi plaanilise elektrilise kardioversiooni korral tuleb ravim lõpetada 24 tundi enne kardioversiooni.
Hädaolukorras, näiteks südame seiskumise korral, tuleks kardioversiooni teha madalaima efektiivse energia abil.
Otsene elektriline kardioversioon ei sobi südameglükosiidide põhjustatud arütmiate ravis.
Hypericum perforatum preparaate ei tohi võtta koos ravimitega, mis sisaldavad suukaudseid rasestumisvastaseid vahendeid, digoksiini, teofülliini, karbamasepiini, fenobarbitaali, fenütoiini, kuna on võimalik suukaudsete rasestumisvastaste vahendite, digoksiini, teofülliini, karbamasepiini, fenobarbitaali, fenütoiini ( vt Koostoimed teiste ravimitega ja muud koostoimed).
Koostoimed Millised ravimid või toidud võivad muuta Lanoxini toimet
Rääkige oma arstile või apteekrile, kui olete hiljuti kasutanud mingeid muid ravimeid, isegi ilma retseptita.
Need võivad olla tingitud toimest neerude eritumisele, kudedega seondumisele, plasmavalkudega seondumisele, jaotumisele kehas, imendumisvõimele soolestikus ja tundlikkusele digoksiini suhtes.
Parim ettevaatusabinõu on koostoime võimaluste arvestamine samaaegse ravi kavandamisel ning kahtluse korral on soovitatav jälgida seerumi digoksiini väärtusi.
Digoksiin koos beetablokaatoritega võib pikendada atrioventrikulaarse juhtivuse aega.
Ained, mis põhjustavad hüpokaleemiat või rakusisest kaaliumisisaldust, võivad suurendada tundlikkust digoksiini suhtes; nende hulka kuuluvad: mõned diureetikumid, liitiumisoolad, kortikosteroidid ja karbenoksoloon. Samaaegne manustamine koos diureetikumidega, nagu silmusdiureetikumid või hüdroklorotiasiid, peab toimuma hoolika seerumi elektrolüütide ja neerufunktsiooni jälgimisel. Digoksiiniga ravitud patsiendid on suksametooniumi poolt süvendatud hüperkaleemia mõju suhtes vastuvõtlikumad, eriti kiiresti intravenoosselt manustatav kaltsium võib digiteeritud patsientidel esile kutsuda tõsiseid arütmiaid.
Lapatiniibi ja suukaudse digoksiini samaaegsel manustamisel suurenes digoksiini AUC. Digoksiini ja lapatiniibi samaaegsel manustamisel tuleb olla ettevaatlik.
Bupropioon ja selle kõige olulisem tsirkuleeriv metaboliit nii digoksiiniga kui ka ilma selleta stimuleeris OATP4C1 vahendatud digoksiini transporti. Uuringud on näidanud, et bupropriooni ja selle metaboliitide seondumine OATP4C1 -ga suurendab tõenäoliselt digoksiini transporti ja suurendab seega digoksiini sekretsiooni neerudes. Digoksiini taset seerumis võib suurendada, kui manustatakse samaaegselt: amiodarooni, flekainiidi, prasosiini, propafenooni, kinidiini, spironolaktooni, makroliidantibiootikume, näiteks. erütromütsiin ja klaritromütsiin, tetratsükliinid (ja võimalik, et ka teised antibiootikumid), gentamütsiin, itrakonasool, kiniin, trimetoprim, alprasolaam, indometatsiin ja propanteliin, nefasodoon, atorvastatiin, tsüklosporiin, epoprostenool (mööduv toime), tetanopressüülretseptori antagonistid, ritonaviiri sisaldavad ravimid , dronedaroon, ranolasiin, telmisartaan, lapatiniib ja tikagreloor.
Seerumi digoksiini taset võib vähendada, kui manustatakse samaaegselt: antatsiide, mõningaid mahtu lahtistavaid aineid, kaoliinpektiini, akarboosi, neomütsiini, penitsillamiini, rifampitsiini, mõningaid tsütostaatikume, metoklopramiidi, sulfasalasiini, adrenaliini, salbutamooli, kolestüramiini, fenütoperumiini ja enteraalne täiendav toitumine.
Hypericum perforatum preparaatide samaaegsel manustamisel võib digoksiini kontsentratsioon seerumis väheneda. See on tingitud ravimite metabolismi eest vastutavate ensüümide ja / või P-glükoproteiini indutseerimisest Hypericum perforatumil põhinevate preparaatide poolt, mida seetõttu ei tohi manustada koos digoksiiniga.
Kui patsient kasutab samaaegselt Hypericum perforatum tooteid, tuleb jälgida digoksiini taset plasmas ja ravi Hypericum perforatum toodetega lõpetada.
Hypericum perforatum -ravi katkestamisel võib digoksiini sisaldus plasmas suureneda. Digoksiini annust võib olla vaja kohandada.
Kaltsiumikanali blokeerivad ained võivad seerumi digoksiini taset tõsta või mitte muuta.
Verapamiil, felodipiin ja tiapamiil suurendavad seerumi digoksiini taset.
Nifedipiin ja diltiaseem võivad mõjutada või mitte mõjutada seerumi digoksiini taset, samas kui isradipiin ei põhjusta mingeid muutusi. Kaltsiumikanali blokaatoritel endil on teadaolevalt depressiivne toime sinoatriaalse ja atrioventrikulaarse sõlme juhtimisele, eriti diltiaseem ja verapamiil.
Sümpatomimeetilistel ravimitel on positiivne kronotroopne toime, mis võib soodustada südame rütmihäireid. Need võivad põhjustada ka hüpokaleemiat, mis võib põhjustada või süvendada südame rütmihäireid. Digoksiini ja sümpatomimeetikumide samaaegne kasutamine võib suurendada südame rütmihäirete riski.
Ravimid, mis muudavad aferentsete ja eferentsete arterioolide veresoonte tooni, võivad kahjustada glomerulaarfiltratsiooni. Angiotensiini konverteeriva ensüümi inhibiitorid (AKEI-d), angiotensiini retseptori antagonistid (ARB-d), mittesteroidsed põletikuvastased ravimid (MSPVA-d) ja tsüklooksügenaas-2 (COX-2) inhibiitorid ei muutnud oluliselt digoksiini farmakokineetikat ega muutnud pidevalt farmakokineetilisi parameetreid Siiski võivad need ravimid mõnel patsiendil neerufunktsiooni muuta, põhjustades digoksiini taseme sekundaarset tõusu.
Milrinoon ei muuda digoksiini püsiseisundi taset seerumis.
Patsientidel, kes saavad diureetikume ja AKE inhibiitoreid või ainult diureetikume, põhjustas digoksiini kasutamise lõpetamine kliinilist halvenemist.
Digoksiin on P-glükoproteiini substraat. Seetõttu võivad P-glükoproteiini inhibiitorid suurendada digoksiini kontsentratsiooni veres, suurendades selle imendumist ja / või vähendades selle renaalset kliirensit. P-glükoproteiini indutseerimine võib põhjustada digoksiini kontsentratsiooni langust veri.
Rääkige oma arstile või apteekrile, kui olete hiljuti kasutanud mingeid muid ravimeid, isegi ilma retseptita
Hoiatused Oluline on teada, et:
Enne mis tahes ravimi kasutamist pidage nõu oma arsti või apteekriga
Viljakus
Digoksiini toime kohta inimese fertiilsusele puuduvad andmed. Digoksiini teratogeense toime kohta andmed puuduvad.
Rasedus
Digoksiini kasutamine raseduse ajal ei ole vastunäidustatud; kuigi selle annus on rasedatel vähem etteaimatav kui mitterasedatel, võib mõnel juhul olla vajalik annuse suurendamine raseduse ajal. Vastunäidustused siirupi valmistise kohta
Nagu kõigi ravimite puhul, tuleks raseduse ajal kasutada ainult siis, kui oodatav terapeutiline kasu emale kaalub üles võimaliku ohu lootele.
Hoolimata märkimisväärsest kokkupuutest digitalisega enne sündi, ei täheldatud lootel ega vastsündinutel olulisi kõrvaltoimeid, kui ema seerumi digoksiini kontsentratsioon püsis normaalses vahemikus.
Kuigi on oletatud, et digoksiini otsene mõju müomeetriumile võib põhjustada suhteliselt enneaegsete ja väikese sünnikaaluga imikute sündi, ei saa välistada südamehaiguste rolli.
Digoksiini manustamist emadele on edukalt kasutatud loote tahhükardia ja kongestiivse südamepuudulikkuse raviks.
Digitaalse mürgistusega emadel on teatatud lootet mõjutavatest kõrvaltoimetest.
Toitmisaeg
Kuigi digoksiin eritub rinnapiima, on ravimi kogused tühised ja imetamine ei ole vastunäidustatud.
Vastsündinud ja enneaegsed lapsed
Vastsündinutel ja enneaegsetel imikutel tuleb annused määrata, võttes arvesse võimalikku madalamat tolerantsust digitaalise suhtes, arvestades maksa ja neerude võimalikku funktsionaalset ebaküpsust.
Toime autojuhtimise või masinate käsitsemise võimele
Kuna digoksiini saavatel patsientidel on teatatud nägemishäirete ja kesknärvisüsteemi häirete juhtudest, peavad patsiendid olema ettevaatlikud enne sõidukite juhtimist, masinate käsitsemist või ohtlike tegevustega tegelemist.
Etüülalkoholi tõttu võib LANOXIN siirup vähendada autojuhtimise ja masinatega töötamise võimet.
Oluline teave mõne koostisosa kohta
LANOXIN siirup sisaldab metüülparahüdroksübensoaati; see aine võib põhjustada allergilisi reaktsioone (isegi hilinenud)
LANOXIN siirup sisaldab sahharoosi. Kui arst on teile öelnud, et te ei talu teatud suhkruid, võtke enne selle ravimi kasutamist ühendust oma arstiga.
Alkoholisisaldus LANOXIN siirupis võib muuta või tugevdada teiste ravimite toimet.
100 ml LANOXIN siirupit sisaldab 10,5 ml 96% etüülalkoholi.
1 ml LANOXINi siirupit sisaldab 0,105 ml 96% etüülalkoholi: maksimaalne ühekordne annus, mida kasutatakse täiskasvanutel ja üle 10 -aastastel lastel kiire suukaudse digitaliseerimise korral, vastab 2,52 g alkoholile.
Üle 10 -aastastel lastel kiire suukaudse digiteerimise korral hõlmab LANOXINi siirupi manustamine seda, et patsient võtab päevas rohkem kui 3 g alkoholi.
Kiire suukaudse digiteerimise korral alla 10 -aastastel lastel hõlmab LANOXIN -siirupi manustamine seevastu seda, et laps võtab alla 3 g päevas alkoholi.
Seetõttu juhitakse ravimi väljakirjutajat tähelepanu vajadusele individuaalset kliinilist pilti silmas pidades põhjalikult hinnata kiire suukaudse digiteerimise riski ja kasu suhet võimalike negatiivsete mõjude suhtes, mis on seotud alkoholi sisaldusega preparaadis.
LANOXIN tabletid sisaldavad laktoosi; kui arst on teile öelnud, et te ei talu teatud suhkruid, võtke enne selle ravimi kasutamist ühendust oma arstiga
Neile, kes tegelevad sporditegevusega
Etüülalkoholi sisaldavate ravimite kasutamine võib määrata positiivse dopinguvastase testi seoses mõne spordialaliidu näidatud alkoholisisalduse piirväärtustega.
Annustamine ja kasutusviis Lanoxini kasutamine: Annustamine
Digoksiini annust tuleb kohandada iga patsiendi jaoks individuaalselt vastavalt vanusele, kehakaalu ja neerufunktsioonile.
Seetõttu on soovitatud annused mõeldud ainult üldiseks kriteeriumiks.
Ühel ravimvormilt teisele üleminekul tuleb arvestada LANOXINi süstitavate ja suukaudsete ravimvormide biosaadavuse erinevusega. Näiteks kui patsiendid lähevad üle suukaudselt manustatult intravenoossele ravimvormile, tuleb annust vähendada ligikaudu 33%.
LANOXINi siirupiga (0,05 mg / 1 ml) on kaasas gradueeritud jaotur, mida tuleb kasutada kõigi annuste mõõtmiseks
Järelevalve
Digoksiini kontsentratsiooni seerumis saab väljendada tavapärastes ühikutes nanogrammides / ml või SI ühikutes nanomoolides / l. Nanogrammide / ml teisendamiseks nanomoolideks / l peate korrutama nanogrammid / ml 1,28 -ga.
Digoksiini kontsentratsiooni seerumis saab määrata radioimmuunanalüüsidega. Vereproov tuleb võtta 6 tundi või rohkem pärast viimast digoksiini manustamist.
Puuduvad ranged juhised kõige tõhusamate seerumikontsentratsioonide vahemiku kohta. Südamepuudulikkusega patsientide erinevad post-hoc analüüsid Digitalise uurimisrühma uuringus näitasid, et digoksiini madalate kontsentratsioonide (0,5–0,9 nanogrammi / ml) korral oli digoksiini kasutamine seotud suremuse vähenemise ja haiglaraviga. > 1 nanogrammi / ml) oli haigestumuse ja suremuse esinemissagedus suurem, kuigi digoksiin vähendab nendel kontsentratsioonidel südamepuudulikkuse tõttu hospitaliseerimist. Seetõttu võib digoksiini optimaalne minimaalne tase seerumis olla vahemikus 0,5 nanogrammi / ml (0,64 nanomooli / l) kuni 1,0 nanogrammi / ml (1,28 nanomooli / l).
Digoksiini toksilisus on kõige sagedamini seotud seerumi digoksiini kontsentratsiooniga üle 2 nanogrammi / ml. Siiski võib toksilisus tekkida digoksiini madalama kontsentratsiooni korral seerumis.
Otsustamaks, kas patsiendi sümptomid on tingitud digoksiinist, on oluline kliinilise seisundi hindamine koos seerumi kaaliumisisalduse ja kilpnäärme funktsiooni hindamisega (vt Üleannustamine).
Teised glükosiidid, sealhulgas digoksiini metaboliidid, võivad häirida olemasolevaid analüüsimeetodeid ja väärtusi, mis ei tundu olevat kooskõlas patsiendi kliinilise seisundiga, tuleb alati ettevaatlikult hinnata.
Siirupi kasutamise kohta lastel vt ka lõiku "Erihoiatused".
Populatsioonid
- Täiskasvanud ja üle 10 -aastased lapsed
Kiire suuline digiteerimine:
Kui see on kliiniliselt asjakohane, saab kiire digiteerimise saavutada mitmel viisil, näiteks: 0,75–1,5 mg ühekordse annusena.
Kui on vaja vähem kiireloomulisust või suurem toksilisuse oht (nt eakatel), on soovitatav manustada suukaudseks kiireks digiteerimiseks vajalik koguannus jagatud annustena kuue tunni järel, alustades ravi esimese annusega, mis on võrdne pool annusest. Enne iga edasist manustamist tuleb kontrollida kliinilist vastust (vt Ettevaatusabinõud kasutamisel).
Aeglane suuline digiteerimine:
Mõnel patsiendil, näiteks kerge südamepuudulikkusega patsientidel, võib digiteerimine saavutada aeglasemalt, kui annused on 0,25–0,75 mg päevas ühe nädala jooksul, millele järgneb sobiv säilitusannus. Kliinilist vastust tuleks näha ühe nädala jooksul.
Annus 0,25–0,75 mg päevas kehtib alla 70-aastastele ja / või hea neerufunktsiooniga patsientidele, samas kui aeglase suukaudse digiteerimise annus üle 70-aastastel ja / või neerupuudulikkusega patsientidel on 0,125 mg päevas.
Valik aeglase või kiire suukaudse manustamise vahel sõltub patsiendi kliinilisest olukorrast ja seisundi tõsidusest.
Parenteraalne küllastusannus
Kasutamiseks patsientidel, kes ei ole viimase kahe nädala jooksul saanud südameglükosiide.
Parenteraalse digoksiini küllastusannus on vahemikus 0,5 kuni 1,0 mg, sõltuvalt vanusest, lahjast kehamassist ja neerufunktsioonist. Kogu küllastusannus tuleb manustada jagatud annustena, kusjuures ligikaudu pool koguannusest tuleb manustada esimese annusena ja seejärel fraktsioone nelja kuni kaheksatunniste intervallidega. Enne iga täiendava annuse manustamist tuleb hinnata kliinilist ravivastust. Iga annus tuleb manustada intravenoosse infusioonina 10 ... 20 minuti jooksul (vt Lanoxini süstelahuse lahjendamine).
Säilitusannus:
Säilitusannus tuleks arvutada iga päev elimineeritava digiteerimisannuse protsendi alusel. Kliinikus kasutatakse laialdaselt järgmist valemit:
Ccr on korrigeeritud kreatiniini kliirens 70 kg kehakaalu või 1,73 m2 kehapinna kohta.
Kui saadaval on ainult seerumi kreatiniin (Scr), saab Ccr (korrigeeritud 70 kg kehakaalu järgi) inimestel arvutada järgmiselt:
Märkus: kui seerumi kreatiniinisisaldus saadakse mikromoolides / l, tuleb need teisendada mg / 100 ml (mg%) järgmiselt:
Kus 113,12 on kreatiniini molekulmass.
Naiste puhul tuleb see tulemus korrutada 0,85 -ga.
N.B. Neid valemeid ei saa kasutada laste kreatiniini kliirensi arvutamiseks. Praktikas säilitatakse enamik südamepuudulikkusega patsiente 0,125-0,25 mg digoksiini päevas; neile, kellel on aga suurenenud tundlikkus digoksiini kõrvaltoimete suhtes, võib piisata annusest 0,0625 mg päevas (või vähem).
Vastupidi, mõned patsiendid võivad vajada suuremat annust.
- Vastsündinud, imikud ja kuni 10 -aastased lapsed (kui viimase kahe nädala jooksul ei ole manustatud südameglükosiide)
Kui südameglükosiide on manustatud kahe nädala jooksul enne digoksiinravi alustamist, peaks digoksiini optimaalne küllastusannus olema väiksem kui allpool soovitatud.
Vastsündinutel, eriti enneaegsetel, on digoksiini renaalne kliirens vähenenud ja annust tuleb vastavalt üldistes annustamisjuhistes soovitatust vähendada. Pärast esimest vastsündinuperioodi vajavad lapsed kehakaalu ja kehapinna alusel üldiselt proportsionaalselt suuremaid annuseid kui täiskasvanud, nagu on näidatud järgmises tabelis. Üle 10 -aastased lapsed vajavad oma kehakaalu alusel täiskasvanute annuseid.
Parenteraalne laadimisannus:
Allpool näidatud rühmade intravenoosne küllastusannus tuleb teha vastavalt järgmistele annustele
Küllastusannus tuleb manustada jagatud annustena, kusjuures ligikaudu pool koguannusest tuleb manustada esimese annusena ja ülejäänud fraktsioonid koguannusest manustada 4 ... 8-tunnise intervalliga, kontrollides kliinilist vastust enne iga järgmise annuse manustamist. Iga annus tuleb manustada intravenoosse infusioonina (vt Lahjendamine) 10-20 minuti jooksul.
Suukaudne laadimisannus:
Suuline digiteerimine peab toimuma vastavalt järgmistele annustele:
Küllastusannus tuleb manustada jagatud annustena, kusjuures ligikaudu pool koguannusest tuleb manustada esimese annusena ja ülejäänud fraktsioonid koguannusest manustada 4 ... 8-tunnise intervalliga, kontrollides kliinilist vastust enne iga järgmise annuse manustamist.
Hooldus:
Säilitusannus tuleb manustada vastavalt järgmisele annusele:
Enneaegsed imikud: päevane annus = 20% 24-tunnisest küllastusannusest (intravenoosne või suukaudne)
Tähtaegsed imikud ja kuni 10 -aastased lapsed; Päevane annus = 25% 24-tunnisest küllastusannusest (intravenoosne või suukaudne)
Neid annustamisskeeme tuleb käsitleda juhistena ning hoolika kliinilise vaatluse ja hoolika monina
- Eakad kodanikud
Eakate kalduvus neerufunktsiooni halvenemisele ja kehamassi vähenemisele mõjutab digoksiini farmakokineetikat, mistõttu digoksiini taseme tõus seerumis koos sellega kaasneva toksilisusega võib tekkida üsna kiiresti, välja arvatud juhul, kui kasutatakse eakatel patsientidel digoksiini väiksemaid annuseid. Seerumi digoksiini taset tuleb regulaarselt jälgida ja vältida hüpokaleemiat.
- Annustamissoovitused konkreetsetes patsientide rühmades
Vt "Ettevaatusabinõud kasutamisel".
Kasutusjuhend
LANOXINi siirupiga (0,05 mg / 1 ml) on kaasas gradueeritud dosaator, mida tuleb kasutada kõigi annuste mõõtmiseks.
Lahjendamine
LANOXINi siirupit ei tohi lahjendada.
LANOXIN süstelahuse lahjendamine:
LANOXIN süstelahust võib manustada lahjendamata või lahjendatud lahustiga, mis on võrdne või suurem kui 4 korda LANOXINi maht. Lahjendi mahu kasutamine, mis on väiksem kui 4 korda LANOXINi maht, võib põhjustada digoksiini sadestumist
LANOXIN süstelahus, 250 mikrogrammi milliliitris, lahjendatuna vahekorras 1: 250 (nt 500 ml infusioonilahusele lisatud 2 ml ampull, mis sisaldab 500 mikrogrammi), sobib järgmiste infusioonilahustega ja on stabiilne kuni 48 tundi temperatuuril toatemperatuur (20-25 ° C):
- 0,9% (massi / mahu) naatriumkloriidi lahus intravenoosseks infusiooniks, BP;
- Lahus naatriumkloriidi (0,18% mass / maht) ja glükoosi (4% mass / maht) intravenoosseks infusiooniks, B.P.;
- 5% kaal / maht glükoosilahus intravenoosseks infusiooniks, B.P.
Lahjendamine peab toimuma aseptilistes tingimustes või vahetult enne kasutamist. Kasutamata lahus tuleb ära visata.
Kiire intravenoosne süstimine võib põhjustada vasokonstriktsiooni, mille tagajärjeks on hüpertensioon ja / või pärgarterite voolu vähenemine.
Seetõttu on aeglane intravenoosne manustamine oluline hüpertensiivse südamepuudulikkuse ja ägeda müokardiinfarkti korral.
Intramuskulaarne manustamine on valulik ja on seotud lihasnekroosiga. Seda manustamisviisi ei saa soovitada.
Üleannustamine Mida teha, kui olete võtnud liiga palju Lanoxin'i?
Sümptomid ja tunnused
Sümptomid ja toksilisuse tunnused on üldiselt sarnased nendega, mis on kirjeldatud lõigus "Kõrvaltoimed", kuid võivad esineda sagedamini ja olla raskemad.
Digoksiini toksilisuse nähud ja sümptomid muutuvad sagedasemaks, kui tase on üle 2,0 nanogrammi / ml (2,56 nanomooli / l), kuigi inimeste vahel on märkimisväärne varieeruvus. Siiski, otsustades, kas patsiendi sümptomid on põhjustatud digoksiinist, on olulised tegurid, mida tuleb arvesse võtta, kliiniline pilt, seerumi elektrolüütide tase ja kilpnäärme funktsioon (vt annus, manustamisviis ja aeg).
Täiskasvanud
Kliiniline kogemus näitab, et 10–15 mg digoksiini üleannustamine südamehaigusteta täiskasvanutel näib olevat annus, mis põhjustab surma pooltel patsientidel. Kui südamehaigusteta täiskasvanu neelab digoksiini annuse üle 25 mg, põhjustab see surm või progresseeruv toksilisus, mis allub ainult ravile digoksiinispetsiifiliste antikehafragmentidega (Fab).
Südame ilmingud
Südame manifestatsioonid on nii ägeda kui ka kroonilise toksilisuse kõige sagedasemad ja tõsisemad tunnused. Südamehäirete tipp saabub tavaliselt 3 ... 6 tundi pärast üleannustamist ja võib püsida järgneva 24 tunni jooksul. Digoksiini toksilisus võib põhjustada peaaegu igat tüüpi arütmiat. Mõnedel patsientidel on sagedased rütmihäired. Nende hulka kuuluvad paroksüsmaalne kodade tahhükardia koos varieeruva atrioventrikulaarse (AV) blokaadiga, kiirenenud ristmikurütm, aeglane kodade virvendus (piiratud ventrikulaarse rütmi variatsiooniga) ja kahesuunaline ventrikulaarne tahhükardia.
Enneaegsed vatsakeste kokkutõmbed (PVC) on sageli kõige varasemad ja sagedasemad arütmiad.
Siinusbradükardia ja muud bradüarütmiad on väga levinud.
Esimese, teise ja kolmanda astme südameblokaadid ja AV dissotsiatsioon on samuti tavalised.
Varajane toksilisus võib avalduda ainult PR -intervalli pikenemisega.
Ventrikulaarne tahhükardia võib olla ka toksilisuse ilming.
Digoksiini toksilisusest tingitud südame seiskumine asüstooli või vatsakeste virvenduse tõttu on tavaliselt surmav.
Äge massiivne digoksiini üleannustamine võib naatrium -kaalium (Na + -K +) pumba pärssimise tõttu põhjustada kerget kuni märgatavat hüperkaleemiat. Hüpokaleemia võib kaasa aidata toksilisusele (vt lõik Ettevaatusabinõud kasutamisel).
Mittekardiaalsed ilmingud
Seedetrakti sümptomid on väga levinud nii ägeda kui ka kroonilise toksilisuse korral. Enamikus kirjandusaruannetes ilmnevad sümptomid umbes pooltel patsientidel enne südame avaldumist. On teatatud anoreksiast, iiveldusest ja oksendamisest, esinemissagedusega kuni 80%. Need sümptomid ilmnevad tavaliselt üleannustamise alguses.
Neuroloogilised ja visuaalsed ilmingud esinevad nii ägeda kui ka kroonilise toksilisuse korral. Peapööritus, mitmesugused kesknärvisüsteemi häired, väsimus ja halb enesetunne on väga levinud. Kõige sagedasem nägemishäire on värvide nägemise kõrvalekalle (kollakasrohelise ülekaal). Need neuroloogilised ja visuaalsed sümptomid võivad püsida ka pärast teiste toksilisuse nähtude kadumist.
Kroonilise toksilisuse korral võivad domineerida mittespetsiifilised ekstrakardiaalsed sümptomid, nagu halb enesetunne ja nõrkus.
Lapsed
Südamehaigusteta lastel vanuses 1 kuni 3 aastat on kliinilised kogemused näidanud, et 6 ... 10 mg digoksiini üleannustamine moodustab pooltele patsientidest surmava annuse.
Kui 1–3 -aastane südamehaigusteta laps neelas rohkem kui 10 mg digoksiini, oli Fab antikehade fragmentide kasutamata jätmise korral alati surmav tulemus.
Enamik toksilisuse ilminguid lastel ilmneb digoksiini laadimisfaasi ajal või vahetult pärast seda.
Südame ilmingud
Lastel võivad esineda samad arütmiad või rütmihäirete kombinatsioonid, mis esinevad täiskasvanutel.
Sinus -tahhükardiat, supraventrikulaarset tahhükardiat ja kiiret kodade virvendust täheldati lastel harvem. Lastel on tõenäolisem AV juhtivuse häire või siinusbradükardia.
Ventrikulaarne ektopia on harvem, kuid massilise üleannustamise korral on teatatud ventrikulaarsest ektoopiast, ventrikulaarsest tahhükardiast ja ventrikulaarsest fibrillatsioonist.
Vastsündinutel on siinusbradükardia või siinuse seiskumine ja / või pikenenud P / R intervallid sagedased mürgisuse tunnused. Siinusbradükardia on väikelastel ja lastel tavaline. Vanematel lastel on AV -blokaadid kõige sagedasemad juhtivushäired.
Digoksiini võtvatel lastel esinevat arütmiat või ebanormaalset südamejuhtivust tuleb pidada digoksiinist põhjustatudks, kuni edasine hindamine näitab teisiti.
Ekstrakardiaalsed ilmingud
Sarnased täiskasvanutel sarnased ekstrakardiaalsed ilmingud on seedetrakt, kesknärvisüsteem ja nägemine. Iiveldus ja oksendamine ei ole imikutel ja noorematel lastel siiski tavaline.
Lisaks soovitatud annuste kasutamisel täheldatud kõrvalnähtudele on teatatud üleannustamisest, kehakaalu langusest vanematel patsiendirühmadel, vastsündinute ebapiisavast kasvust, kõhuvalu mesenteriaalse arteri isheemiast, unisusest ja käitumishäiretest, sealhulgas psühhootilistest ilmingutest.
Ravi
Kui tarbimine oli hiljutine, näiteks juhusliku või tahtliku mürgistuse korral, võib imendumiseks saadaolevat koormust maoloputuse abil vähendada.
Maoloputus suurendab vagaalse tooni ja võib arütmiaid esile kutsuda või süvendada. Maoloputuse korral kaaluge eeltöötlust atropiiniga. Ravi antiditaalsete antikehafragmentidega muudab maoloputuse tavaliselt tarbetuks.Harvadel juhtudel, kui on näidustatud maoloputus, peaksid seda tegema ainult kogenud isikud, kes on saanud vastava väljaõppe. Patsiente, kes on neelanud suuri annuseid digitaali, tuleb ravida suure annusega aktiivsöega, et vältida imendumist ja fikseerida digoksiin. soolestikus enteroenteriaalse ringluse ajal.
Kui esineb hüpokaleemia, tuleb seda korrigeerida kaaliumipreparaatidega, kas suu kaudu või intravenoosselt, sõltuvalt olukorra kiireloomulisusest. Juhtudel, kui on neelatud suur kogus digoksiini, võib tekkida kaaliumi vabanemise tõttu hüperkaleemia. skeletilihastest.
Enne kaaliumi manustamist tuleb digoksiini üleannustamise korral teada seerumi kaaliumisisaldust.
Bradüarütmia võib reageerida atropiinile, kuid võib olla vajalik ajutine südame rütmi reguleerimine. Ventrikulaarsed arütmiad võivad reageerida lidokaiinile või fenütoiinile. Dialüüs ei ole eriti tõhus digoksiini eemaldamiseks kehast potentsiaalselt ohtlikes toksilistes tingimustes.
Digoksiinispetsiifilised antikehafragmendid Fab moodustavad digoksiinist põhjustatud toksilisuse spetsiifilise ravi ja on väga tõhusad.
Raske digoksiini, digitoksiini ja sellega seotud glükosiidimürgistusega seotud tüsistuste kiire lahendamine määratakse lamba päritolu digoksiinispetsiifiliste antikehade (Fab) fragmentide intravenoosse manustamisega. Üksikasjade saamiseks lugege antikehafragmentidega kaasas olevat kirjandust.
Kõrvaltoimed Mis on Lanoxini kõrvaltoimed
Üldiselt on digoksiini kõrvaltoimed annusest sõltuvad ja tekivad terapeutilise toime saavutamiseks vajalikest suuremates annustes. Seetõttu on kõrvaltoimed harvemad, kui digoksiini kasutatakse soovitatud annuse või terapeutilise seerumikontsentratsiooni piires ning kui erilist tähelepanu pööratakse samaaegsele ravile teiste ravimitega ja patsiendi seisundile.
Kõrvaltoimed on loetletud allpool organsüsteemi klassi ja esinemissageduse järgi. Esinemissagedused on määratletud järgmiselt: väga sage (≥ 1/10), sage (≥ 1/100 ja
Väga sagedased, sagedased ja aeg -ajalt esinevad sündmused on üldiselt määratletud kliiniliste uuringutega. Arvesse võeti ka platseebo esinemissagedust Turustamisjärgse järelevalve käigus tuvastatud kõrvaltoimed klassifitseeriti haruldasteks või väga haruldasteks (sh üksikjuhud).
Vere ja lümfisüsteemi häired
Väga harv: trombotsütopeenia
Ainevahetus- ja toitumishäired
Väga harv: anoreksia
Psühhiaatrilised häired
Aeg -ajalt: depressioon
Väga harv: psühhoos, apaatia, segasus
Kesknärvisüsteemi häired
Sage: kesknärvisüsteemi häired, pearinglus
Väga harv: peavalu
Silma häired
Sage: nägemishäired (hägune või kollane nägemine)
Südame patoloogiad
Sage: arütmia, juhtivuse häired, bigeminy, trigeminy, PR pikenemine, siinusbradükardia
Väga harv: supraventrikulaarne tahhüarütmia, kodade tahhükardia (koos blokaadiga või ilma), ristmikuline (sõlme) tahhükardia, ventrikulaarne arütmia, enneaegne vatsakeste kontraktsioon, ST segmendi tõus
Seedetrakti häired
Sage: iiveldus, oksendamine, kõhulahtisus
Väga harv: sooleisheemia, soole nekroos
Naha ja nahaaluskoe kahjustused
Sage: urtikaaria või sarlakitaoline lööve, millega võib kaasneda märgatav eosinofiilia
Reproduktiivse süsteemi ja rinnanäärme haigused
Väga harv: pikaajalisel manustamisel võib tekkida günekomastia
Üldised häired ja manustamiskoha reaktsioonid
Väga harv: väsimus, halb enesetunne, nõrkus
Kõrvaltoimetest teatamine
Kui teil tekib ükskõik milline kõrvaltoime, kaasa arvatud selles infolehes loetlemata kõrvaltoimed, võtke ühendust oma arsti või apteekriga. Kõrvaltoimetest võib teatada ka otse riikliku aruandlussüsteemi kaudu aadressil https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
Kõrvaltoimetest teatades saate aidata saada lisateavet selle ravimi ohutuse kohta
Aegumine ja säilitamine
Aegumine: vaadake pakendil märgitud aegumiskuupäeva.
Hoiatus: ärge kasutage ravimit pärast kõlblikkusaega, mis on märgitud pakendil.
Kõlblikkusaeg viitab puutumata pakendis olevale tootele, mis on õigesti hoitud.
Kaitsereeglid
Tabletid: hoida originaalpakendis niiskuse eest kaitstult ja temperatuuril mitte üle 30 ° C.
Siirup: hoida välispakendis, valguse eest kaitstult ja temperatuuril mitte üle 25 ° C.
Süstelahus: Hoida välispakendis, valguse eest kaitstult
Ravimeid ei tohi ära visata kanalisatsiooni kaudu ega koos majapidamisprügiga. Küsige oma apteekrilt, kuidas visata ära ravimeid, mida te enam ei kasuta. See aitab kaitsta keskkonda.
KOOSTIS
LANOXIN 0,0625 mg tabletid
Üks tablett sisaldab:
Toimeaine: digoksiin 0,0625 mg
Abiained: laktoos, maisitärklis, riisitärklis, hüdrolüüsitud maisitärklis, povidoon, indigokarmiin (E132), magneesiumstearaat.
LANOXIN 0,125 mg tabletid
Üks tablett sisaldab:
Toimeaine: digoksiin 0,125 mg
Abiained: laktoos, maisitärklis, riisitärklis, hüdrolüüsitud maisitärklis, magneesiumstearaat.
LANOXIN 0,250 mg tabletid
Üks tablett sisaldab:
Toimeaine: digoksiin 0,250 mg.
Abiained: laktoos, maisitärklis, riisitärklis, hüdrolüüsitud maisitärklis, magneesiumstearaat.
LANOXIN 0,5 mg / 2 ml süstelahus
2 ml viaal sisaldab:
Toimeaine: 0,5 mg digoksiini
Abiained: etüülalkohol, propüleenglükool, sidrunhape, kahealuseline naatriumfosfaat, süstevesi
LANOXIN 0,05 mg / ml siirup
100 ml sisaldab:
Toimeaine: digoksiin 5 mg
Abiained: kahealuseline naatriumfosfaat, sidrunhape, metüülparahüdroksübensoaat, hüdrogeenitud glükoosisiirup, kinoliinkollane (E104), lubja maitse, etüülalkohol, propüleenglükool, puhastatud vesi.
RAVIMVORM JA SISU
Blisterpakendid, mis sisaldavad 30 tabletti 0,0625 mg, 0,125 mg ja 0,250 mg. Karp 6 ampulliga 0,5 mg / 2 ml süstelahust. Pudel 60 ml 0,05 mg / ml siirupiga.
Allika pakendi infoleht: AIFA (Itaalia ravimiamet). Sisu avaldati jaanuaris 2016. Esitatud teave ei pruugi olla ajakohane.
Kõige ajakohasemale versioonile juurdepääsu saamiseks on soovitatav külastada AIFA (Itaalia ravimiamet) veebisaiti. Vastutusest loobumine ja kasulik teave.
01.0 RAVIMPREPARAADI NIMETUS
LANOXIN TABLETID
02.0 KVALITATIIVNE JA KVANTITATIIVNE KOOSTIS
LANOXIN 0,0625 mg tabletid
Üks tablett sisaldab:
Toimeaine: digoksiin 0,0625 mg
LANOXIN 0,125 mg tabletid
Üks tablett sisaldab:
Toimeaine: digoksiin 0,125 mg
LANOXIN 0,250 mg tabletid
Üks tablett sisaldab:
Toimeaine: digoksiin 0,250 mg LANOXIN 0,5 mg / 2 ml süstelahus 2 ml viaal sisaldab:
Toimeaine: 0,5 mg digoksiini
LANOXIN 0,05 mg / ml siirup
100 ml sisaldab:
Toimeaine: digoksiin 5 mg
Abiainete täielik loetelu vt lõik 6.1
03.0 RAVIMVORM
Tabletid, süstelahus, siirup.
04.0 KLIINILINE TEAVE
04.1 Näidustused
LANOXIN on näidustatud:
Kroonilise südamepuudulikkuse ravi koos levinud süstoolse düsfunktsiooniga. Selle terapeutiline toime ilmneb vatsakeste laienemisega patsientidel.Digoksiin on eriti näidustatud, kui südamepuudulikkusega kaasneb kodade virvendus.
Kroonilise kodade virvenduse ja kodade laperduse ravi, et ohjeldada vatsakeste ravivastust.
04.2 Annustamine ja manustamisviis
Annustamine :
Digoksiini annust tuleb kohandada iga patsiendi jaoks individuaalselt vastavalt vanusele, kehakaalu ja neerufunktsioonile.
Seetõttu on soovitatud annused mõeldud ainult üldiseks kriteeriumiks.
Ühel ravimvormilt teisele üleminekul tuleb arvestada LANOXINi süstitavate ja suukaudsete ravimvormide biosaadavuse erinevusega. Näiteks kui patsiendid lähevad üle suukaudselt manustatult intravenoossele ravimvormile, tuleb annust vähendada ligikaudu 33%.
Järelevalve
Digoksiini kontsentratsiooni seerumis saab väljendada tavapärastes ühikutes nanogrammides / ml või SI ühikutes nanomoolides / l. Nanogrammide / ml teisendamiseks nanomoolideks / l peate korrutama nanogrammid / ml 1,28 -ga.
Digoksiini kontsentratsiooni seerumis saab määrata radioimmuunanalüüsidega. Vereproov tuleb võtta 6 tundi või kauem pärast digoksiini viimast manustamist. Puuduvad ranged juhised kõige tõhusamate seerumikontsentratsioonide vahemiku kohta. Südamepuudulikkusega patsientide erinevad post-hoc analüüsid Digitalis Investigation Groupi uuringus näitas, et digoksiini madalate kontsentratsioonide (0,5–0,9 nanogrammi / ml) korral seostati digoksiini kasutamist suremuse vähenemise ja haiglaraviga. Patsientidel, kellel oli kõrgem digoksiini sisaldus seerumis (> 1 nanogramm / ml), oli haigestumuse ja suremuse esinemissagedus suurem, kuigi nende kontsentratsioonide korral vähendab digoksiin südamepuudulikkuse tõttu hospitaliseerimist. Seega on optimaalne minimaalne digoksiini tase seerumis. See võib olla alates 0,5 nanogrammist / ml (0,64 nanomooli / l) kuni 1,0 nanogrammi / ml (1,28 nanomooli / l).
Digoksiini toksilisus on kõige sagedamini seotud seerumi digoksiini kontsentratsiooniga üle 2 nanogrammi / ml. Siiski võib toksilisus tekkida digoksiini madalama kontsentratsiooni korral seerumis.
Otsustamaks, kas patsiendi sümptomid on tingitud digoksiinist, on oluline kliinilise seisundi hindamine koos seerumi kaaliumisisalduse ja kilpnäärme funktsiooni hindamisega (vt lõik 4.9 Üleannustamine).
Teised glükosiidid, sealhulgas digoksiini metaboliidid, võivad häirida olemasolevaid analüüsimeetodeid ja väärtusi, mis ei tundu olevat kooskõlas patsiendi kliinilise seisundiga, tuleb alati ettevaatlikult hinnata.
Populatsioonid
Täiskasvanud ja üle 10 -aastased lapsed.
Kiire suuline digiteerimine :
Kui see on kliiniliselt asjakohane, saab kiire digiteerimise saavutada mitmel viisil, näiteks: 0,75–1,5 mg ühekordse annusena.
Kui on vaja vähem kiireloomulisust või suurem toksilisuse oht (nt eakatel), on soovitatav manustada suukaudseks kiireks digiteerimiseks vajalik koguannus jagatud annustena kuue tunni järel, alustades ravi esimese annusega, mis on võrdne pool kogu annusest.
Enne iga edasist manustamist tuleb kliinilist vastust kontrollida (vt lõik 4.4 Hoiatused ja ettevaatusabinõud kasutamisel).
Aeglane suuline digiteerimine :
Mõnel patsiendil, näiteks kerge südamepuudulikkusega patsientidel, võib digiteerimine saavutada aeglasemalt, kui annused on 0,25–0,75 mg päevas ühe nädala jooksul, millele järgneb sobiv säilitusannus. Kliinilist vastust tuleks näha ühe nädala jooksul.
Annus 0,25–0,75 mg päevas kehtib alla 70 -aastastele ja / või hea neerufunktsiooniga patsientidele, samas kui aeglase suukaudse digiteerimise annus üle 70 -aastastel ja / või neerupuudulikkusega patsientidel on 0,125 mg päevas.
Valik aeglase või kiire suukaudse manustamise vahel sõltub patsiendi kliinilisest olukorrast ja seisundi tõsidusest.
Parenteraalne küllastusannus :
Kasutamiseks patsientidel, kes ei ole viimase kahe nädala jooksul saanud südameglükosiide.
Parenteraalse digoksiini küllastusannus on vahemikus 0,5 kuni 1,0 mg, sõltuvalt vanusest, lahjast kehamassist ja neerufunktsioonist. Kogu küllastusannus tuleb manustada jagatud annustena, kusjuures ligikaudu pool koguannusest tuleb manustada esimese annusena ja seejärel fraktsioone nelja kuni kaheksatunniste intervallidega. Enne iga täiendava annuse manustamist tuleb hinnata kliinilist ravivastust. Iga annus tuleb manustada intravenoosse infusioonina 10 ... 20 minuti jooksul (vt Lanoxini süstelahuse lahjendamine).
Säilitusannus :
Säilitusannus tuleks arvutada iga päev elimineeritava digiteerimisannuse protsendi alusel. Kliinikus kasutatakse laialdaselt järgmist valemit:
Ccr on korrigeeritud kreatiniini kliirens 70 kg kehakaalu või 1,73 m2 kehapinna kohta. Kui saadaval on ainult seerumi kreatiniin (Scr), saab Ccr (korrigeeritud 70 kg kehakaalu järgi) inimestel arvutada järgmiselt:
Märkus: kui seerumi kreatiniinisisaldus saadakse mikromoolides / l, tuleb need teisendada mg / 100 ml (mg%) järgmiselt:
Kus 113,12 on kreatiniini molekulmass.
Naiste puhul tuleb see tulemus korrutada 0,85 -ga.
NB! Neid valemeid ei saa kasutada laste kreatiniini kliirensi arvutamiseks.
Praktikas säilitatakse enamik südamepuudulikkusega patsiente 0,125-0,25 mg digoksiini päevas; neile, kellel on suurenenud tundlikkus digoksiini kõrvaltoimete suhtes, võib piisata annusest 0,0625 mg päevas (või vähem). Seevastu mõned patsiendid võivad vajada suuremat annust.
Vastsündinud, imikud ja kuni 10 -aastased lapsed (kui viimase kahe nädala jooksul ei ole manustatud südameglükosiide)
Kui südameglükosiide on manustatud kahe nädala jooksul enne digoksiinravi alustamist, peaks digoksiini optimaalne küllastusannus olema väiksem kui allpool soovitatud.
Vastsündinutel, eriti enneaegsetel, on digoksiini renaalne kliirens vähenenud ja annust tuleb vastavalt üldistes annustamisjuhistes soovitatust vähendada.
Pärast esimest vastsündinuperioodi vajavad lapsed kehakaalu ja kehapinna alusel üldiselt proportsionaalselt suuremaid annuseid kui täiskasvanud, nagu on näidatud järgmises tabelis. Üle 10 -aastased lapsed vajavad oma kehakaalu alusel täiskasvanute annuseid.
Parenteraalne küllastusannus :
Allpool näidatud rühmade intravenoosne küllastusannus tuleb teha vastavalt järgmistele annustele:
Küllastusannus tuleb manustada jagatud annustena, kusjuures ligikaudu pool koguannusest tuleb manustada esimese annusena ja ülejäänud fraktsioonid koguannusest manustada 4 ... 8-tunnise intervalliga, kontrollides kliinilist vastust enne iga järgmise annuse manustamist. Iga annus tuleb manustada intravenoosse infusioonina (vt lahjendus 6.6 Kasutamis- ja käsitsemisjuhend) 10-20 minuti jooksul.
Suukaudne küllastusannus :
Suuline digiteerimine peab toimuma vastavalt järgmistele annustele:
Küllastusannus tuleb manustada jagatud annustena, kusjuures ligikaudu pool koguannusest tuleb manustada esimese annusena ja ülejäänud fraktsioonid koguannusest manustada 4 ... 8-tunnise intervalliga, kontrollides kliinilist vastust enne iga järgmise annuse manustamist.
Hooldus :
Säilitusannus tuleb manustada vastavalt järgmisele annusele: Enneaegsed imikud:
Päevane annus = 20% 24-tunnisest küllastusannusest (intravenoosne või suukaudne) Imikud ja kuni 10-aastased lapsed;
Päevane annus = 25% 24-tunnisest küllastusannusest (intravenoosne või suukaudne)
Need annustamisskeemid on mõeldud suunistena ja "nendel lastel on annuse muutmise lähtepunktiks" hoolikas kliiniline jälgimine ja seerumi digoksiini taseme jälgimine (vt "Jälgimine").
Eakad kodanikud
Eakate kalduvus neerufunktsiooni halvenemisele ja kehamassi vähenemisele mõjutab digoksiini farmakokineetikat, mistõttu digoksiini taseme tõus seerumis koos sellega kaasneva toksilisusega võib tekkida üsna kiiresti, välja arvatud juhul, kui kasutatakse eakatel patsientidel digoksiini väiksemaid annuseid. Seerumi digoksiini taset tuleb regulaarselt jälgida ja vältida hüpokaleemiat.
Annustamissoovitused konkreetsetes patsientide rühmades
Vt lõik 4.4 Hoiatused ja ettevaatusabinõud kasutamisel.
Manustamisviis :
LANOXINi siirupiga (0,05 mg / 1 ml) on kaasas gradueeritud dosaator, mida tuleb kasutada kõigi annuste mõõtmiseks.
Siirupi kasutamise kohta lastel vt ka lõik 4.5 Koostoimed teiste ravimitega ja muud koostoimed.
LANOXIN süstelahus
Kiire intravenoosne süstimine võib põhjustada vasokonstriktsiooni, mille tagajärjeks on hüpertensioon ja / või pärgarterite voolu vähenemine.
Seetõttu on aeglane intravenoosne manustamine oluline hüpertensiivse südamepuudulikkuse ja ägeda müokardiinfarkti korral.
Intramuskulaarne manustamine on valulik ja on seotud lihasnekroosiga. Seda manustamisviisi ei saa soovitada.
LANOXIN süstelahuse lahjendamine:
LANOXIN süstelahust võib manustada lahjendamata või lahjendatud lahustiga, mis on võrdne või suurem kui 4 korda LANOXINi maht. Kui lahusti mahtu kasutatakse vähem kui 4 korda LANOXINi mahust, võib see põhjustada digoksiini sadestumist.
Juhiseid ravimi lahjendamiseks enne manustamist vt lõik 6.6 Erihoiatused ravimi hävitamiseks ja käsitlemiseks.
04.3 Vastunäidustused
Digoksiin on vastunäidustatud patsientidele, kellel on ülitundlikkus toimeaine, teiste digitalisglükosiidide või lõigus 6.1 loetletud mis tahes abiainete suhtes.
Digoksiin on vastunäidustatud perioodilise täieliku südameblokaadi või teise astme atrioventrikulaarse blokaadi korral, eriti kui on varem esinenud Stokes-Adamsi rünnakuid.
Digoksiin on vastunäidustatud südameglükosiidide mürgistusest põhjustatud arütmiate korral.
Digoksiin on vastunäidustatud supraventrikulaarsete arütmiate korral, mis on seotud täiendavate atrioventrikulaarsete radadega, näiteks Wolff-Parkinsoni-White'i sündroomi korral, välja arvatud juhul, kui lisateede elektrofüsioloogilisi omadusi ja digoksiini võimalikku kahjulikku mõju nendele omadustele on piisavalt hinnatud.
Kui on tõendeid lisaseadmete raja kohta või kahtlustatakse selle olemasolu, ilma eelnevate supraventrikulaarsete arütmiate olemasoluta, on digoksiin endiselt vastunäidustatud.
Digoksiin on vastunäidustatud ventrikulaarse tahhükardia ja vatsakeste virvenduse korral.
Digoksiin on vastunäidustatud obstruktiivse hüpertroofilise kardiomüopaatia korral, välja arvatud juhul, kui sellega kaasneb kodade virvendus või südamepuudulikkus, kuid isegi siis tuleb digoksiini kasutamisel olla väga ettevaatlik.
Etüülalkoholi sisalduse osas (vt lõik 4.5 Koostoimed teiste ravimitega ja muud koostoimed) LANOXINi siirupit ei tohi raseduse ajal manustada maksahaiguste, epilepsia, alkoholismi, kahjustuste või ajuhaiguste all kannatavatele patsientidele.
04.4 Erihoiatused ja asjakohased ettevaatusabinõud kasutamisel
Digoksiinimürgitus võib vallandada arütmiaid, millest mõned võivad sarnaneda neile, mille puhul ravim on näidustatud. Näiteks nõuab kodade tahhükardia koos varieeruva atrioventrikulaarse blokaadiga suurt tähelepanu, sest kliiniliselt on rütm sarnane kodade virvendusarütmiaga.
Paljud digoksiini eelised arütmiate korral tulenevad teatud määral atrioventrikulaarse juhtivuse blokeerimisest.
Kui aga mittetäielik atrioventrikulaarne blokaad on juba olemas, tuleb selle kiire progresseerumise mõju ette näha. Täieliku blokeerimise korral võib idioventrikulaarne põgenemisrütm alla suruda.
Mõnel sino-kodade häire korral (nt siinussõlme haiguse korral) võib digoksiin põhjustada või süvendada siinusbradükardiat või põhjustada sinoatriaalset blokaadi.
Digoksiini manustamine vahetult pärast müokardiinfarkti ei ole vastunäidustatud. Siiski võib inotroopiliste ravimite kasutamine mõnedel patsientidel selles olukorras kaasa tuua müokardi hapnikuvajaduse ja isheemia soovimatu suurenemise ning mõned retrospektiivsed järeluuringud näitavad, et digoksiin on seotud suurenenud surmaohuga. arütmia patsientidel, kes võivad pärast müokardiinfarkti olla hüpokaleemilised ja vastuvõtlikud hemodünaamilisele ebastabiilsusele.
Arvesse tuleb võtta ka otsese kardioversiooni suhtes hiljem kehtestatud piiranguid.
Südame amüloidoosiga seotud südamepuudulikkusega patsientidel tuleb digoksiinravi üldiselt vältida. Kui aga sobivaid alternatiivseid ravimeetodeid pole, võib digoksiini kasutada südame amüloidoosi ja kodade virvendusarütmiaga patsientide vatsakeste sageduse kontrollimiseks.
Digoksiin võib harva vallandada vasokonstriktsiooni ja seetõttu tuleks seda müokardiidiga patsientidel vältida.
Beriberi südamehaigusega patsiendid ei pruugi digoksiinile adekvaatselt reageerida, kui olemasolevat tiamiinipuudust ei ole samaaegselt ravitud.
Digoksiini ei tohi kasutada konstriktiivse perikardiidi korral, välja arvatud juhul, kui seda kasutatakse vatsakeste kiiruse kontrollimiseks kodade virvenduse ajal või süstoolse düsfunktsiooni parandamiseks.
Digoksiin parandab harjutuste taluvust patsientidel, kellel on vasaku vatsakese süstoolne düsfunktsioon ja normaalne siinusrütm.
See võib olla seotud hemodünaamilise profiili paranemisega või mitte. Siiski on digoksiini kasulikkus supraventrikulaarsete rütmihäiretega patsientidel selgem puhkusel, vähem koormuse korral.
Digoksiini terapeutiliste annuste kasutamine võib põhjustada PR-intervalli pikenemist ja EKG ST segmendi alanemist Digoksiin võib stressitesti ajal põhjustada valepositiivseid muutusi EKG ST-T segmendis. Need elektrofüsioloogilised toimed peegeldavad ravimi eeldatavat toimet ega viita toksilisusele.
Kui südameglükosiide on võetud viimase kahe nädala jooksul, tuleb patsiendi algannuse soovitused üle vaadata ja soovitada annuse vähendamist. Annustamissoovitused tuleb üle vaadata, kui patsiendid on eakad või on muid põhjuseid, miks digoksiini renaalne kliirens väheneb. Kaaluda tuleb nii algannuse kui ka säilitusannuse vähendamist.
Digoksiiniga ravitavatel patsientidel tuleb seerumi elektrolüüte ja neerufunktsiooni perioodiliselt jälgida seerumi kreatiniini kontsentratsiooni järgi; kontrollide sagedus sõltub kliinilisest olukorrast.
Seerumi digoksiini kontsentratsiooni määramine võib olla väga kasulik edasise digoksiini manustamise otsuse tegemisel, kuid teised glükosiidid ja muud endogeensed ained, sarnased digoksiin, võivad analüüsis ristreageerida, andes valepositiivseid tulemusi.
Digoksiinravi ajutise katkestamise ajal tehtud avastused võivad olla asjakohasemad.
Raske hingamisteede haigusega patsientidel võib olla suurenenud müokardi tundlikkus digitaalise glükosiidide suhtes.
Hüpokaleemia sensibiliseerib müokardi kardioaktiivsete glükosiidide toimel.
Hüpoksia, hüpomagneseemia ja väljendunud hüperkaltseemia suurendavad müokardi tundlikkust kardioaktiivsete glükosiidide suhtes.
Digoksiini manustamine kilpnäärmehaigusega patsientidele nõuab ettevaatust. Kilpnäärme alatalitluse korral tuleb vähendada nii digoksiini algannust kui ka säilitusannust.
Hüpertüreoidse seisundi korral on suhteline resistentsus digoksiini suhtes ja võib -olla tuleb annuseid suurendada.
Türotoksikoosi ravi ajal tuleb annust järk -järgult vähendada, võrreldes türeotoksikoosi paranemisega.
Imendumishäirete või seedetrakti rekonstruktsiooniga patsiendid võivad vajada suuremaid digoksiini annuseid.
Kuigi paljud kroonilise kongestiivse südamepuudulikkusega patsiendid saavad digoksiini ägedast manustamisest kasu, on mõnedel patsientidel selline manustamine püsivat hemodünaamilist paranemist. Seetõttu on Lanoxin'i pikaajalise kasutamise korral oluline hinnata iga patsiendi individuaalset ravivastust.
Elektriline kardioversioon
Ohtlike rütmihäirete tekitamise oht otsese elektrilise kardioversiooniga suureneb oluliselt digitaalse mürgistuse korral ja on proportsionaalne kardioversiooniks kasutatava energiaga.
Digoksiini võtva patsiendi plaanilise elektrilise kardioversiooni korral tuleb ravim lõpetada 24 tundi enne kardioversiooni.
Hädaolukorras, näiteks südame seiskumise korral, tuleks kardioversiooni teha madalaima efektiivse energia abil.
Otsene elektriline kardioversioon ei sobi südameglükosiidide põhjustatud arütmiate ravis.
Hypericum perforatum preparaate ei tohi võtta koos ravimitega, mis sisaldavad suukaudseid rasestumisvastaseid vahendeid, digoksiini, teofülliini, karbamasepiini, fenobarbitaali, fenütoiini, kuna on võimalik suukaudsete rasestumisvastaste vahendite, digoksiini, teofülliini, karbamasepiini, fenobarbitaali, fenütoiini ( vt lõik 4.5 Koostoimed teiste ravimitega ja muud koostoimed).
Oluline teave mõne koostisosa kohta
The tabletid sisaldab LANOXIN laktoos. Patsiendid, kellel on harvaesinev pärilik galaktoositalumatus, Lappi laktaasi puudulikkus või glükoosi-galaktoosi imendumishäire, ei tohi seda ravimit võtta.
LANOXIN siirup sisaldab sahharoos. Patsiendid, kellel on harvaesinev pärilik fruktoositalumatus, glükoosi-galaktoosi imendumishäire või sahharaasi isomaltaasi puudulikkus, ei tohi seda ravimit kasutada.
LANOXIN siirup sisaldab metüülparahüdroksübensooet. Selline aine, mis võib põhjustada allergilisi reaktsioone (isegi hilinenud).
100 ml LANOXIINI siirup sisaldab 10,5 ml 96% etüülalkohol. 1 ml LANOXINi siirupit sisaldab 0,105 ml 96% etüülalkoholi: maksimaalne ühekordne annus, mida kasutatakse täiskasvanutel ja üle 10 -aastastel lastel kiire suukaudse digitaliseerimise korral, vastab 2,52 g alkoholile.
Üle 10 -aastastel lastel kiire suukaudse digiteerimise korral hõlmab LANOXINi siirupi manustamine seda, et patsient võtab päevas rohkem kui 3 g alkoholi.
Kiire suukaudse digiteerimise korral alla 10 -aastastel lastel hõlmab LANOXIN -siirupi manustamine seevastu seda, et laps võtab alla 3 g päevas alkoholi.
Seetõttu juhitakse ravimi väljakirjutajat tähelepanu vajadusele individuaalset kliinilist pilti silmas pidades põhjalikult hinnata kiire suukaudse digiteerimise riski ja kasu suhet võimalike negatiivsete mõjude suhtes, mis on seotud alkoholi sisaldusega preparaadis.
04.5 Koostoimed teiste ravimitega ja muud koostoimed
Need võivad sõltuda toimest neerude eritumisele, kudedega seondumisele, plasmavalkudega seondumisele, jaotumisele kehas, imendumisvõimele soolestikus, P-glükoproteiini aktiivsuse astmele ja tundlikkusele digoksiini suhtes.
Parim ettevaatusabinõu on koostoime võimaluste arvestamine samaaegse ravi kavandamisel ning kahtluse korral on soovitatav jälgida seerumi digoksiini väärtusi.
Digoksiin koos beetablokaatoritega võib pikendada atrioventrikulaarse juhtivuse aega.
Ained, mis põhjustavad hüpokaleemiat või rakusisest kaaliumisisaldust, võivad suurendada tundlikkust digoksiini suhtes; nende hulka kuuluvad: mõned diureetikumid, liitiumisoolad, kortikosteroidid ja karbenoksoloon. Samaaegne manustamine koos diureetikumidega, nagu silmusdiureetikumid või hüdroklorotiasiid, tuleb hoolikalt jälgida seerumi elektrolüütide ja neerufunktsioon.
Digoksiiniga ravitud patsiendid on suksametooniumi poolt süvendatud hüperkaleemia toime suhtes vastuvõtlikumad.
Kaltsium, eriti kiire intravenoosse manustamise korral, võib digiteeritud patsientidel esile kutsuda tõsiseid arütmiaid.
Lapatiniibi ja suukaudse digoksiini samaaegsel manustamisel suurenes digoksiini AUC. Digoksiini ja lapatiniibi samaaegsel manustamisel tuleb olla ettevaatlik.
Bupropioon ja selle kõige olulisem tsirkuleeriv metaboliit nii digoksiiniga kui ka ilma selleta stimuleeris OATP4C1 vahendatud digoksiini transporti. Uuringud on näidanud, et bupropriooni ja selle metaboliitide seondumine OATP4C1 -ga suurendab tõenäoliselt digoksiini transporti ja suurendab seega digoksiini sekretsiooni neerudes.
Digoksiini taset seerumis võib suurendada, kui manustatakse samaaegselt: amiodarooni, flekainiidi, prasosiini, propafenooni, kinidiini, spironolaktooni, makroliidantibiootikume, näiteks. erütromütsiin ja klaritromütsiin, tetratsükliinid (ja võimalik, et ka teised antibiootikumid), gentamütsiin, itrakonasool, kiniin, trimetoprim, alprasolaam, indometatsiin ja propanteliin, nefasodoon, atorvastatiin, tsüklosporiin, epoprostenool (mööduv toime), tetanopressüülretseptori antagonistid, ritonaviiri sisaldavad ravimid , dronedaroon, ranolasiin, telmisartaan, lapatiniib ja tikagreloor.
Seerumi digoksiini taset võib vähendada, kui manustatakse samaaegselt: antatsiide, mõningaid mahtu lahtistavaid aineid, kaoliinpektiini, akarboosi, neomütsiini, penitsillamiini, rifampitsiini, mõningaid tsütostaatikume, metoklopramiidi, sulfasalasiini, adrenaliini, salbutamooli, kolestüramiini, fenütoraliini ja toidulisandeid.
Hypericum perforatum preparaatide samaaegsel manustamisel võib digoksiini kontsentratsioon seerumis väheneda. See on tingitud ravimite metabolismi eest vastutavate ensüümide ja / või P-glükoproteiini indutseerimisest Hypericum perforatumil põhinevate preparaatide poolt, mida seetõttu ei tohi manustada koos digoksiiniga. Kui patsient võtab samal ajal Hypericumil põhinevaid tooteid. tuleb jälgida digoksiini taset plasmas ja lõpetada ravi Hypericum perforatum toodetega. Pärast Hypericum perforatum -ravi katkestamist võib digoksiini sisaldus plasmas suureneda. Digoksiini annust tuleb võib -olla kohandada.
Kaltsiumikanali blokeerivad ained võivad seerumi digoksiini taset tõsta või mitte muuta. Verapamiil, felodipiin ja tiapamiil suurendavad seerumi digoksiini taset. Nifedipiin ja diltiaseem võivad mõjutada või mitte mõjutada seerumi digoksiini taset, samas kui isradipiin ei põhjusta mingeid muutusi. Kaltsiumikanali blokaatoritel endil on teadaolevalt depressiivne toime sinoatriaalse ja atrioventrikulaarse sõlme juhtimisele, eriti diltiaseem ja verapamiil.
Sümpatomimeetilistel ravimitel on positiivne kronotroopne toime, mis võib soodustada südame rütmihäireid. Need võivad põhjustada ka hüpokaleemiat, mis võib põhjustada või süvendada südame rütmihäireid. Digoksiini ja sümpatomimeetikumide samaaegne kasutamine võib suurendada südame rütmihäirete riski.
Ravimid, mis muudavad aferentsete ja eferentsete arterioolide veresoonte tooni, võivad kahjustada glomerulaarfiltratsiooni.
Angiotensiini konverteeriva ensüümi inhibiitorid (AKEI-d), angiotensiini retseptori antagonistid (ARB-d), mittesteroidsed põletikuvastased ravimid (MSPVA-d) ja tsüklooksügenaas-2 (COX-2) inhibiitorid ei muutnud oluliselt digoksiini farmakokineetikat ega muutnud pidevalt farmakokineetikat Kuid need ravimid võivad mõnedel patsientidel neerufunktsiooni muuta, põhjustades digoksiini taseme sekundaarset tõusu. Milrinoon ei muuda samal ajal seerumi taset. digoksiini püsiseisund.
Patsientidel, kes saavad diureetikume ja AKE inhibiitoreid või ainult diureetikume, põhjustas digoksiini kasutamise lõpetamine kliinilist halvenemist.
Digoksiin on P-glükoproteiini substraat. Seetõttu võivad P-glükoproteiini inhibiitorid suurendada digoksiini kontsentratsiooni veres, suurendades selle imendumist ja / või vähendades selle neerukliirensit (vt lõik 5.2, Farmakokineetilised omadused). P-glükoproteiini indutseerimine võib põhjustada digoksiini kontsentratsiooni langus veres.
Alkoholisisaldus LANOXIN siirupis võib muuta või tugevdada teiste ravimite toimet.
04.6 Rasedus ja imetamine
Viljakus
Digoksiini toime kohta inimese fertiilsusele puuduvad andmed. Digoksiini teratogeense toime kohta andmed puuduvad.
Rasedus
Digoksiini kasutamine raseduse ajal ei ole vastunäidustatud; kuigi selle annus on rasedatel vähem etteaimatav kui mitterasedatel, võib mõnel juhul osutuda vajalikuks annuse suurendamine raseduse ajal. Vt siiski lõik 4.3 Vastunäidustused siirupi kohta formuleerimine.
Nagu kõigi ravimite puhul, tuleks raseduse ajal kasutada ainult siis, kui oodatav terapeutiline kasu emale kaalub üles võimaliku ohu lootele.
Hoolimata märkimisväärsest kokkupuutest digitalisega enne sündi, ei täheldatud lootel ega vastsündinutel olulisi kõrvaltoimeid, kui ema seerumi digoksiini kontsentratsioon püsis normaalses vahemikus.
Kuigi on oletatud, et digoksiini otsene mõju müomeetriumile võib põhjustada suhteliselt enneaegsete ja väikese sünnikaaluga imikute sündi, ei saa välistada südamehaiguste rolli.
Digoksiini manustamist emadele on edukalt kasutatud loote tahhükardia ja kongestiivse südamepuudulikkuse raviks.
Digitaalse mürgistusega emadel on teatatud lootet mõjutavatest kõrvaltoimetest.
Toitmisaeg
Kuigi digoksiin eritub rinnapiima, on ravimi kogused tühised ja imetamine ei ole vastunäidustatud.
Vastsündinud ja enneaegsed lapsed
Vastsündinutel ja enneaegsetel imikutel tuleb annused määrata, võttes arvesse võimalikku madalamat tolerantsust digitaalise suhtes, arvestades maksa ja neerude võimalikku funktsionaalset ebaküpsust.
04.7 Mõju autojuhtimise ja masinate käsitsemise võimele
Kuna digoksiini saavatel patsientidel on teatatud nägemishäirete ja kesknärvisüsteemi häirete juhtudest, peavad patsiendid olema ettevaatlikud enne sõidukite juhtimist, masinate käsitsemist või ohtlike tegevustega tegelemist.
Etüülalkoholi tõttu võib LANOXIN siirup vähendada autojuhtimise ja masinatega töötamise võimet.
04.8 Kõrvaltoimed
Ohutusprofiili kokkuvõte
Üldiselt on digoksiini kõrvaltoimed annusest sõltuvad ja tekivad terapeutilise toime saavutamiseks vajalikest suuremates annustes. Seetõttu on kõrvaltoimed harvemad, kui digoksiini kasutatakse soovitatud annuse või terapeutilise seerumikontsentratsiooni piires ning kui erilist tähelepanu pööratakse samaaegsele ravile teiste ravimitega ja patsiendi seisundile.
Kõrvaltoimete loetelu / tabel
Kõrvaltoimed on loetletud allpool organsüsteemi klasside ja esinemissageduse järgi. Esinemissagedused on määratletud järgmiselt: väga sage (≥ 1/10), sage (≥ 1/100 ja
Vere ja lümfisüsteemi häired
Väga harv: trombotsütopeenia
Ainevahetus- ja toitumishäired
Väga harv: anoreksia
Psühhiaatrilised häired
Aeg -ajalt: depressioon
Väga harv: psühhoos, apaatia, segasus
Kesknärvisüsteemi häired
Sage: kesknärvisüsteemi häired, pearinglus
Väga harv: peavalu
Silma häired
Sage: nägemishäired (hägune või kollane nägemine)
Südame patoloogiad
Sage: arütmia, juhtivuse häired, bigeminy, trigeminy, PR pikenemine, siinusbradükardia
Väga harv: supraventrikulaarne tahhüarütmia, kodade tahhükardia (koos blokaadiga või ilma), ristmikuline (sõlme) tahhükardia, ventrikulaarne arütmia, enneaegne vatsakeste kontraktsioon, ST segmendi tõus
Seedetrakti häired
Sage: iiveldus, oksendamine, kõhulahtisus
Väga harv: sooleisheemia, soole nekroos
Naha ja nahaaluskoe kahjustused
Sage: urtikaaria või sarlakitaoline lööve, millega võib kaasneda märgatav eosinofiilia
Reproduktiivse süsteemi ja rinnanäärme haigused
Väga harv: pikaajalisel manustamisel võib tekkida günekomastia
Üldised häired ja manustamiskoha reaktsioonid
Väga harv: väsimus, halb enesetunne, nõrkus
Arvatavatest kõrvaltoimetest teatamine
Pärast ravimi müügiloa väljastamist tekkinud arvatavatest kõrvaltoimetest teatamine on oluline, kuna see võimaldab pidevalt jälgida ravimi kasu ja riski suhet. Tervishoiutöötajatel palutakse teavitada kõigist võimalikest kõrvaltoimetest riikliku teavitussüsteemi kaudu. "Aadress https: //www.aifa.gov.it/content/segnalazioni-reazioni-avverse
04.9 Üleannustamine
Sümptomid ja tunnused
Sümptomid ja toksilisuse nähud on üldiselt sarnased nendega, mis on kirjeldatud lõigus 4.8 "Kõrvaltoimed", kuid võivad esineda sagedamini ja olla raskemad.
Digoksiini toksilisuse nähud ja sümptomid muutuvad sagedasemaks, kui tase on üle 2,0 nanogrammi / ml (2,56 nanomooli / l), kuigi inimeste vahel on märkimisväärne varieeruvus. Siiski, otsustades, kas patsiendi sümptomid on põhjustatud digoksiinist, on olulised tegurid, mida tuleb arvesse võtta, kliiniline pilt, seerumi elektrolüütide tase ja kilpnäärme funktsioon (vt 4.2 Annustamine ja manustamisviis). Hemodialüüsi saavatel patsientidel on digoksiini kasutamine seotud suremuse suurenemisega; patsiendid, kelle kaaliumisisaldus enne dialüüsi on madal, on suurim risk.
Täiskasvanud
Kliiniline kogemus näitab, et 10–15 mg digoksiini üleannustamine südamehaigusteta täiskasvanutel näib olevat annus, mis põhjustab surma pooltel patsientidel. Kui südamehaigusteta täiskasvanu neelab digoksiini annuse üle 25 mg, põhjustab see surm või progresseeruv toksilisus, mis allub ainult ravile digoksiinispetsiifiliste antikehafragmentidega (Fab).
Südame ilmingud
Südame manifestatsioonid on nii ägeda kui ka kroonilise toksilisuse kõige sagedasemad ja tõsisemad tunnused. Südamehäirete tipp saabub tavaliselt 3 ... 6 tundi pärast üleannustamist ja võib püsida järgneva 24 tunni jooksul. Digoksiini toksilisus võib põhjustada peaaegu igat tüüpi arütmiat. Mõnedel patsientidel on sagedased rütmihäired. Nende hulka kuuluvad paroksüsmaalne kodade tahhükardia koos varieeruva atrioventrikulaarse (AV) blokaadiga, kiirenenud ristmikurütm, aeglane kodade virvendus (piiratud ventrikulaarse rütmi variatsiooniga) ja kahesuunaline ventrikulaarne tahhükardia.
Enneaegsed vatsakeste kokkutõmbed (PVC) on sageli kõige varasemad ja sagedasemad arütmiad. Sage on ka bigeminy või trigeminy. Siinusbradükardia ja muud bradüarütmiad on väga levinud.
Esimese, teise ja kolmanda astme südameblokaadid ja AV dissotsiatsioon on samuti tavalised. Varajane toksilisus võib avalduda ainult PR -intervalli pikenemisega.
Ventrikulaarne tahhükardia võib olla ka toksilisuse ilming.
Digoksiini toksilisusest tingitud südame seiskumine asüstooli või vatsakeste virvenduse tõttu on tavaliselt surmav.
Äge massiivne digoksiini üleannustamine võib naatrium -kaalium (Na + -K +) pumba pärssimise tõttu põhjustada kerget kuni märgatavat hüperkaleemiat. Hüpokaleemia võib soodustada toksilisust (vt 4.4 Hoiatused ja ettevaatusabinõud kasutamisel).
Mittekardiaalsed ilmingud
Seedetrakti sümptomid on väga levinud nii ägeda kui ka kroonilise toksilisuse korral. Enamikus kirjandusaruannetes ilmnevad sümptomid umbes pooltel patsientidel enne südame avaldumist. On teatatud anoreksiast, iiveldusest ja oksendamisest, esinemissagedusega kuni 80%. Need sümptomid ilmnevad tavaliselt üleannustamise alguses.
Neuroloogilised ja visuaalsed ilmingud esinevad nii ägeda kui ka kroonilise toksilisuse korral. Peapööritus, mitmesugused kesknärvisüsteemi häired, väsimus ja halb enesetunne on väga levinud. Kõige sagedasem nägemishäire on värvide nägemise kõrvalekalle (kollakasrohelise ülekaal). Need neuroloogilised ja visuaalsed sümptomid võivad püsida ka pärast teiste toksilisuse nähtude kadumist.
Kroonilise toksilisuse korral võivad domineerida mittespetsiifilised ekstrakardiaalsed sümptomid, nagu halb enesetunne ja nõrkus.
Lapsed
Südamehaigusteta lastel vanuses 1 kuni 3 aastat on kliinilised kogemused näidanud, et 6 ... 10 mg digoksiini üleannustamine moodustab pooltele patsientidest surmava annuse.
Kui 1–3 -aastane südamehaigusteta laps neelas rohkem kui 10 mg digoksiini, oli Fab antikehade fragmentide kasutamata jätmise korral alati surmav tulemus.
Enamik toksilisuse ilminguid lastel ilmneb digoksiini laadimisfaasi ajal või vahetult pärast seda.
Südame ilmingud
Lastel võivad esineda samad arütmiad või rütmihäirete kombinatsioonid, mis esinevad täiskasvanutel.Siintahhükardiat, supraventrikulaarset tahhükardiat ja kiiret kodade virvendust on lastel täheldatud harvem.
Lastel on tõenäolisem AV juhtivuse häire või siinusbradükardia.
Ventrikulaarne ektopia on harvem, kuid massilise üleannustamise korral on teatatud ventrikulaarsest ektoopiast, ventrikulaarsest tahhükardiast ja ventrikulaarsest fibrillatsioonist.
Vastsündinutel on siinusbradükardia või siinuse seiskumine ja / või pikenenud P / R intervallid sagedased mürgisuse tunnused. Siinusbradükardia on väikelastel ja lastel tavaline. Vanematel lastel on AV -blokaadid kõige sagedasemad juhtivushäired.
Digoksiini võtvatel lastel esinevat arütmiat või ebanormaalset südamejuhtivust tuleb pidada digoksiinist põhjustatudks, kuni edasine hindamine näitab teisiti.
Mittekardiaalsed ilmingud
Sarnased täiskasvanutel sarnased ekstrakardiaalsed ilmingud on seedetrakt, kesknärvisüsteem ja nägemine. Iiveldus ja oksendamine ei ole imikutel ja noorematel lastel siiski tavaline.
Lisaks soovitatud annuste kasutamisel täheldatud kõrvalnähtudele on teatatud üleannustamisest, kehakaalu langusest vanematel patsiendirühmadel, vastsündinute ebapiisavast kasvust, kõhuvalu mesenteriaalse arteri isheemiast, unisusest ja käitumishäiretest, sealhulgas psühhootilistest ilmingutest.
Ravi
Kui tarbimine oli hiljutine, näiteks juhusliku või tahtliku mürgistuse korral, võib imendumiseks saadaolevat koormust maoloputuse abil vähendada. Maoloputus suurendab vagaalse tooni ja võib arütmiaid esile kutsuda või süvendada. Maoloputuse korral kaaluge eeltöötlust atropiiniga. Ravi antiditaalsete antikehafragmentidega muudab maoloputuse tavaliselt tarbetuks. Harvadel juhtudel, kui on näidustatud maoloputus, peaksid seda tegema ainult kogenud inimesed, kellel on asjakohane väljaõpe.
Patsiente, kes on neelanud suuri annuseid digitaali, tuleb ravida suure annusega aktiivsöega, et vältida imendumist ja fikseerida digoksiin soolestikus enteroenteriaalse ringluse ajal.
Kui esineb hüpokaleemia, tuleb seda korrigeerida kaaliumipreparaatidega, kas suu kaudu või intravenoosselt, sõltuvalt olukorra kiireloomulisusest. Juhtudel, kui on neelatud suur kogus digoksiini, võib tekkida kaaliumi vabanemise tõttu hüperkaleemia. skeletilihastest.
Enne kaaliumi manustamist tuleb digoksiini üleannustamise korral teada seerumi kaaliumisisaldust.
Bradüarütmia võib reageerida atropiinile, kuid võib olla vajalik ajutine südame rütmi reguleerimine Ventrikulaarsed arütmiad võivad reageerida lidokaiinile või fenütoiinile.
Dialüüs ei ole eriti tõhus digoksiini eemaldamiseks organismist potentsiaalselt eluohtlikes toksilistes tingimustes.
Digoksiinispetsiifilised antikehafragmendid Fab moodustavad digoksiinist põhjustatud toksilisuse spetsiifilise ravi ja on väga tõhusad.
Raske digoksiini, digitoksiini ja sellega seotud glükosiidimürgistusega seotud tüsistuste kiire lahendamine määratakse lamba päritolu digoksiinispetsiifiliste antikehade (Fab) fragmentide intravenoosse manustamisega. Üksikasjade saamiseks lugege antikehafragmentidega kaasas olevat kirjandust.
05.0 FARMAKOLOOGILISED OMADUSED
05.1 Farmakodünaamilised omadused
Farmakoterapeutiline rühm: südameteraapia - digitaalise glükosiidid. ATC -kood: C01AA05.
Toimemehhanism
Digoksiin suurendab otsese toimega müokardi kontraktiilsust. Mõju on proportsionaalne annusega terapeutilise vahemiku madalamates väärtustes ja teatud mõju avaldub üsna väikeste annuste korral. See juhtub ka normaalse müokardi korral, kuigi sellel puudub täielikult füsioloogiline kasu.
Digoksiini peamine toime on spetsiifiliselt adenosiintrifosfataasi ja seega ka naatrium -kaaliumivahetuse (Na + -K +) inhibeerimine, muutuv ioonide jaotus membraanis määrab selle tagajärjel suurenenud kaltsiumiioonide sissevoolu ja seega ka kaltsiumi erutus-kokkutõmbumise hetkeni.
Seetõttu võib digoksiini tugevus märkimisväärselt suureneda, kui rakuvälise kaaliumi kontsentratsioon on madal, millel on hüperkaleemia korral vastupidine toime.
Digoksiinil on sama põhiline toime, mis pärsib Na + -K + vahetust autonoomse närvisüsteemi rakkudes, stimuleerides neid kaudselt mõjutama südame aktiivsust. Vaginaalsete efferentimpulsside suurenemine põhjustab sümpaatilise tooni vähenemist ja juhtivuse vähenemist. impulsi kiirus läbi kodade ja atrioventrikulaarsõlme. Seega on digoksiini kõige olulisem kasulik toime vatsakeste rütmi vähenemine.
Farmakodünaamilised toimed
Südame kontraktiilsuse muutused tulenevad kaudselt ka muutustest venoosses vastavuses, muutuste tõttu autonoomse närvisüsteemi aktiivsuses ja otsese venoosse stimulatsiooni kaudu. Otsese ja kaudse toime vastastikmõjud määravad kogu vereringereaktsiooni, mis ei ole kõigil teatud supraventrikulaarsete arütmiate olemasolu, neuroloogiliselt vahendatud AV juhtivuse aeglustumine on kriitiline. Südamepuudulikkusega patsientidel esineva neurohormonaalse aktiveerimise määr on seotud kliinilise halvenemise ja suurenenud surmaohuga. Digoksiin vähendab mõlema sümpaatilise närvisüsteemi aktiveerumist. ja reniin-angiotensiini süsteem, sõltumata selle inotroopsest toimest ja võib seetõttu soodsalt mõjutada ellujäämist.
Jääb ebaselgeks, kas see efekt saavutatakse sümpaatilise närvisüsteemi otsese pärssimise mehhanismi või barorefleksi resensibiliseerimise kaudu.
05.2 Farmakokineetilised omadused
Imendumine
Küllastusannuse intravenoosne manustamine annab märgatava farmakoloogilise toime 5-30 minuti jooksul ja saavutab maksimumi 1-5 tunni pärast. Pärast suukaudset manustamist imendub digoksiin maos ja peensooles. Kui digoksiini võetakse pärast sööki, aeglustub imendumine, kuid imendunud digoksiini kogus ei muutu üldiselt. Pärast suukaudset annust imendunud kogust võib vähendada.
Suukaudsel manustamisel ilmneb toime 0,5–2 tunniga ja saavutab maksimumi 2–6 tunni pärast. Suukaudselt manustatud digoksiini biosaadavus on tablettide puhul ligikaudu 63% ja suukaudse lahuse puhul 75%.
Levitamine
Digoksiini esialgne jaotumine keskosast perifeersesse sektsiooni kestab tavaliselt 6-8 tundi. Järgneb digoksiini kontsentratsiooni vähenemine seerumis järk -järgult, mis sõltub digoksiini eritumisest organismist. Jaotusruumala on suur (tervetel vabatahtlikel Vdss = 510 liitrit), mis näitab, et digoksiin on ulatuslikult seotud kudedega. Digoksiini kõrgeim kontsentratsioon on südames, maksas ja neerudes; kontsentratsioon südames on 30 korda suurem kui süsteemne vereringe. Kuigi skeletilihastes on kontsentratsioon tunduvalt väiksem, ei saa seda reservi tähelepanuta jätta, kuna skeletilihased moodustavad 40% kogu kehakaalust. Plasmas leiduvast digoksiini väikesest osast on ligikaudu 25% seotud valkudega.
Biotransformatsioon
Digoksiini peamised metaboliidid on dihüdrodigoksiin ja digoksigeniin.
Elimineerimine
Peamine eliminatsioonitee on eritumine neerude kaudu muutumatul kujul.
Digoksiin on P-glükoproteiini substraat. Kuna enterotsüütide apikaalsel membraanil paiknev väljavooluvalk võib P-glükoproteiin piirata digoksiini imendumist. Tundub, et proksimaalsetes neerutuubulites sisalduv P-glükoproteiin mängib olulist rolli digoksiini elimineerimisel neerudes (Vt 4.5 Koostoimed).
Pärast intravenoosset manustamist tervetele vabatahtlikele eritub järgmise kuue päeva jooksul muutumatul kujul uriinist 60–75% digoksiini annusest. On tõestatud, et digoksiini kogu kliirens organismist on otseselt seotud neerufunktsiooniga ja seega on igapäevane eliminatsiooni protsent kreatiniini kliirensi funktsioon, mida saab hinnata stabiilse seerumi kreatiniinisisalduse põhjal.
Tervete kontrollvabatahtlike populatsioonis leiti digoksiini üld- ja neerukliirens 193 ± 25 ml / min ja 152 ± 24 ml / min.
Väikesel protsendil üksikisikutest muundatakse seedetrakti käärsoolebakterite kaudu suukaudselt manustatud digoksiin kardioaktiivseteks reduktsiooniproduktideks (digoksiini redutseerivad tooted või DRP -d). Nendel isikutel võib üle 40% annusest erituda uriiniga DRP -de kujul.
Kahe peamise metaboliidi, dihüdrodigoksiini ja aigoksigeniini, renaalne kliirens oli vastavalt 79 ± 13 ml / min ja 100 ± 26 ml / min. Kuid enamikul juhtudel on digoksiini peamine eliminatsioonitee muutumatul kujul eritumine neerude kaudu.
Digoksiini lõplik eliminatsiooni poolväärtusaeg normaalse neerufunktsiooniga patsientidel on 30… 40 tundi.
Kuna suur osa ravimist on seotud kudedega, mitte ringleb, ei eemaldata digoksiini kehast tõhusalt kardiopulmonaalse ümbersõidu ajal. Lisaks eemaldatakse kehast 5 tundi kestva hemodialüüsi käigus ainult umbes 3% digoksiini annusest .
Patsientide erirühmad
Vastsündinud, imikud ja kuni 10 -aastased lapsed
Vastsündinute perioodil väheneb digoksiini renaalne kliirens ja seetõttu tuleb kohandada annust. See on eriti ilmne enneaegsetel imikutel, kuna renaalne kliirens peegeldab neerufunktsiooni küpsemist.Digoksiini kliirens oli 3 kuu vanuselt 65,6 ± 30 ml / min / 1,73 m2, võrreldes ainult 32 ± 7 ml / min / 1,73 m2 elunädalaga.
Väljaspool sünnitusjärgset perioodi vajavad lapsed kehakaalu ja kehapinna alusel üldiselt proportsionaalselt suuremaid annuseid kui täiskasvanud.
Neerupuudulikkus
Neerufunktsiooni kahjustusega patsientidel on digoksiini lõplik poolväärtusaeg pikenenud ja anuuriaga patsientidel võib see olla umbes 100 tundi.
05.3 Prekliinilised ohutusandmed
Mutagenees.
Ainsad kättesaadavad andmed pärinevad in vitro uuringutest (Amesi test ja lümfoom hiirtel), milles dioksiinil ei ole genotoksilist potentsiaali.
Cangerogenesis
Digoksiini kantserogeensuse kohta andmed puuduvad.
06.0 FARMATSEUTILINE TEAVE
06.1 Abiained
LANOXIN 0,0625 mg tabletid:
laktoos, maisitärklis, riisitärklis, hüdrolüüsitud maisitärklis, indigokarmiin (E132), povidoon, magneesiumstearaat
LANOXIN 0,125 mg tabletid, LANOXIN 0,250 mg tabletid:
laktoos, maisitärklis, riisitärklis, hüdrolüüsitud maisitärklis, magneesiumstearaat
LANOXIN 0,5 mg / 2 ml süstelahus:
etüülalkohol, propüleenglükool, sidrunhape, kahealuseline naatriumfosfaat, süstevesi
LANOXIN 0,05 mg / ml siirup:
kahealuseline naatriumfosfaat, sidrunhape, metüülparahüdroksübensoaat, hüdrogeenitud glükoosisiirup, kinoliinkollane (E 104), lubja maitse, etüülalkohol, propüleenglükool, puhastatud vesi
06.2 Sobimatus
Andmed puuduvad.
06.3 Kehtivusaeg
Tabletid ja süstelahus: 3 aastat
Siirup: 18 kuud.
06.4 Säilitamise eritingimused
Tabletid: hoida originaalpakendis niiskuse eest kaitstult ja temperatuuril mitte üle 30 ° C.
Siirup: hoida välispakendis, valguse eest kaitstult ja temperatuuril mitte üle 25 ° C.
Süstelahus: Hoida välispakendis, valguse eest kaitstult.
06.5 Vahetu pakendi olemus ja pakendi sisu
LANOXIN 0,0625 mg tabletid: 30 tabletti blisterpakendis 0,0625 mg
LANOXIN 0,125 mg tabletid: 30 tabletti blisterpakendis 0,125 mg
LANOXIN 0,250 mg tabletid: 30 tabletti blisterpakendis 0,250 mg
LANOXIN 0,5 mg / 2 ml süstelahus: karp 6 ampulliga 2 ml
LANOXIN 0,05 mg / ml siirup
60 ml pudel lastekindla korgiga ja kinnitatud gradueeritud dosaatoriga
06.6 Kasutamis- ja käsitsemisjuhised
LANOXINi siirupiga (0,05 mg / 1 ml) on kaasas gradueeritud dosaator, mida tuleb kasutada kõigi annuste mõõtmiseks.
Lahjendamine
LANOXINi siirupit ei tohi lahjendada.
LANOXIN süstelahuse lahjendamine :
LANOXIN süstelahust võib manustada lahjendamata või lahjendatud lahustiga, mis on võrdne või suurem kui 4 korda LANOXINi maht. Kui lahusti mahtu kasutatakse vähem kui 4 korda LANOXINi mahust, võib see põhjustada digoksiini sadestumist.
LANOXIN süstelahus, 250 mcg / ml, lahjendatuna vahekorras 1: 250 (nt 2 ml viaal, mis sisaldab 500 ml infusioonilahusele lisatud 500 mcg), sobib järgmiste infusioonilahustega ja on stabiilne kuni 48 tundi temperatuuril toatemperatuur (20-25 ° C):
• 0,9% (massi / mahu) naatriumkloriidi lahus intravenoosseks infusiooniks, BP;
• lahus naatriumkloriidi (0,18% mass / maht) ja glükoosi (4% mass / maht) intravenoosseks infusiooniks, B.P.;
• 5% kaal / maht glükoosilahus intravenoosseks infusiooniks, B.P.
Lahjendamine peab toimuma aseptilistes tingimustes või vahetult enne kasutamist. Kasutamata lahus tuleb ära visata.
07.0 MÜÜGILOA HOIDJA
Aspen Pharma Trading Limited
3016 Lake Drive,
Citywest Business Campus, Dublin 24, Iirimaa
08.0 MÜÜGILOA NUMBER
LANOXIN 0,0625 mg tabletid: A.I.C. 015724065
LANOXIN 0,125 mg tabletid: A.I.C. 015724038
LANOXIN 0,250 mg tabletid: A.I.C. 015724026
LANOXIN 0,5 mg / 2 ml süstelahus: A.I.C. 015724053
LANOXIN 0,05 mg / ml siirup: A.I.C. 015724077
09.0 MÜÜGILOA VÕI UUENDAMISE KUUPÄEV
LANOXIN 0,0625 mg tabletid: aprill 1986 / mai 2010
LANOXIN 0,125 mg tabletid: juuni 1981 / mai 2010
LANOXIN 0,250 mg tabletid: november 1975 / mai 2010
LANOXIN 0,5 mg / 2 ml süstelahus: oktoober 1959 / mai 2010
LANOXIN 0,05 mg / ml siirup: september 2003 / mai 2010





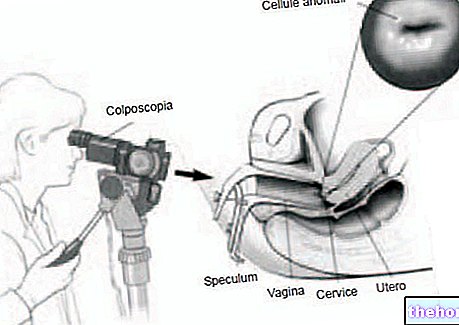




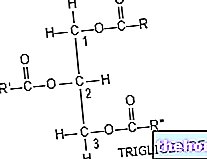
-cos-cause-e-rimedi.jpg)