Toimeained: etinüülöstradiool, drospirenoon
LERNA 0,02 mg / 3 mg õhukese polümeerikattega tabletid
Miks Lerna kasutatakse? Milleks see mõeldud on?
- LERNA on rasestumisvastane pill ja seda kasutatakse raseduse vältimiseks.
- Iga 24 roosa tableti sisaldab väikest kogust kahte erinevat naissuguhormooni, nimelt drospirenooni ja etinüülöstradiooli.
- 4 valget tabletti ei sisalda toimeaineid ja neid nimetatakse ka platseebotablettideks.
- Rasestumisvastaseid tablette, mis sisaldavad kahte hormooni, nimetatakse kombineeritud pillideks.
Vastunäidustused Lernat ei tohi kasutada
Üldised märkused
Enne LERNA kasutamist peate lugema teavet verehüüvete kohta lõigus 2. Eriti oluline on lugeda verehüübe sümptomeid - vt lõik 2 "Verehüübed".
Enne LERNA võtmise alustamist küsib arst mõningaid küsimusi teie ja teie lähisugulaste tervisliku ajaloo kohta. Arst mõõdab teie vererõhku ja võib sõltuvalt teie isiklikust olukorrast teha ka muid analüüse. Selles infolehes on kirjeldatud mitmeid olukordi, kus ravi LERNA -ga tuleb katkestada või kui LERNA ohutus võib väheneda. Sellistes olukordades ei tohi olla seksuaalvahekorras ega võtta täiendavaid mittehormonaalseid rasestumisvastaseid meetmeid, näiteks kasutades kondoomi või muud barjäärimeetodit. Te ei kasuta rütmi ega temperatuuri meetodit. Need meetodid võivad olla ebausaldusväärsed, kuna LERNA muudab kehatemperatuuri ja emakakaela lima igakuiseid muutusi.
LERNA, nagu ka kõik teised hormonaalsed rasestumisvastased vahendid, ei paku kaitset HIV -nakkuse (AIDS) ega teiste sugulisel teel levivate haiguste eest.
Ärge kasutage LERNAd
Ärge kasutage Lerna't, kui teil on mõni allpool loetletud seisunditest. Kui teil on mõni allpool loetletud seisunditest, võtke ühendust oma arstiga. Arst arutab teiega teisi rasestumisvastaseid meetodeid, mis võivad teile paremini sobida.
- Kui teil on (või on kunagi olnud) verehüüve jala veresoones (süvaveenitromboos, DVT), kopsus (kopsuemboolia, PE) või teistes elundites;
- kui teate, et teil on häire, mis mõjutab vere hüübimist, näiteks C-valgu puudus, S-valgu puudulikkus, antitrombiin-III puudus, V-faktori Leideni või fosfolipiidivastased antikehad;
- kui teile tehakse "operatsioon või kavatsete pikali heita (vt lõik 2" Verehüübed ");
- kui teil on kunagi olnud südameatakk või insult;
- kui teil on (või on kunagi olnud) stenokardia (seisund, mis põhjustab tugevat valu rinnus ja võib olla südameataki esimene märk) või mööduv isheemiline atakk (ajutine insuldi sümptom);
- kui teil on mõni järgmistest haigustest, mis võivad suurendada verehüüvete tekke riski arterites:
- raske diabeet koos veresoonte kahjustusega,
- väga kõrge vererõhk või väga kõrge rasvasisaldus (kolesterool või triglütseriidid) veres,
- haigus, mida nimetatakse hüperhomotsüsteineemiaks;
- kui teil on (või on kunagi olnud) teatud tüüpi migreen, mida nimetatakse "auraga migreeniks";
- kui teil on (või on varem olnud) maksahaigus ja teie maksafunktsioon ei ole veel normaliseerunud;
- kui teie neerud ei tööta hästi (neerupuudulikkus);
- kui teil on (või on kunagi olnud) maksavähk;
- kui teil on (või on varem olnud) või kui teil kahtlustatakse rinnavähki või suguelundite vähki;
- kui esineb teadmata päritoluga tupeverejooks;
- kui te olete allergiline etinüülöstradiooli või drospirenooni või selle ravimi mis tahes koostisosade suhtes. Seda võib tunda sügeluse, lööbe või turse järgi.
Ettevaatusabinõud kasutamisel Mida on vaja teada enne Lerna võtmist
Millal peaksite arsti juurde minema?
Pöörduge kiiresti arsti poole
- kui märkate verehüübe võimalikke märke, mis võivad viidata sellele, et teil on verehüüve jalas (süvaveenitromboos), verehüüve kopsus (kopsuemboolia), südameatakk või insult (vt allpool olevat lõiku) "Verehüübed").
Nende tõsiste kõrvaltoimete sümptomite kirjelduse leiate jaotisest „Kuidas ära tunda tromb”
Mõnes olukorras peate olema LERNA või mõne muu kombineeritud hormonaalse rasestumisvastase vahendi võtmise ajal eriti ettevaatlik ning võib osutuda vajalikuks regulaarne arstlik läbivaatus.
Rääkige oma arstile, kui LERNA kasutamise ajal ilmneb või süveneb mõni järgmistest seisunditest
Enne LERNA võtmist pidage nõu oma arsti või apteekriga:
- Kui lähisugulane põeb (või on põdenud) rinnavähki;
- kui teil on vähk;
- kui teil on mõni maksa kahjustav haigus (nt sapijuha obstruktsioon, mis võib põhjustada ikterust ja selliseid sümptomeid nagu sügelus ja kipitus) või sapipõie haigus (nt sapikivid);
- kui teil on muid neeruprobleeme (mida pole kirjeldatud lõigus "Ärge võtke LERNA't") ja te võtate ravimeid, mis suurendavad teie vere kaaliumisisaldust. Arst võib kontrollida teie vere kaaliumisisaldust;
- kui teil on diabeet;
- kui teil on depressioon;
- kui teil on Crohni tõbi või haavandiline koliit (krooniline põletikuline soolehaigus);
- kui teil on süsteemne erütematoosne luupus (SLE, haigus, mis mõjutab loomulikku kaitsesüsteemi);
- kui teil on hemolüütiline ureemiline sündroom (HUS, neerupuudulikkust põhjustav vere hüübimishäire);
- kui teil on sirprakuline aneemia (punaste vereliblede pärilik haigus);
- kui teil on kõrge rasvasisaldus veres (hüpertriglütserideemia) või teil on selle seisundi positiivne perekonnaanamnees. "Hüpertriglütserideemiat on seostatud suurenenud riskiga pankreatiidi (kõhunäärmepõletik) tekkeks;
- kui teile tehakse "operatsioon või kavatsete pikali heita (vt lõik 2" Verehüübed ");
- kui olete just sünnitanud, on teie verehüüvete tekke oht suurem. Küsige oma arstilt, kui kaua pärast lapse saamist võite alustada LERNA võtmist;
- kui teil on nahaaluste veenide põletik (pindmine tromboflebiit);
- kui teil on veenilaiendid;
- kui teil on epilepsia (vt ka "Muud ravimid ja Lerna");
- kui teil on haigus, mis ilmus esmakordselt raseduse ajal või suguhormoonide eelneva kasutamise ajal, näiteks kuulmislangus, verehaigus, mida nimetatakse porfüüriaks, nahalööve koos villidega, mis tekkisid raseduse ajal (rasedusherpes), närvihaigus, mida iseloomustavad äkilised kehaliigutused (Sydenhami korea);
- kui teil on ravi ajal kõrge vererõhk, mis ei allu ravile ravimitega;
- kui teil on või on olnud pruunid pigmendilaigud (kloasmid), nn raseduslaigud, eriti näol. Kui see kehtib teie kohta, vältige selle ravimi võtmise ajal otsest päikesevalgust või ultraviolettkiirgust;
- kui teil on pärilik angioödeem, võivad östrogeeni sisaldavad tooted sümptomeid esile kutsuda või süvendada. Kui teil tekivad angioödeemi sümptomid, nagu näo, keele ja / või neelu turse ja / või neelamisraskused või nõgestõbi koos hingamisraskustega, võtke kohe ühendust oma arstiga.
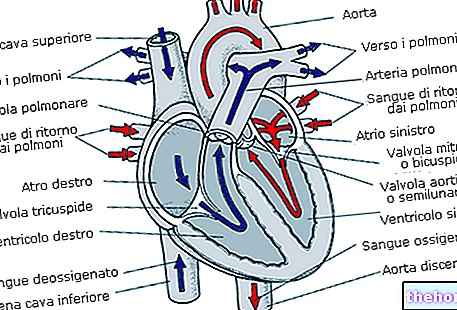
VERETIHID
Kombineeritud hormonaalsete rasestumisvastaste vahendite (nt LERNA) kasutamine suurendab teie verehüüvete tekke riski võrreldes selle kasutamata jätmisega. Harvadel juhtudel võib tromb hüübida veresooni ja põhjustada tõsiseid probleeme.
Verehüübed võivad areneda
- veenides (nimetatakse "veenitromboosiks", "venoosseks trombembooliaks" või VTE -ks)
- arterites (nimetatakse arteriaalseks tromboosiks, arteriaalseks trombembooliaks või ATE -ks).
Verehüübedest taastumine ei ole alati täielik. Harva võivad tekkida pikaajalised tõsised mõjud või väga harva võivad need lõppeda surmaga.
Oluline on meeles pidada, et LERNA -ga seotud kahjuliku verehüübe üldine risk on väike.
KUIDAS VERETIHET TUNNISTADA
Pöörduge kohe arsti poole, kui märkate mõnda järgmistest sümptomitest.
- ühe jala turse või mööda jala või jala veeni, eriti kui sellega kaasneb:
- valu või hellus jalas, mida võib tunda ainult seistes või kõndides;
- suurenenud kuumustunne kahjustatud jalas;
- jala naha värvuse muutus, näiteks kahvatu, punane või sinine.
- äkiline ja seletamatu õhupuudus või kiire hingamine;
- äkiline köha ilma selge põhjuseta, mis võib põhjustada vere eraldumist;
- terav valu rinnus, mis võib sügava hingamise korral suureneda;
- tugev peapööritus või pearinglus;
- kiire või ebaregulaarne südametegevus;
- tugev valu maos.
- kohene nägemise kaotus või
- nägemise hägune hägustumine, mis võib areneda nägemise kadumiseni.
- valu rinnus, ebamugavustunne, survetunne või raskustunne;
- pigistamise või täiskõhutunne rinnus, käes või rinnaku all;
- täiskõhutunne, seedehäired või lämbumine;
- ebamugavustunne ülakehas, mis kiirgub selga, lõualuusse, kurku, kätesse ja kõhtu;
- higistamine, iiveldus, oksendamine või pearinglus;
- äärmine nõrkus, ärevus või õhupuudus;
- kiire või ebaregulaarne südametegevus.
- näo, käe või jala äkiline tuimus või nõrkus, eriti ühel kehapoolel;
- äkiline segadus, rääkimis- või arusaamisraskused;
- äkiline nägemisraskus ühes või mõlemas silmas;
- äkilised kõndimisraskused, pearinglus, tasakaalu või koordinatsiooni kaotus;
- äkiline, raske või pikaajaline migreen ilma teadmata põhjuseta;
- teadvusekaotus või minestamine koos krampidega või ilma.
- ühe jäseme turse ja helesinine värvimuutus;
- tugev kõhuvalu (äge kõht).
VERETIHVID VEINIS
Mis võib juhtuda, kui veeni tekib tromb?
- Kombineeritud hormonaalsete rasestumisvastaste vahendite kasutamist on seostatud suurenenud riskiga verehüüvete tekkeks veenides (veenitromboos). Kuid need kõrvaltoimed on haruldased. Enamikul juhtudel ilmnevad need kombineeritud hormonaalsete rasestumisvastaste vahendite kasutamise esimesel aastal.
- Kui jala või jala veeni tekib verehüüve, võib see põhjustada süvaveenitromboosi (DVT).
- Kui verehüüve liigub jalast ja jääb kopsu, võib see põhjustada "kopsuemboolia".
- Väga harva võib tromb tekkida teises elundis, näiteks silmas (võrkkesta veenide tromboos).
Millal on verehüübe tekkimise oht veenis kõrgeim?
Veenis tekkiva verehüübe tekkimise oht on kõrgeim kombineeritud hormonaalse rasestumisvastase vahendi esmakordsel kasutamisel. Risk võib olla veelgi suurem, kui alustate uuesti kombineeritud hormonaalsete rasestumisvastaste vahendite (sama või teine ravim) võtmist pärast 4 -nädalast või pikemat pausi.
Pärast esimest aastat risk väheneb, kuid on alati veidi suurem kui siis, kui te ei kasutaks kombineeritud hormonaalset rasestumisvastast vahendit.
Kui te lõpetate LERNA võtmise, normaliseerub teie verehüübe tekkimise risk mõne nädala jooksul.
Milline on verehüübe tekkimise oht?
Risk sõltub teie loomulikust VTE riskist ja kombineeritud hormonaalsete rasestumisvastaste vahendite tüübist.
Üldine risk trombide tekkeks jalas või kopsus (DVT või PE) LERNA kasutamisel on väike.
- 10 000 -st naisest, kes ei kasuta ühtegi kombineeritud hormonaalset rasestumisvastast vahendit ja kes ei ole rase, tekib umbes 2 -l aastas tromb.
- Umbes 5-7 naisel 10 000-st, kes kasutavad kombineeritud hormonaalset rasestumisvastast vahendit, mis sisaldab levonorgestreeli, noretisterooni või norgestimaati, tekib tromb aastas.
- 10 000 naisest, kes kasutavad drospirenooni sisaldavat kombineeritud hormonaalset rasestumisvastast vahendit, nagu LERNA, tekib umbes 9-12 naisel aasta jooksul verehüüve.
- Verehüübe tekkimise oht sõltub teie haigusloost (vt jaotist "Verehüübe tekkimise riski suurendavad tegurid").
Tegurid, mis suurendavad verehüübe tekkimise riski veenis
LERNA -ga verehüübe tekkimise oht on väike, kuid mõned tingimused põhjustavad selle suurenemist.
Selle risk on suurem:
- kui teil on tõsine ülekaal (kehamassiindeks või KMI üle 30 kg / m2);
- kui lähisugulastel on noores eas (alla 50 aasta) olnud verehüüve jalas, kopsus või muus elundis. Sellisel juhul võib teil olla pärilik vere hüübimishäire;
- kui teil on kavas operatsioon või kui peate vigastuse või haiguse tõttu pikalt pikali heitma või kui teil on jalg kipsis. Võimalik, et peate mõned nädalad enne operatsiooni või periood, mil te olete vähem liikuv.Kui peate LERNA võtmise lõpetama, küsige oma arstilt, millal saate seda uuesti alustada;
- vanemaks saades (eriti üle 35 aasta);
- kui sa sünnitasid vähem kui paar nädalat tagasi.
Verehüübe tekkimise oht suureneb, seda rohkem on teil seda tüüpi haigusi. Lennureis (kestusega> 4 tundi) võib ajutiselt suurendada verehüübe tekkeriski, eriti kui teil on mõni muu loetletud riskitegur.
Oluline on öelda oma arstile, kui mõni neist kehtib teie kohta, isegi kui te pole selles kindel. Teie arst võib otsustada, et LERNA kasutamine tuleb lõpetada.
Kui mõni ülaltoodud seisunditest muutub LERNA kasutamise ajal, näiteks kui teie lähisugulastel on teadmata põhjusel tromboos või kui te võtate palju kaalus juurde, võtke ühendust oma arstiga.
VERETIHID ARTERY
Mis võib juhtuda, kui "arterisse" tekib tromb?
Nagu verehüübed veenis, võivad arterite trombid põhjustada tõsiseid probleeme, näiteks põhjustada südameinfarkti või insuldi.
Tegurid, mis suurendavad verehüübe tekkimise riski arteris
Oluline on märkida, et LERNA kasutamisega seotud südameataki või insuldi risk on väga väike, kuid võib suureneda:
- vanusega (üle 35 aasta);
- kui suitsetate. Kui kasutate kombineeritud hormonaalseid rasestumisvastaseid vahendeid, nagu LERNA, soovitatakse suitsetamisest loobuda. Kui te ei suuda suitsetamisest loobuda ja olete üle 35 -aastane, võib arst soovitada teil kasutada teist tüüpi rasestumisvastaseid vahendeid;
- kui te olete ülekaaluline;
- kui teil on kõrge vererõhk;
- kui teie lähisugulastel on olnud noores eas (alla 50 aasta) südameatakk või insult. Sellisel juhul võib teil olla ka suur risk saada südameatakk või insult;
- kui teie või teie lähisugulase veres on kõrge rasvasisaldus (kolesterool või triglütseriidid);
- kui teil on migreen, eriti auraga migreen;
- kui teil on südameprobleeme (klapi defekt, südame rütmihäire, mida nimetatakse kodade virvenduseks);
- kui teil on diabeet.
Kui teil on rohkem kui üks neist seisunditest või kui mõni neist on eriti raske, võib verehüübe tekkimise oht olla veelgi suurem.
Kui mõni ülaltoodud seisunditest muutub LERNA kasutamise ajal, näiteks kui hakkate suitsetama, kui lähisugulastel on teadmata põhjusel tromboos või kui te võtate palju kaalus juurde, võtke ühendust oma arstiga.
LERNA ja vähk
Rinnavähki esineb veidi sagedamini kombineeritud tablette kasutavatel naistel, kuid pole teada, kas see on põhjustatud ravist. Näiteks on võimalik, et kombineeritud tablette kasutavatel naistel avastatakse rohkem kasvajaid, kuna nad läbivad sagedamini tervisekontrolli. Pärast kombineeritud hormonaalsete rasestumisvastaste vahendite kasutamise lõpetamist väheneb rinnakasvajate esinemine järk -järgult.
Harvadel juhtudel on tablette kasutavatel naistel täheldatud healoomulisi maksakasvajaid ja veelgi harvematel juhtudel pahaloomulisi maksakasvajaid. Rääkige oma arstiga, kui teil on ebatavaline tugev kõhuvalu, kõhupuhitus (mis võib olla tingitud maksa suurenemisest) või kui te oksendate verd, märkate verd väljaheites või väga tumedat väljaheidet, kuna need võivad olla maoverejooksu tunnused.
Intermenstruaalne verejooks
LERNA võtmise esimestel kuudel võib tekkida ootamatu verejooks (verejooks väljaspool platseebot). Kui veritsus kestab kauem kui paar kuud või kui see algab mõne kuu pärast, peaks arst selle põhjuse uurima.
Mida teha, kui platseebopäevade ajal menstruatsiooni ei toimu
Kui olete võtnud kõik roosad aktiivsed tabletid õigesti, teil ei ole olnud tugevat oksendamist ega kõhulahtisust ega ole tarvitanud muid ravimeid, on väga ebatõenäoline, et olete rase.
Kui teie menstruatsiooni ei ilmu kaks korda järjest, võite olla rase. Võtke kohe ühendust oma arstiga. Alustage järgmist riba alles siis, kui olete kindel, et te ei ole rase.
Koostoimed Millised ravimid või toidud võivad Lerna toimet muuta
Öelge oma arstile, milliseid ravimeid või taimseid tooteid te kasutate, olete hiljuti kasutanud või kavatsete kasutada. Rääkige ka teistele arstidele või hambaarstidele, kes määravad teile teise ravimi (või apteekri), et kasutate LERNAd. Nad võivad teile öelda, kas ja kui kaua peate kasutama täiendavaid rasestumisvastaseid vahendeid (näiteks kondoome).
Mõned ravimid võivad mõjutada LERNA taset veres ja vähendada raseduse efektiivsust või põhjustada ootamatut veritsust. Nende hulka kuuluvad ravimid, mida kasutatakse:
- epilepsia (näiteks primidoon, fenütoiin, barbituraadid, karbamasepiin, okskarbasepiin, felbamaat, topiramaat)
- tuberkuloos (näiteks rifampitsiin)
- HIV ja C-hepatiidi infektsioonid (ravimid, mida nimetatakse proteaasi inhibiitoriteks ja mitte-nukleosiidsete pöördtranskriptaasi inhibiitoriteks, nagu ritonaviir, nevirapiin, efavirens) või muud infektsioonid (griseofulviin või ketokonasool)
- artriit, artroos (etorikoksiib)
- kõrge vererõhk kopsuarterites (bosentaan)
- naistepuna baasil valmistatud ravim
LERNA võib mõjutada teiste ravimite toimet, näiteks:
- tsüklosporiini sisaldavad ravimid
- epilepsiavastane lamotrigiin (see võib põhjustada krampide esinemissageduse suurenemist)
- eofülliin (kasutatakse hingamisprobleemide raviks)
- tisanidiin (kasutatakse lihasvalu või lihaskrampide raviks)
Arst võib jälgida teie vere kaaliumisisaldust, kui te võtate teatud ravimeid südameprobleemide raviks (näiteks diureetikume).
Laboratoorne analüüs
Kui teile tehakse vereanalüüs, rääkige oma arstile või laboritöötajatele, et te võtate pille, sest hormonaalsed rasestumisvastased vahendid võivad mõjutada mõne testi tulemusi.
Hoiatused Oluline on teada, et:
Rasedus ja imetamine
Rasedus
Kui olete rase, ei tohi te LERNA't võtta. Kui te rasestute LERNA kasutamise ajal, peate kohe lõpetama ja pöörduma oma arsti poole. Kui soovite rasestuda, võite LERNA võtmise igal ajal lõpetada (vt ka "Kui soovite LERNA võtmise lõpetada").
Toitmisaeg
Imetamise ajal ei ole LERNA kasutamine üldiselt soovitatav. Kui soovite pille imetamise ajal võtta, võtke ühendust oma arstiga.
Autojuhtimine ja masinatega töötamine
Puudub teave, et LERNA kasutamine mõjutaks autojuhtimise või masinate käsitsemise võimet.
LERNA sisaldab laktoosi
Kui arst on teile öelnud, et te ei talu teatud suhkruid, võtke enne LERNA võtmist ühendust oma arstiga.
Annus, manustamisviis ja aeg Lerna kasutamine: Annustamine
Võtke seda ravimit alati täpselt nii, nagu arst või apteeker on teile rääkinud. Kahtluse korral pidage nõu oma arsti või apteekriga.
Iga blister sisaldab 24 roosat aktiivset tabletti ja 4 valget platseebotabletti.
LERNA kahte tüüpi erinevat värvi tabletid on järjestatud. Üks blister sisaldab 28 tabletti.
Võtke üks LERNA tablett iga päev, vajadusel koos väikese koguse veega. Te võite tableti võtta koos toiduga või ilma, kuid te peaksite tableti võtma iga päev ligikaudu samal ajal.
Ärge ajage tablette segamini: võtke roosa tablett esimese 24 päeva jooksul ja seejärel valge tablett viimase 4 päeva jooksul. Seejärel peate kohe alustama uue ribaga (24 roosat ja seejärel 4 valget tabletti). Seetõttu ei ole kahe mullide vahel tühimikku.
Tablettide erineva koostise tõttu tuleb alustada esimese tabletiga vasakus ülanurgas ja võtta tablette iga päev. Õige järjestuse jaoks järgige blistril olevate noolte suunda.
Blisteri valmistamine
Et aidata teil jälgida oma igapäevast pillide tarbimist, on iga LERNA blistri kohta 7 kleebist, millel on iga 7 päeva nädalas. Valige silt, mis algab nädalapäevaga, mil hakkate tablette võtma. Näiteks kui see algab kolmapäeval, kasutate kleebist, mis algab tähega "KOLM".
Kandke nädala kleebis mööda blisteri ülaosa, millel on kiri "Pane silt siia", nii et esimene päev oleks tableti kohal, millele on märgitud "1". Nüüd on iga tableti kohal märgitud päev ja saate kontrollida, kas olete võtnud teatud pilli, nooled näitavad pillide võtmise järjekorda.
Nelja päeva jooksul, mil te võtate valgeid platseebotablette (platseebopäevad), peate alustama menstruatsiooni (nn võõrutusverejooks). Tavaliselt algab see 2. või 3. päeval pärast LERNA viimast aktiivset roosat tabletti. Pärast viimase valge tableti võtmist peaksite alustama järgmise ribaga, olenemata sellest, millal menstruatsioon lõpeb. See tähendab, et iga riba peaks algama samal nädalapäeval ja võõrutusverejooks peaks toimuma iga kuu samadel päevadel.
Kui te kasutate LERNA't sel viisil, olete raseduse eest kaitstud isegi 4 päeva jooksul, mil te võtate platseebo tabletti.
Millal saan alustada esimese blistriga?
Kui te pole eelmisel kuul kunagi hormonaalseid rasestumisvastaseid vahendeid kasutanud
Alustate LERNA kasutamist oma tavapärase menstruatsiooni esimesel päeval (st menstruatsiooni esimesel päeval). Kui alustate LERNA kasutamist menstruatsiooni esimesel päeval, olete kohe raseduse eest kaitstud. See võib alata ka tsükli 2.-5. Päeva vahel, kuid siis on vaja esimese 7 päeva jooksul kasutada täiendavaid kaitsemeetmeid (näiteks kondoomi).
Üleminek kombineeritud hormonaalsetelt rasestumisvastastelt vahenditelt või tupe kombineeritud rasestumisvastastelt rõngastelt või plaastritelt
LERNA võtmist peaksite alustama eelmisel päeval pärast eelmise tableti viimast aktiivset tabletti (viimane tablett, mis sisaldab toimeaineid), kuid hiljemalt järgmisel päeval pärast pillivaba pausi lõppu (või pärast viimast tabletti. eelmise tabletiga mitteaktiivne). Kombineeritud rasestumisvastaselt tupeseenelt või plaastrilt üleminekul järgige oma arsti nõuandeid.
Üleminek ainult gestageeni sisaldavale meetodile (ainult progestageeni sisaldav pill, süst, implantaat või progestageeni vabastav spiraal)
See võib igal ajal muutuda ainult progestageeni sisaldavatest tablettidest (implantaadist või spiraalist peate muutma selle eemaldamise päeva, süstitavast, kui oleks pidanud tegema järgmise süsti), kuid kõigil neil juhtudel on vaja kasutage tablettide võtmise esimese 7 päeva jooksul täiendavaid kaitsemeetmeid (näiteks kondoomi).
Pärast raseduse katkemist või raseduse lõpus
Järgige oma arsti nõuandeid.
Pärast sünnitust
LERNA -ga saate alustada 21. ja 28. päeva vahel pärast sünnitust. Kui alustate hiljem kui 28. päeval, peate LERNA kasutamise esimese 7 päeva jooksul kasutama nn rasestumisvastast barjäärimeetodit (nt kondoomi). Kui olete pärast lapse sündi olnud seksuaalvahekorras enne LERNA alustamist (või taasalustamist), peate kõigepealt veenduma, et te ei ole rase, või oodake järgmist menstruatsiooni.
Kui te toidate last rinnaga ja soovite pärast lapse saamist LERNA -ga alustada (või uuesti alustada)
Lugege lõiku "Imetamine".
Küsige oma arstilt, mida teha, kui te pole kindel, millal alustada.
Kui te unustate LERNA't võtta
Blisterpakendi neljanda rea viimased 4 tabletti on platseebotabletid. Kui te unustate ühe tableti võtmata, ei mõjuta see LERNA töökindlust. Visake ära unustatud platseebo tablett.
Kui unustate roosa aktiivse tableti (blisterpakendi 1-24 tabletti), peate tegema järgmist.
- Kui te hilinesite tableti võtmisega vähem kui 24 tundi, ei vähene kaitse raseduse eest. Võtke tablett niipea, kui see teile meenub, ja võtke järgmised tabletid uuesti tavalisel ajal.
- Kui te hilinesite tableti võtmisega rohkem kui 24 tundi, võib kaitse raseduse eest väheneda. Mida rohkem tablette olete unustanud, seda suurem on rasestumisoht.
Raseduse vastase mittetäieliku kaitse oht on suurem, kui unustate roosa tableti riba alguses või lõpus. Seetõttu tuleb järgida järgmisi reegleid:
- Kui olete sellelt ribalt unustanud rohkem kui ühe tableti
Võtke ühendust oma arstiga.
- Üks tablett ununes 1. – 7. Päeval (esimene rida)
Võtke unustatud tablett niipea, kui see teile meenub, isegi kui see tähendab, et peate võtma kaks tabletti korraga. Jätkake tablettide võtmist tavapärasel ajal ja kasutage järgmise seitsme päeva jooksul täiendavaid ettevaatusabinõusid, näiteks kondoomi. Kui teil oli tableti unustamisele eelnenud nädalal seksuaalvahekord, võtke ühendust oma arstiga, kuna on tõenäoline, et võite olla rase.
- Üks tablett ununes 8. – 14. Päeval (teine rida)
Võtke unustatud tablett niipea, kui see teile meenub, isegi kui see tähendab, et peate võtma kaks tabletti korraga. Jätkake tablettide võtmist tavalisel ajal. Kaitse raseduse eest ei vähene ja täiendavaid ettevaatusabinõusid ei ole vaja rakendada.
- Kui te unustate tableti 15. – 24. Päeval (kolmas ja neljas rida)
Saate valida kahe võimaluse vahel:
- Võtke unustatud tablett niipea, kui see teile meenub, isegi kui see tähendab, et peate võtma kaks tabletti korraga. Jätkake tablettide võtmist tavalisel ajal. Selle riba valgete platseebotablettide võtmise asemel visake need minema ja alustage järgmist riba (alguspäev on erinev).
Suure tõenäosusega on teil menstruatsioon teise riba lõpus - valgete platseebotablettide võtmise ajal -, kuid teise riba ajal võib teil tekkida kerge või menstruatsioonitaoline verejooks.
- Samuti on võimalik katkestada aktiivsed roosad tabletid ja minna otse nelja platseebo tableti juurde (sh päevad, mil te unustasite tabletid, enne valgete platseebotablettide võtmist registreerige päev, millal unustasite tableti). Kui soovite alustada uut riba tavalisel päeval, võtke platseebo tablette vähem kui 4 päeva.
Kui järgite ühte neist soovitustest, olete raseduse eest kaitstud.
Kui olete unustanud ühe tableti blistris ja teil ei ole platseebopäevade ajal menstruatsiooni, võib see tähendada, et olete rase. Enne järgmise riba võtmist võtke ühendust oma arstiga.
Mida teha oksendamise või raske kõhulahtisuse korral
Kui oksendate 3-4 tunni jooksul pärast aktiivse roosa tableti võtmist või teil on tugev kõhulahtisus, on oht, et teie keha ei imendu täielikult pillides sisalduvaid toimeaineid. Olukord on peaaegu sama kui tableti unustamisel. Pärast oksendamist või kõhulahtisust peate võimalikult kiiresti võtma teise roosa tableti. Kui võimalik, võtke see 24 tunni jooksul pärast tableti tavapärast võtmist. Kui see pole võimalik või on möödunud rohkem kui 24 tundi, peate järgima nõuandeid lõigus „Kui te unustate LERNA't võtta”.
Menstruatsiooni edasilükkamine: mida peate teadma
Kuigi seda ei soovitata, on võimalik menstruatsiooni edasi lükata, kui te ei võta valgeid platseebotablette 4. realt ja lähete otse uue LERNA blistri juurde ning lõpetate selle. Selle teise riba kasutamisel võib teil tekkida kerge või menstruatsioonilaadne verejooks. Lõpetage see teine riba, võttes 4 valget tabletti 4. reast. Seejärel alustage järgmist riba.
Enne menstruatsiooni edasilükkamise otsustamist peaksite oma arstilt nõu küsima.
Menstruatsiooni esimese päeva muutmine: mida peate teadma
Kui te võtate tablette vastavalt juhistele, algab menstruatsioon platseebopäevade ajal. Kui soovite seda päeva muuta, võite valgete platseebotablettide võtmisel vähendada platseebopäevade arvu (kuid ärge suurendage neid - 4 on maksimaalne!). Näiteks kui hakkate platseebo tablette võtma reedel ja soovite seda teisipäeval muuta (3 päeva varem), peate uue riba alustama 3 päeva varem kui tavaliselt. Selle aja jooksul ei pruugi teil verejooksu tekkida. Pärast seda võib tekkida kerge verejooks või menstruatsioonilaadne verejooks.
Kui te pole kindel, mida teha, küsige nõu oma arstilt.
Kui te lõpetate LERNA võtmise
Võite LERNA võtmise igal ajal lõpetada. Kui te ei soovi rasestuda, küsige oma arstilt nõu teiste usaldusväärsete rasestumisvastaste meetodite kohta. Kui soovite rasestuda, lõpetage LERNA kasutamine ja oodake enne rasestumist, enne kui saate rasestuda. Teil on lihtsam oma eeldatavat tähtaega arvutada.
Kui teil on lisaküsimusi selle ravimi kasutamise kohta, pidage nõu oma arsti või apteekriga.
Üleannustamine Mida teha, kui olete Lerna’t liiga palju võtnud?
LERNA tablettide liiga palju võtmisest ei ole teatatud tõsistest kahjulikest mõjudest. Kui te võtate mitu tabletti korraga, võivad teil tekkida üleannustamise sümptomid, nagu iiveldus või oksendamine. Noortel tüdrukutel võib tekkida verejooks tupest.
kui olete võtnud liiga palju LERNA tablette või kui leiate, et mõned neist on võtnud laps, küsige nõu oma arstilt või apteekrilt.
Kõrvaltoimed Millised on Lerna kõrvaltoimed
Nagu kõik ravimid, võib ka see ravim põhjustada kõrvaltoimeid, kuigi kõigil neid ei teki. Kui teil tekivad kõrvaltoimed, eriti kui need on rasked või püsivad, või kui teie tervises on toimunud muutusi, mis võivad teie arvates olla tingitud LERNA -st, palun rääkige sellest oma arstile.
Kõigil kombineeritud hormonaalseid rasestumisvastaseid vahendeid kasutavatel naistel on suurenenud risk trombide tekkeks veenides (venoosne trombemboolia (VTE)) või arterites (arteriaalne trombemboolia (ATE)). Üksikasjalikumat teavet kombineeritud hormonaalsete rasestumisvastaste vahendite kasutamisega kaasnevate riskide kohta vt lõigust 2 „Mida on vaja teada enne LERNA võtmist”.
Kui ilmneb mõni järgmistest olukordadest, võib teil olla vaja kiiret arstiabi. Lõpetage LERNA võtmine ja võtke kohe ühendust oma arstiga või minge lähimasse haiglasse.
Harv (võib esineda kuni 1 inimesel 1000 -st)
- Sapipõie põletik
- Ülitundlikkus (allergilised reaktsioonid, mille sümptomiteks on näo, keele ja / või kõri turse ja / või neelamisraskused või nõgestõbi koos hingamisraskustega)
- kahjulikud verehüübed veenis või arteris, näiteks:
- jalas (st süvaveenide tromboos (DVT))
- kopsus (st kopsuemboolia (PE))
- südameatakk
- insult või miniinsult või ajutised insulditaolised sümptomid, mida nimetatakse mööduvaks isheemiliseks atakkiks (TIA)
- verehüübed maksas, maos / soolestikus, neerudes või silmas.
Verehüübe tekkimise tõenäosus võib olla suurem, kui teil on muid seda riski suurendavaid seisundeid (vt lõik 2, et saada rohkem teavet verehüüvete tekke riski ja trombide sümptomeid suurendavate seisundite kohta).
Muud võimalikud kõrvaltoimed
Kohalikud omavalitsused (võivad mõjutada kuni 1 inimest 10 -st):
- meeleolumuutused
- peavalu
- iiveldus
- rindade valu, menstruatsiooniprobleemid, nt ebaregulaarne menstruatsioon, menstruatsiooni puudumine
Aeg -ajalt (võib esineda kuni 1 inimesel 100 -st):
- depressioon, närvilisus, unisus
- pearinglus või "kipitus"
- migreen, veenilaiendid, vererõhu tõus (hüpertensioon)
- kõhuvalu, oksendamine, seedehäired, soolegaas, mao põletik, kõhulahtisus
- akne, sügelus, lööbed
- valud, näiteks selja-, jäsemete-, lihaskrambid
- tupe seeninfektsioon, vaagnavalu, rindade suurenemine, healoomulised rinnanäärmed, emaka / tupe veritsus (mis tavaliselt taandub ravi jätkumisel), eritis suguelunditest, õhetus, tupepõletik (tupepõletik), menstruatsiooniprobleemid, valulikud perioodid, menstruatsioonihäired, väga rasked perioodid, tupe kuivus, emakakaela määrimise kõrvalekalded, libiido kaotus
- energiapuudus, suurenenud higistamine, vedelikupeetus (selliste sümptomitega nagu näo ja jäsemete turse)
- kaalutõus.
Harv (võib esineda kuni 1 inimesel 1000 -st):
- Candida ("seeninfektsioon")
- aneemia, trombotsüütide arvu suurenemine veres
- allergiline reaktsioon
- hormonaalsed (endokriinsed) häired
- suurenenud söögiisu, isutus, liiga kõrge kaaliumisisaldus veres, liiga madal naatriumisisaldus veres
- võimetus jõuda orgasmini, unetus
- pearinglus, värisemine
- silmahaigused, näiteks silmalau põletik, silmade kuivus
- liiga kiire südametegevus
- veenipõletik, ninaverejooks, minestamine
- laienenud kõht, soolehaigus, puhitus, hiataalsong, suu seeninfektsioon, kõhukinnisus, suukuivus
- valu sapiteedes või sapipõies
- ekseem, juuste väljalangemine, aknelaadne nahapõletik, kuiv nahk, teraline nahapõletik, liigne karvakasv, nahahäired, naha venitusarmid, nahapõletik, valgustundlikkusest tingitud nahapõletik, nahasõlmed
- Raske või valulik seksuaalvahekord, tupepõletik (vulvovaginiit), verejooks pärast vahekorda, verejooks verejooksul, rinna tsüst, rinnarakkude arvu suurenemine (hüperplaasia), emakakaela limaskesta ebanormaalne kasv, emaka limaskesta vähenemine emakas, munasarjatsüstid, emaka suurenemine
- halb enesetunne
- kaalukaotus
Teadmata (esinemissagedust ei saa hinnata olemasolevate andmete alusel)
- multiformne erüteem (nahalööve punaste sihtkahjustuste või haavanditega).
Kõrvaltoimetest teavitamine Kui teil tekib ükskõik milline kõrvaltoime, pidage nõu oma arsti või apteekriga, sealhulgas selles infolehes loetlemata. Kõrvaltoimetest võite ka ise teavitada riikliku teavitussüsteemi kaudu aadressil: www.agenziafarmaco.gov.it/it/responsabili Kõrvaltoimetest teatades saate aidata saada rohkem teavet selle ravimi ohutuse kohta.
Aegumine ja säilitamine
Hoidke seda ravimit laste eest varjatud ja kättesaamatus kohas.
Ärge kasutage seda ravimit pärast kõlblikkusaega, mis on märgitud blistril / karbil pärast "EXP". Kõlblikkusaeg viitab selle kuu viimasele päevale.
See ravim ei vaja säilitamisel eritingimusi. Ärge visake ravimeid kanalisatsiooni ega olmejäätmete hulka. Küsige oma apteekrilt, kuidas visata ära ravimeid, mida te enam ei kasuta. See aitab kaitsta keskkonda.
Muu info
Mida LERNA sisaldab
- Toimeained on etinüülöstradiool ja drospirenoon.
- Üks roosa aktiivne õhukese polümeerikattega tablett sisaldab 0,02 mg etinüülöstradiooli ja 3 mg drospirenooni.
- Valged õhukese polümeerikattega tabletid ei sisalda toimeaineid.
- Teised koostisosad on:
- Aktiivroosad õhukese polümeerikattega tabletid:
- Tableti sisu: laktoosmonohüdraat, eelgeelistatud tärklis (mais), povidoon K-30 (E1201), naatriumkroskarmelloos, polüsorbaat 80, magneesiumstearaat (E572).
- Tableti kile: osaliselt hüdrolüüsitud polüvinüülalkohol, titaandioksiid (E171), makrogool 3350, talk, kollane raudoksiid (E172), punane raudoksiid (E172), must raudoksiid (E172).
- Valged õhukese polümeerikattega tabletid:
- Tableti tuum: veevaba laktoos, povidoon K-30 (E1201), magneesiumstearaat (E572).
- Tableti kile: osaliselt hüdrolüüsitud polüvinüülalkohol, titaandioksiid (E171), makrogool 3350, talk.
- Aktiivroosad õhukese polümeerikattega tabletid:
LERNA välimuse ja pakendi sisu kirjeldus
- Iga LERNA blister sisaldab 24 roosat õhukese polümeerikattega aktiivset tabletti, blisteri ridades 1a, 2a, 3a ja 4a ning 4 valget õhukese polümeerikattega platseebotabletti 4. reas.
- LERNA tabletid, nii roosad kui ka valged, on õhukese polümeerikattega tabletid; tableti tuum on kaetud.
- LERNA on saadaval 1, 3, 6 ja 13 blisterpakendis, millest igaüks sisaldab 28 (24 +4) tabletti.
Kõik pakendi suurused ei pruugi olla müügil.
Allika pakendi infoleht: AIFA (Itaalia ravimiamet). Sisu avaldati jaanuaris 2016. Esitatud teave ei pruugi olla ajakohane.
Kõige ajakohasemale versioonile juurdepääsu saamiseks on soovitatav külastada AIFA (Itaalia ravimiamet) veebisaiti. Vastutusest loobumine ja kasulik teave.
01.0 RAVIMPREPARAADI NIMETUS
LERNA 0,02 MG / 3MG Kilega kaetud tabletid
02.0 KVALITATIIVNE JA KVANTITATIIVNE KOOSTIS
24 roosat õhukese polümeerikattega tabletti (aktiivsed tabletid):
Üks õhukese polümeerikattega tablett sisaldab 0,02 mg etinüülöstradiooli ja 3 mg drospirenooni.
Teadaolevat toimet omav abiaine: laktoosmonohüdraat 44 mg.
4 valget (mitteaktiivset) platseebokilega kaetud tabletti:
Tablett ei sisalda toimeaineid.
Teadaolevat toimet omav abiaineveevaba laktoos 89,5 mg.
Abiainete täielik loetelu vt lõik 6.1.
03.0 RAVIMVORM
Õhukese polümeerikattega tabletid.
Aktiivne tablett on roosa, ümmargune, õhukese polümeerikattega, läbimõõduga 5,7 mm.
Platseebo tablett on valge, ümmargune, õhukese polümeerikattega, läbimõõduga 5,7 mm.
04.0 KLIINILINE TEAVE
04.1 Näidustused
Suukaudsed rasestumisvastased vahendid.
LERNA väljakirjutamise otsustamisel tuleb arvesse võtta iga naise praeguseid riskitegureid, eriti neid, mis on seotud venoosse trombembooliaga (VTE) ning LERNA ja teiste KHK -dega seotud VTE riski võrdlust (vt lõigud 4.3 ja 4.4).
04.2 Annustamine ja manustamisviis
Manustamisviis: suukaudne.
Kuidas LERNA't võtta
Tablette tuleb võtta iga päev umbes samal kellaajal, vajadusel koos väikese koguse vedelikuga ja sellises järjekorras, nagu need on blisterpakendis. Üks tablett tuleb võtta iga päev 28 päeva järjest. Iga järgmine blister peaks algama järgmisel päeval pärast eelmise tableti viimast tabletti. Võõrutusverejooks tekib tavaliselt 2-3 päeva pärast platseebo tablettide võtmist (viimane rida) ja ei pruugi lõppeda enne blisteri algust.
Kuidas alustada ravi LERNA -ga
Hormonaalseid rasestumisvastaseid vahendeid ei ole varem kasutatud (eelmisel kuul).
Tablettide võtmine peaks algama naise loomuliku tsükli 1. päeval (st menstruatsiooni esimesel päeval).
Üleminek kombineeritud hormonaalsetelt rasestumisvastastelt vahenditelt (kombineeritud suukaudsed rasestumisvastased vahendid, tuperõngas või transdermaalne plaaster).
Naine peaks alustama LERNA võtmist eelistatavalt järgmisel päeval pärast tema eelmise KSK viimast aktiivset tabletti (viimane tablett, mis sisaldab toimeaineid), kuid hiljemalt järgmisel päeval pärast tavalist tabletivaba või platseebot. suukaudne rasestumisvastane vahend. Tupe rõnga või transdermaalse plaastri kasutamise korral peaks naine LERNA -d kasutama soovitavalt eemaldamise päeval või hiljemalt siis, kui oleks plaanitud järgmine manustamine.
Üleminek ainult progestageeni sisaldavalt süsteemilt (ainult progestageeni sisaldav pill, süst, implantaat) või progestageeni vabastavalt emakasisest süsteemilt (IUS).
Naine võib ainult progestageeni sisaldavatelt pillidelt igal ajal üle minna (kui ta implantaadilt või IUS-ilt vahetatakse alates selle eemaldamise päevast, süstitavalt vahendilt järgmise süstimise ajaks), kuid igal juhul sellistel juhtudel tuleb talle soovitada kasutada täiendavat barjäärimeetodit tablettide võtmise esimese 7 päeva jooksul.
Pärast esimese trimestri aborti.
Naine võib kohe alustada. Seda tehes ei pea te kasutama täiendavaid rasestumisvastaseid meetmeid.
Pärast sünnitust või pärast aborti teisel trimestril.
Naistel tuleb soovitada alustada 21. – 28. Päeval pärast sünnitust või teise trimestri aborti. Hiljem alustamise korral tuleb naisel soovitada esimese seitsme päeva jooksul kasutada täiendavat barjäärimeetodit. Kui aga vahekord on juba toimunud, tuleb rasedus enne KSK -de kasutamise alustamist välistada või oodata järgmist menstruaaltsüklit.
Imetavate naiste kohta vt lõik 4.6.
Unustatud tablettide ravi
Platseebo tablettide võtmise blisteri viimasest (neljandast) reast võib tähelepanuta jätta. Siiski tuleb need kõrvaldada, et vältida platseebotableti faasi tahtmatut pikenemist. Järgmine nõuanne viitab ainult aktiivsete tablettide unustamisele:
Kui kasutaja hilineb tableti võtmisega vähem kui 12 tundi, ei vähene rasestumisvastane kaitse. Naine peaks tableti võtma niipea, kui see talle meenub, ja seejärel võtma järgmised tabletid tavalisel ajal.
Kui te hilinesite tableti võtmisega rohkem kui 12 tundi, võib rasestumisvastane kaitse väheneda. Tablettide vahelejätmise juhtimisel saate juhinduda kahest põhireeglist:
1. Tablettide võtmist ei tohi kunagi katkestada kauemaks kui 4 päevaks
2. "Hüpotalamuse-hüpofüüsi-munasarja telje piisava supressiooni" saavutamiseks on vaja 7 päeva katkestusteta tablettide võtmist.
Seetõttu saab igapäevases praktikas anda järgmisi nõuandeid:
• Päev 1-7
Kasutaja peaks viimase vahelejäänud tableti võtma niipea, kui see talle meenub, isegi kui see tähendab kahe tableti samaaegset võtmist. Seejärel peab ta jätkama tablettide võtmist tavapärasel ajal. Lisaks tuleks järgmise 7 päeva jooksul kasutada barjäärimeetodit, näiteks kondoomi. Kui vahekord toimus eelneva 7 päeva jooksul, tuleks kaaluda rasestumise võimalust. Mida suurem on unustatud tablettide arv ja mida lähemal on platseebo tableti faas, seda suurem on rasestumisoht.
• Päev 8-14
Kasutaja peaks viimase vahelejäänud tableti võtma niipea, kui see talle meenub, isegi kui see tähendab kahe tableti samaaegset võtmist. Seejärel peab ta jätkama tablettide võtmist tavapärasel ajal. Kui tabletid on unustatud tabletile eelnenud 7 päeva jooksul õigesti võetud, ei ole vaja kasutada muid täiendavaid rasestumisvastaseid meetodeid. Kui aga unustasite võtta rohkem kui 1 tableti, peate 7 päeva jooksul kasutama täiendavaid rasestumisvastaseid vahendeid.
• 15.-24. Päev
Ohutuse vähenemise risk on suurem, sest platseebotablettide päevad lähenevad. Kuid tablettide võtmise ajakava kohandades võib rasestumisvastase kaitse vähenemist vältida. Järgides ühte kahest võimalusest, ei ole see vajalik võtma täiendavaid rasestumisvastaseid vahendeid, tingimusel et kõik tabletid on õigesti võetud 7 päeva jooksul enne esimest vahelejäänud tabletti. Kui ei, siis tuleb järgida esimest kahest võimalusest ja järgneva 7 päeva jooksul tuleb võtta ka täiendavaid rasestumisvastaseid meetmeid.
1. Kasutaja peaks võtma viimase vahelejäänud tableti niipea, kui see talle meenub, isegi kui see tähendab kahe tableti samaaegset võtmist. Seejärel jätkake tablettide võtmist tavapärasel ajal, kuni aktiivsed tabletid on ära kasutatud. Viimase rea 4 platseebotabletti tuleb ära visata. Järgmise blistriga tuleb alustada kohe. Ravimi ärajätmise perioodid on ebatõenäolised, kuni teises blistris olevad aktiivsed tabletid on lõppenud, kuid kasutajal võib tablettide võtmise päevade jooksul tekkida määrimist või verejooksu. .
2. Samuti võib kasutajal soovitada lõpetada aktiivsete tablettide võtmine praegusest blisterpakendist. Seejärel peab ta võtma platseebotablette viimaselt realt maksimaalselt 4 päeva, sealhulgas päevad, mil tablettide võtmine jäi vahele, ja seejärel jätkake järgmise ribaga.
Kui naine on unustanud tablettide võtmise ja tal ei teki platseebotableti faasis verejooksu, tuleb kaaluda raseduse võimalust.
Nõuanded seedetrakti häirete korral
Raskete seedetrakti häirete (nt oksendamine või kõhulahtisus) korral ei pruugi imendumine olla täielik ja tuleb võtta täiendavaid rasestumisvastaseid meetmeid. Kui oksendamine toimub 3-4 tunni jooksul pärast aktiivsete tablettide võtmist, tuleb teil võtta uus (asendusravim). ) tablett nii kiiresti kui võimalik. Uus tablett tuleb võtta võimaluse korral 12 tunni jooksul pärast tavalist tableti võtmise aega. Kui on möödunud rohkem kui 12 tundi, kehtivad tablettide unustamise juhised, nagu on kirjeldatud lõigus 4.2 "Unustatud tablettide ravi". Kui naine ei soovi oma tavapärast tablettide võtmise skeemi muuta, peaks ta võtma täiendava (te) tableti (d) teiselt ribalt.
Kuidas taganemisperioodi edasi lükata
Menstruatsiooni edasilükkamiseks peab kasutaja jätkama teise LERNA blisterpakendiga, võtmata platseebotablette praegusest blisterpakendist. Hilinemist saab vastavalt kasutaja soovidele pikendada kuni teise toimeainet sisaldava tableti blistri lõpuni. Pikaajalise võtmise ajal võib kasutajal tekkida läbimurdeverejooks või määrimine. LERNA võtmist tuleb regulaarselt jätkata pärast platseebo võtmise faasi.
Menstruatsiooni nihutamiseks mõnele teisele nädalapäevale, mis ei vasta praegusele ajakavale, võib kasutajal soovitada lühendada platseebopäeva intervalli soovitud päevade võrra. Mida lühem on intervall, seda suurem on oht, et teil ei teki verejooksu ärajäämist ning järgmise blisteri ajal tekib verejooks ja määrimine (justkui soovite menstruatsiooni edasi lükata).
04.3 Vastunäidustused
KSK -sid ei tohi kasutada allpool loetletud tingimustel. Kui mõni seisund esineb esmakordselt KSK -de kasutamise ajal, tuleb ravi kohe lõpetada.
• Venoosse trombemboolia (VTE) esinemine või oht
• Venoosne trombemboolia - praegune (antikoagulantide võtmisega) või varasem VTE (nt süvaveenitromboos [DVT] või kopsuemboolia [PE])
• Teadaolev pärilik või omandatud eelsoodumus venoossele trombembooliale, näiteks resistentsus aktiveeritud C -valgu (sh Leideni faktori) suhtes, antitrombiin III puudus, C -valgu puudus, S -valgu puudulikkus
• Suur operatsioon koos pikaajalise immobiliseerimisega (vt lõik 4.4)
• Suur risk venoosse trombemboolia tekkeks mitmete riskitegurite olemasolu tõttu (vt lõik 4.4)
• Arteriaalse trombemboolia (ATE) olemasolu või oht
• Arteriaalne trombemboolia - praegune või varasem arteriaalne trombemboolia (nt müokardiinfarkt) või prodromaalsed seisundid (nt stenokardia)
• Tserebrovaskulaarne haigus - praegune või varasem insult või prodromaalsed seisundid (nt mööduv isheemiline atakk (mööduv isheemiline atakk, TIA))
• Teadaolev pärilik või omandatud eelsoodumus arteriaalsele trombembooliale, nagu hüperhomotsüsteineemia ja fosfolipiidivastased antikehad (kardiolipiinivastased antikehad, luupuse antikoagulant)
• fokaalsete neuroloogiliste sümptomitega migreen
• Suur risk arteriaalse trombemboolia tekkeks mitmete riskitegurite olemasolu tõttu (vt lõik 4.4) või sellise tõsise riskiteguri olemasolu nagu:
- vaskulaarsete sümptomitega suhkurtõbi
- raske hüpertensioon
- raske düslipoproteineemia
• praegune või varasem pankreatiit, kui see on seotud raske hüpertriglütserideemiaga;
• rasked maksapatoloogiad pooleli või minevikus, kuni maksafunktsiooni näitajad normaliseeruvad;
• raske neerupuudulikkus või äge neerupuudulikkus;
• praegused või varasemad maksakasvajad (healoomulised või pahaloomulised);
• teadaolevad või kahtlustatavad hormoonist sõltuvad kasvajad (näiteks suguelundite või rindade puhul);
• diagnoosimata tupeverejooks;
• ülitundlikkus toimeainete või lõigus 6.1 loetletud mis tahes abiainete suhtes.
04.4 Erihoiatused ja asjakohased ettevaatusabinõud kasutamisel
Hoiatused
Kui esineb mõni allpool nimetatud seisunditest või riskiteguritest, tuleb LERNA sobivust naisega arutada.
Kui mõni neist riskiteguritest või seisunditest halveneb või ilmneb esmakordselt, peab naine konsulteerima oma arstiga, et otsustada, kas LERNA kasutamine tuleb katkestada.
Kui kahtlustatakse või kinnitatakse VTE või ATE, tuleb KSK -de kasutamine lõpetada.
Antikoagulantravi alustamisel tuleb antikoagulantravi (kumariinid) teratogeensuse tõttu kasutada sobivat alternatiivset rasestumisvastast meetodit.
Venoosse trombemboolia (VTE) risk
Mis tahes kombineeritud hormonaalse rasestumisvastase vahendi (KSK) kasutamine suurendab venoosse trombemboolia (VTE) riski võrreldes kasutamisega. Levonorgestreeli, norgestimaati või noretisterooni sisaldavad tooted on seotud väiksema VTE riskiga. Teiste toodetega seotud risk. nagu LERNA, võib olla ka kahekordne. Otsus kasutada muud toodet kui need, mis on seotud madalama VTE riskiga, tuleks teha alles pärast naisega arutamist, et veenduda, et ta mõistab LERNA -ga seotud VTE riski. praegused riskifaktorid mõjutavad seda riski ja asjaolu, et VTE tekkimise risk on esimesel kasutusaastal kõrgeim.
Umbes 2 naisel 10 000 -st, kes ei kasuta KHK -d ja kes ei ole rase, tekib VTE ühe aasta jooksul. Üksiku naise puhul võib risk olla aga palju suurem, sõltuvalt tema riskiteguritest (vt allpool).
Hinnanguliselt1 areneb VTE ühe aasta jooksul 10 000 naisest, kes kasutavad drospirenooni sisaldavat KHK -d; seda võrreldi ligikaudu 62 naisega, kes kasutasid levonorgestreeli sisaldavat KHK-d.
Mõlemal juhul on VTEde arv aastas väiksem kui raseduse või sünnitusjärgse perioodi jooksul.
VTE võib surmaga lõppeda 1 2% juhtudest.
1 Neid esinemissagedusi hinnati epidemioloogiliste uuringute andmete kogu põhjal, kasutades erinevate toodete suhtelisi riske võrreldes levonorgestreeli sisaldavate KSK-dega.
2 Keskmine väärtus vahemikus 5–7 10 000 naise kohta aastas, mis põhineb levonorgestreeli sisaldavate KSK-de suhtelisel riskil ligikaudu 2,3–3,6 võrreldes mittekasutamisega.
Väga harva on KHK kasutajatel teatatud tromboosist teistes veresoontes, nt maksa-, mesenteriaal-, neeru- või võrkkesta veenides ja arterites.
VTE riskitegurid
Venoossete trombembooliliste komplikatsioonide risk KHK kasutajatel võib oluliselt suureneda, kui esineb täiendavaid riskitegureid, eriti kui neid on rohkem kui üks (vt tabel).
LERNA on vastunäidustatud, kui naisel on mitu riskitegurit, mis suurendavad tema veenitromboosi riski (vt lõik 4.3). Kui naisel on rohkem kui üks riskitegur, on võimalik, et suurenenud risk on suurem kui üksikute tegurite summa; sel juhul tuleb arvestada tema VTE koguriski. Kui kasu ja riski suhet peetakse negatiivseks KOK -i ei tohi välja kirjutada (vt lõik 4.3).
Tabel: VTE riskitegurid
Puudub üksmeel veenilaiendite ja pindmise tromboflebiidi võimaliku rolli kohta veenitromboosi tekkimisel ja progresseerumisel.
Arvestada tuleb trombemboolia suurenenud riskiga raseduse ajal, eriti 6-nädalase sünnitusjärgse perioodi jooksul (teavet viljakuse, raseduse ja imetamise kohta vt lõik 4.6).
VTE sümptomid (süvaveenide tromboos ja kopsuemboolia)
Seda tüüpi sümptomite ilmnemisel peaksid naised otsima viivitamatut arstiabi ja teatama neile, et nad kasutavad KHK -d.
Süvaveenitromboosi (DVT) sümptomiteks võivad olla:
- jala ja / või labajala ühepoolne turse või piki jalaveeni;
- valu või hellus jalas, mida võib tunda ainult seistes või kõndides;
- suurenenud kuumustunne kahjustatud jalas; nahk jalal, mis on punane või värvunud.
Kopsuemboolia (PE) sümptomiteks võivad olla:
- äkiline ja seletamatu õhupuudus või kiire hingamine;
- äkiline köha, mis võib olla seotud hemoptüüsiga;
- terav valu rinnus;
- tugev peapööritus või pearinglus;
- kiire või ebaregulaarne südametegevus.
Mõned neist sümptomitest (näiteks "õhupuudus" ja "köha") on mittespetsiifilised ja neid võib valesti tõlgendada kui tavalisemaid või vähem tõsiseid sündmusi (nt hingamisteede infektsioonid).
Muud veresoonte oklusiooni tunnused võivad hõlmata järgmist: äkiline valu, turse või ühe "jäseme helesinine värvimuutus.
Kui oklusioon toimub silmas, võivad sümptomid ulatuda valutust nägemise hägustumisest kuni nägemise kadumiseni. Mõnikord tekib nägemise kaotus peaaegu kohe.
Arteriaalse trombemboolia (ATE) risk
Epidemioloogilised uuringud on seostanud KHKde kasutamist arteriaalse trombemboolia (müokardiinfarkt) või tserebrovaskulaarse õnnetuse (nt mööduv isheemiline atakk, insult) suurenenud riskiga. Arteriaalne trombemboolia võib lõppeda surmaga.
ATE riskitegurid
Arteriaalse trombemboolia tüsistuste või tserebrovaskulaarse õnnetuse risk KHK kasutajatel suureneb riskitegurite olemasolul (vt tabel). LERNA on vastunäidustatud, kui naisel on üks tõsine või mitu ATE riskitegurit, mis suurendavad tema arteriaalse tromboosi riski (vt lõik 4.3). Kui naisel on rohkem kui üks riskitegur, on võimalik, et riski suurenemine on suurem kui üksikute tegurite summa; sel juhul tuleks kaaluda tema kogu riski. Kui kasu ja riski suhe on negatiivne, KHK -d ei tohi välja kirjutada (vt lõik 4.3).
Tabel: ATE riskitegurid
ATE sümptomid
Seda tüüpi sümptomite ilmnemisel peaksid naised viivitamatult pöörduma tervishoiutöötaja poole ja teatama neile, et nad kasutavad KHK -d.
Tserebrovaskulaarse õnnetuse sümptomiteks võivad olla:
- näo, käe või jala äkiline tuimus või nõrkus, eriti ühel kehapoolel;
- äkilised kõndimisraskused, pearinglus, tasakaalu või koordinatsiooni kaotus;
- äkiline segadus, raskused sõnastamisel või arusaamisel;
- äkiline nägemisraskus ühes või mõlemas silmas;
- äkiline, raske või pikaajaline migreen ilma teadmata põhjuseta;
- teadvuse kaotus või minestamine krampidega või ilma.
Ajutised sümptomid viitavad sellele, et tegemist on mööduva isheemilise atakiga (TIA).
Müokardiinfarkti (MI) sümptomiteks võivad olla:
- valu, ebamugavustunne, surve, raskustunne, pigistustunne või täiskõhutunne rinnus, käsivarres või rinnaku all;
- ebamugavustunne, mis kiirgub selga, lõualuusse, kurku, kätesse, kõhtu;
- täiskõhutunne, seedehäired või lämbumine;
- higistamine, iiveldus, oksendamine või pearinglus;
- äärmine nõrkus, ärevus või õhupuudus;
- kiire või ebaregulaarne südametegevus.
Kasvajad
Mõningates epidemioloogilistes uuringutes on teatatud emakakaelavähi suurenenud riskist KSK-de pikaajalistel kasutajatel (> 5 aastat), kuid mil määral on see leid tingitud seksuaalse käitumise ja muude tegurite, näiteks inimese papilloomiviiruse segavast mõjust (HPV).
54 epidemioloogilise uuringu metaanalüüs näitas, et praegu KSK-sid kasutavatel naistel on rinnavähi diagnoosimise suhteline risk (RR = 1,24) veidi suurem. Liigne risk kaob järk -järgult 10 aasta jooksul pärast KSK -de kasutamise lõpetamist. Kuna rinnavähk on alla 40 -aastastel naistel haruldane, on KSK -sid kasutavatel või hiljuti kasutanud naistel suurem rinnavähi diagnooside arv võrreldes rinnavähi üldise riskiga väike. Need uuringud ei tõesta põhjuslikku seost. Suurenenud riski muster võib olla tingitud rinnavähi varajast diagnoosimisest KSK -de kasutajatel, KSK -de bioloogilisest toimest või mõlema kombinatsioonist. Kasutajatel diagnoositud rinnavähk on tavaliselt vähem kliiniliselt arenenud kui vähk, mis on diagnoositud naistel, kes pole neid kunagi kasutanud.
Harvadel juhtudel on KSK -de kasutajatel teatatud healoomulistest maksakasvajatest ja veelgi harvem pahaloomulistest maksakasvajatest. Üksikjuhtudel on need kasvajad põhjustanud eluohtlikke kõhuõõnesiseseid verejookse. KSK-de kasutajatel, kellel esineb tugev ülakõhuvalu, maksa suurenemine või kõhuõõnesisesele verejooksule viitavad nähud, tuleb diferentsiaaldiagnostikas arvestada maksavähi võimalusega.
Kombineeritud suukaudsete rasestumisvastaste vahendite suurema annuse (50 mikrogrammi etinüülöstradiooli) kasutamisel väheneb endomeetriumi ja munasarjavähi risk. Kas see kehtib ka väiksema annuse kohta, tuleb veel kinnitada.
Muud tingimused
LERNA progestageeni komponent on aldosterooni antagonist, millel on kaaliumi säästvad omadused. Enamikul juhtudel ei ole oodata kaaliumi taseme tõusu. Kliinilises uuringus aga mõnedel kerge neerukahjustusega patsientidel või mõõduka ja samaaegse kaaliumi kasutamisel -säästvaid ravimeid suurendas drospirenooni manustamise ajal kaaliumi tase veidi, kuid mitte oluliselt. Seetõttu soovitab jah neerupuudulikkusega patsientidel, kelle seerumi kaaliumisisalduse väärtused jäävad alla piirnormi, esimesel ravitsüklil jälgida seerumi kaaliumisisaldust, eriti kaaliumi säästvate ravimite samaaegse manustamise korral. Vt ka lõik 4.5.
Naistel, kellel on hüpertriglütserideemia või kellel on perekonnas esinenud haigusi, võib KSK -de kasutamisel olla suurem risk pankreatiidi tekkeks.
Kuigi paljudel KSK -sid kasutavatel naistel on teatatud vererõhu väikesest tõusust, on kliiniliselt oluline tõus harv. Ainult neil harvadel juhtudel on KSK -de kasutamise „kohene lõpetamine” õigustatud. Kui olemasoleva hüpertensiooniga KSK kasutamise ajal ei reageeri püsivalt kõrge vererõhk või vererõhu märkimisväärne tõus antihüpertensiivsele ravile adekvaatselt, tuleb KSK kasutamine lõpetada. Kui seda peetakse sobivaks, tuleb KSK "KSK -de kasutamist võib jätkata, kui pärast antihüpertensiivset ravi on saavutatud normaalsed vererõhu väärtused.
Allpool loetletud seisundite tekkimisest või halvenemisest on teatatud nii raseduse ajal kui ka KSK -de võtmise ajal, kuid tõendid seose kohta KSK -de kasutamisega ei ole lõplikud: ikterus ja / või sügelus kolestaasist, sapikivide moodustumine, porfüüria, süsteemne erütematoosne luupus, ureemiline-hemolüütiline sündroom, Sydenhami korea, rasedusherpes, otoskleroosist tingitud kuulmislangus.
Päriliku angioödeemiga naistel võivad eksogeensed östrogeenid esile kutsuda või süvendada angioödeemi sümptomeid.
Ägedad või kroonilised maksafunktsiooni häired võivad vajada KSK -ravi katkestamist, kuni maksafunktsiooni markerid normaliseeruvad. Kolestaatilise ikteruse ja / või sügeluse taastumine, mis on seotud kolestaasiga juba raseduse ajal või eelmise seksiravi ajal, nõuab kombineeritud ravi katkestamist. suukaudne rasestumisvastane vahend.
Kuigi KSK-d võivad mõjutada perifeerset insuliiniresistentsust ja glükoositaluvust, ei ole tõendeid vajaduse kohta muuta raviskeemi diabeediga patsientidel, kes kasutavad väikese annusega kombineeritud suukaudseid rasestumisvastaseid vahendeid (
Kombineeritud suukaudsete rasestumisvastaste vahendite kasutamisel on teatatud endogeense depressiooni, epilepsia, Crohni tõve ja haavandilise koliidi süvenemisest.
Aeg -ajalt võib tekkida kloasm, eriti naistel, kellel on anamneesis chloasma gravidarum. Naised, kellel on kalduvus kloasmile, peaksid KSK -de võtmise ajal hoiduma päikese või ultraviolettkiirte eest.
Üks selle ravimi roosa tablett sisaldab 44 mg laktoosmonohüdraati, iga valge tablett sisaldab 89,5 mg veevaba laktoosi. Patsiendid, kellel on harvaesinev pärilik galaktoositalumatus, laktaasipuudus või glükoosi-galaktoosi imendumishäire, peavad dieeti laktoosivabalt.
Arstlik läbivaatus / konsultatsioon
Enne LERNA alustamist või taasalustamist tuleb koguda täielik haiguslugu (sh perekonna ajalugu) ja rasedus välistada. Vastunäidustuste (vt lõik 4.3) ja hoiatuste (vt lõik 4.4) valguses tuleb mõõta vererõhku ja teha füüsiline läbivaatus. Oluline on juhtida naise tähelepanu veenide või arterite tromboosiga seotud teabele, sealhulgas LERNA -ga seotud riskile võrreldes teiste KHK -dega, VTE ja ATE sümptomitele, teadaolevatele riskiteguritele ja mida teha tromboosikahtluse korral.
Naist tuleb teavitada ka vajadusest hoolikalt lugeda pakendi infolehte ja järgida selle nõuandeid. Uuringute sagedus ja tüüp peaksid põhinema kehtestatud juhistel ning olema kohandatud iga naise jaoks eraldi.
Naisi tuleb teavitada, et hormonaalsed rasestumisvastased vahendid ei kaitse HIV -nakkuste (AIDS) ja teiste sugulisel teel levivate haiguste eest.
Vähendatud efektiivsus
KSK -de efektiivsus võib väheneda näiteks juhul, kui te ei võta aktiivseid tablette (vt lõik 4.2) või seedetrakti häirete korral toimeainet sisaldavate tablettide võtmise ajal (vt lõik 4.2) või samaaegse ravi korral (vt lõik 4.5). .
Vähendatud tsükli juhtimine
KSK -de kasutamisel võib tekkida ebaregulaarne verejooks (määrimine või läbimurdeverejooks), eriti kasutamise esimestel kuudel. Seetõttu on võimaliku ebaregulaarse verejooksu hindamine mõttekas alles pärast ligikaudu kolme tsükli pikkust kohandamisperioodi.
Kui ebaregulaarne verejooks püsib või tekib pärast regulaarseid tsükleid, tuleb hinnata mittehormonaalseid põhjuseid ja võtta asjakohaseid diagnostilisi meetmeid, et välistada pahaloomulisus või rasedus. Need võivad hõlmata kraapimist.
Mõnedel naistel ei pruugi platseebotablettide võtmise päevil tekkida verejooks. Kui KSK -d on võetud vastavalt lõigus 4.2 kirjeldatud juhistele, on ebatõenäoline, et kasutaja on rase. Siiski, kui KSK -d ei ole võetud nende juhiste kohaselt enne esimest vahelejäämisperioodi või kaks keeluaega on vahele jäänud, tuleb enne KSK -de kasutamise jätkamist välistada rasedus.
04.5 Koostoimed teiste ravimitega ja muud koostoimed
Märkus: võimalike koostoimete tuvastamiseks lugege teavet samaaegselt kasutatavate ravimite kohta.
Teiste ravimite mõju LERNA -le
Suukaudsete rasestumisvastaste vahendite ja teiste ravimite koostoimed võivad põhjustada verekaotust ja / või rasestumisvastaste vahendite ebaõnnestumist. Kirjanduses on kirjeldatud järgmisi koostoimeid:
Maksa metabolism
Koostoimed võivad tekkida ravimitega, mis indutseerivad maksaensüüme, mis võivad suurendada suguhormoonide kliirensit (nt fenütoiin, barbituraadid, primidoon, karbamasepiin, rifampitsiin, bosentaan ja HIV -ravimid (nt ritonaviir, nevirapiin) ja võimalik, et ka okskarbasepiin, topiramaat , felbamaat, griseofulviin ja naistepuna baasil põhinevad ravimid (Hypericum perforatum)). Üldiselt täheldatakse maksimaalset ensüümi induktsiooni umbes 10 päeva pärast, kuid seda saab säilitada vähemalt 4 nädalat pärast ravimiravi lõpetamist.
Enterohepaatilise vereringe häired
Antibiootikumide, näiteks penitsilliinide ja tetratsükliinide kasutamisel on teatatud ka rasestumisvastase toime ebaõnnestumisest. Selle toime mehhanismi ei ole välja selgitatud.
Käitumine, mida järgida
Naised, kes saavad lühiajalist ravi ülalnimetatud ravimite või üksikute toimeainetega (maksaensüüme indutseerivad ravimid), sealhulgas need, kes kasutavad rifampitsiini sisaldavaid ravimeid, peaksid lisaks kombineeritud suukaudsetele rasestumisvastastele vahenditele ajutiselt kasutama barjäärimeetodit, s.o. teiste ravimite samaaegsel manustamisel ja 7 päeva jooksul pärast ravi lõppu.
Rifampitsiini võtvad naised peavad rifampitsiini manustamise ajal ja 28 päeva pärast ravi lõppu kasutama kombineeritud suukaudsete rasestumisvastaste vahendite kõrval rasestumisvastaseid vahendeid.
Naistel, kes saavad pikaajalist ravi maksaensüüme indutseerivate toimeainetega, on soovitatav kasutada teist usaldusväärset mittehormonaalset rasestumisvastast meetodit.
Naised, keda ravitakse antibiootikumidega (sh rifampitsiin, vt eespool), peaksid kasutama barjäärimeetodit kuni 7 päeva pärast ravi lõpetamist.
Kui samaaegne ravi jätkub pärast KSK blistris olevate aktiivsete tablettide lõppu, tuleb platseebotabletid ära visata ja kohe alustada järgmise blistriga.
Drospirenooni peamised metaboliidid inimese plasmas toodetakse ilma tsütokroom P450 süsteemi kaasamiseta. Seetõttu ei mõjuta selle ensüümsüsteemi inhibiitorid tõenäoliselt drospirenooni metabolismi.
LERNA mõju teistele ravimitele
Suukaudsed rasestumisvastased vahendid võivad mõjutada mõnede toimeainete metabolismi.Järelikult võib plasmakontsentratsioon ja kudedes kas suureneda (nt tsüklosporiin) või väheneda (nt lamotrigiin).
Inhibeerimisuuringute põhjal in vitro ja interaktsiooni uuringutes in vivo Vabatahtlikel patsientidel, kes kasutavad marker -substraatidena omeprasooli, simvastatiini ja midasolaami, ei ole 3 mg drospirenooni koostoime teiste toimeainete metabolismiga tõenäoline.
Muud koostoimed
Neerupuudulikkusega patsientidel ei näidanud drospirenooni ja AKE inhibiitorite või mittesteroidsete põletikuvastaste ravimite samaaegne kasutamine seerumi kaaliumisisaldust märkimisväärselt. Siiski ei olnud LERNA samaaegne kasutamine koos aldosterooni antagonistide või kaaliumi säästvate diureetikumidega sel juhul esimese ravitsükli jooksul Vt ka lõik 4.4.
Laboratoorsed testid
Rasestumisvastaste steroidide kasutamine võib mõjutada mõnede laboratoorsete testide tulemusi, sealhulgas maksa, kilpnäärme, neerupealiste ja neerufunktsiooni biokeemilisi parameetreid, (transport) valkude, näiteks verega seonduva globuliini, plasmakontsentratsioone. Kortikosteroide ja lipiide / lipoproteiinide fraktsioonid, süsivesikute ainevahetuse parameetrid ning hüübimise ja fibrinolüüsi parameetrid. Üldiselt jäävad muutused laboratoorsete normide piiresse. Drospirenoon põhjustab plasma reniini ja plasma reniini aktiivsuse suurenemist.
04.6 Rasedus ja imetamine
Rasedus
LERNA ei ole raseduse ajal näidustatud.
Kui LERNA kasutamise ajal rasestub, tuleb ravim kohe katkestada. Ulatuslikud epidemioloogilised uuringud ei ole näidanud sünnidefektide riski suurenemist lastel, kes on sündinud naistel, kes kasutasid KSK -sid enne rasedust, ega mõju. Teratogeenne KSK -de juhusliku kasutamise korral. raseduse ajal.
Loomkatsed on näidanud kõrvaltoimeid raseduse ja imetamise ajal (vt lõik 5.3). Nende loomade andmete põhjal ei saa välistada toimeainete hormonaalsest toimest tulenevaid kõrvaltoimeid. Üldine kogemus KSK -de kasutamisest raseduse ajal ei andnud aga mingeid tõendeid kahjulikest mõjudest inimestele.
Olemasolevad andmed LERNA kasutamise kohta raseduse ajal on liiga piiratud, et teha järeldusi LERNA kahjuliku mõju kohta rasedusele, loote või vastsündinu tervisele. Praeguseks ei ole asjakohaseid epidemioloogilisi andmeid saadaval.
LERNA taasalustamisel tuleb arvestada suurenenud trombemboolia riskiga sünnitusjärgsel perioodil (vt lõigud 4.2 ja 4.4).
Toitmisaeg
KSK -d võivad mõjutada rinnaga toitmist, kuna need võivad vähendada rinnapiima kogust ja muuta selle koostist. Seetõttu ei tohiks KSK -sid kasutada enne, kui imetav ema on lapse võõrutamise lõpetanud. KSK kasutamise ajal võivad piimaga erituda väikesed kogused rasestumisvastaseid steroide ja / või nende metaboliite. Sellised kogused võivad mõjutada last.
04.7 Mõju autojuhtimise ja masinate käsitsemise võimele
Ravimi toime kohta autojuhtimisele ja masinate käsitsemise võimele ei ole uuringuid läbi viidud.
04.8 Kõrvaltoimed
LERNA kasutamise ajal on teatatud järgmistest kõrvaltoimetest:
Allolevas tabelis on loetletud kõrvaltoimed MedDRA organsüsteemi klasside (MedDRA SOC) järgi. Esinemissagedused põhinevad kliinilistel andmetel. Konkreetse reaktsiooni, selle sünonüümide ja nendega seotud tingimuste kirjeldamiseks kasutati sobivamat MedDRA terminit.
Kõrvaltoimed, mida on seostatud LERNA kasutamisega suukaudsete rasestumisvastaste vahenditena vastavalt MedDRA organsüsteemi klassile ja MedDRA tingimustele
* ebaregulaarne verejooks väheneb tavaliselt ravi jätkamisel.
Valitud kõrvaltoimete kirjeldus
KHK -de kasutajatel on täheldatud arterite ja veenide trombootiliste ja trombembooliliste sündmuste, sealhulgas müokardiinfarkti, insuldi, mööduvate isheemiliste atakkide, veenitromboosi ja kopsuemboolia riski suurenemist ning seda riski käsitletakse üksikasjalikumalt lõigus 4.4.
KSK -de kasutajatel on teatatud järgmistest tõsistest kõrvaltoimetest, mida käsitletakse lõigus 4.4
• trombemboolsed veenihäired;
• arteriaalne trombemboolia;
• hüpertensioon;
• maksakasvajad;
• selliste seisundite olemasolu või süvenemine, mille puhul seost kombineeritud suukaudsete rasestumisvastaste vahendite kasutamisega ei ole tõestatud: Crohni tõbi, haavandiline koliit, epilepsia, emaka müoom, porfüüria, süsteemne erütematoosne luupus, herpesgravidarum, Sydenhami korea, hemolüütiline ureemiline, kolestaatiline ikterus;
• kloasm;
• ägedad või kroonilised maksafunktsiooni häired võivad nõuda suukaudsete rasestumisvastaste vahendite kasutamise katkestamist, kuni maksamarkerid normaliseeruvad;
• päriliku angioödeemiga naistel võivad eksogeensed östrogeenid esile kutsuda või süvendada angioödeemi sümptomeid.
Rinnavähi diagnoosimise sagedus on KSK kasutajate seas veidi suurenenud. Kuna rinnavähk on alla 40 -aastastel naistel haruldane, on selle suurenemine võrreldes rinnavähi üldise riskiga väike. Korrelatsioon KSK -dega on teadmata. Lisateabe saamiseks vt lõigud 4.3 ja 4.4.
Arvatavatest kõrvaltoimetest teatamine
Pärast ravimi müügiloa väljastamist tekkinud arvatavatest kõrvaltoimetest teatamine on oluline, kuna see võimaldab pidevalt jälgida ravimi kasu ja riski suhet. Tervishoiutöötajatel palutakse teavitada kõigist võimalikest kõrvaltoimetest riikliku teavitussüsteemi kaudu. "Aadress: www .agenziafarmaco.gov.it/it/Responsabili.
04.9 Üleannustamine
Praeguseks ei ole LERNA üleannustamise kogemust. KSK -de kasutamise üldise kogemuse põhjal võivad aktiivsete tablettide üleannustamise korral ilmneda järgmised sümptomid: iiveldus, oksendamine ja noortel tüdrukutel kerge tupeverejooks. Puuduvad vastumürgid ja ravi. See peab olema sümptomaatiline.
05.0 FARMAKOLOOGILISED OMADUSED
05.1 Farmakodünaamilised omadused
Farmakoterapeutiline rühm (ATC): progestageenid ja östrogeenid, fikseeritud kombinatsioonid. ATC -kood: G03AA12.
Pärliindeks meetodi ebaõnnestumise korral: 0,41 (kahepoolse 95% usaldusintervalli ülemine väärtus: 0,85). Üldine pärliindeks (meetodi ebaõnnestumine + patsiendi viga): 0,80 (intervalli ülemine väärtus 95% kahepoolne usaldus: 1,30).
LERNA rasestumisvastane toime põhineb erinevate tegurite koosmõjul, millest olulisemad on ovulatsiooni pärssimine ja muutused endomeetriumis.
LERNA on kombineeritud suukaudne rasestumisvastane vahend koos etinüülöstradiooli ja progestiini drospirenooniga. Terapeutilistes annustes omab drospirenoon ka antiandrogeenseid ja kergeid antimineralokortikoidi omadusi. Sellel puudub östrogeenne, glükokortikoid- ja glükokortikoidivastane toime. See annab drospirenoonile sarnase farmakoloogilise profiili loodusliku progesterooniga.
Kliinilistest uuringutest on saadud tõendeid selle kohta, et LERNA kerged antimineralokortikoidide omadused annavad kerge antimineralokortikoidi toime.
LERNA efektiivsuse ja ohutuse hindamiseks mõõduka akne vulgarisega patsientidel viidi läbi kaks mitmekeskuselist topeltpimedat randomiseeritud platseebokontrolliga uuringut.
Pärast kuue kuu pikkust ravi, võrreldes platseeboga, näitas LERNA statistiliselt oluliselt rohkem kui 15,6% (49,3% versus 33,7%) põletikuliste kahjustuste vähenemist, 18,5% (40,6% versus 22), 1%) mittepõletikuliste kahjustuste esinemist, ja 16,5% (44,6% versus 28,1%) kahjustuste koguarvust. Lisaks näitas suurem osakaal katsealuseid, 11,8% (18,6% versus 6,8%), ISGA (Investigator "sStatic Global Assessment) skoori" selge "või" peaaegu selge ".
05.2 Farmakokineetilised omadused
Drospirenoon
Imendumine
Suukaudselt manustatud drospirenoon imendub kiiresti ja peaaegu täielikult. Toimeaine maksimaalne kontsentratsioon seerumis, ligikaudu 38 ng / ml, saavutatakse 1-2 tunni jooksul pärast ühekordset manustamist. Biosaadavus on vahemikus 76% kuni 85%. Samaaegne söömine ei mõjuta drospirenooni biosaadavust.
Levitamine
Pärast suukaudset manustamist väheneb drospirenooni sisaldus seerumis, poolväärtusaeg on 31 tundi. Drospirenoon seondub seerumi albumiiniga ja ei seondu suguhormoone siduva globuliini (SHBG) ega kortikoide siduva globuliiniga (CBG). Ainult 3-5% kogu toimeaine kontsentratsioonist seerumis on vaba steroid. L "Etinüülöstradiooli poolt indutseeritud SHBG suurenemine ei mõjuta drospirenooni seondumist seerumiga kandjavalkudega.Drospirenooni keskmine näiv jaotusruumala on 3,7 ± 1,2 l / kg.
Biotransformatsioon
Drospirenoon metaboliseerub pärast suukaudset manustamist ulatuslikult. Peamised metaboliidid plasmas on drospirenooni happeline vorm, mis tekib laktoonitsükli avamisel, ja 4,5-dihüdrodrospirenoon-3-sulfaat, mis mõlemad moodustuvad ilma P450 süsteemi kaasamiseta. Drospirenooni metaboliseerib vähemal määral tsütokroom P450 3A4 ja on näidatud, et see inhibeerib seda ensüümi ja tsütokroom P450 1A1, tsütokroom P450 2C9 ja tsütokroom P450 2C19 in vitro.
Elimineerimine
Drospirenooni metaboolse kliirensi määr seerumis on 1,5 ± 0,2 ml / min / kg. Drospirenoon elimineerub muutumatul kujul ainult väikestes kogustes. Drospirenooni metaboliidid erituvad väljaheitega ja uriiniga ligikaudu 1,2 kuni 1,4. Metaboliitide eritumise poolväärtusaeg uriini ja väljaheitega on ligikaudu 40 tundi.
Püsiseisundi tingimused
Ravikuuri ajal saavutatakse drospirenooni maksimaalne tasakaalukontsentratsioon seerumis ligikaudu 70 ng / ml pärast ligikaudu 8-päevast ravi. Seerumi drospirenooni tase koguneb ligikaudu 3 korda poolväärtusaja ja annuste vahelise suhte tõttu.
Spetsiaalsed populatsioonid
Neerukahjustuse mõju
Kerge neerukahjustusega (kreatiniini kliirens CLcr, 50–80 ml / min) naistel on drospirenooni tasakaalukontsentratsioon seerumis võrreldav normaalse neerufunktsiooniga naistega. Keskmise neerukahjustusega (CLcr, 30-50 ml / min) naistel on drospirenooni sisaldus seerumis keskmiselt 37% kõrgem kui normaalse neerufunktsiooniga naistel. Drospirenoonravi on hästi talutav isegi kerge kuni mõõduka neerukahjustusega naistel. Ravi drospirenooniga ei näidanud kliiniliselt olulist mõju kaaliumi kontsentratsioonile seerumis.
Maksakahjustuse mõju
Ühekordse annuse uuringus mõõduka maksakahjustusega vabatahtlikel vähenes suukaudne kliirens (CL / f) ligikaudu 50% võrreldes normaalse maksafunktsiooniga patsientidega. Mõõduka maksakahjustusega vabatahtlikel täheldatud kliirensi vähenemine ei põhjustanud ilmseid erinevusi seerumi kaaliumi kontsentratsioonides. Isegi kui esineb diabeet ja samaaegne ravi spironolaktooniga (kaks tegurit, mis võivad patsiendil hüperkaleemiaks kalduda), ei ole täheldatud seerumi kaaliumisisalduse tõusu üle normi ülemiste piiride. Võib järeldada, et drospirenoon on patsientidel hästi talutav kerge kuni mõõduka maksakahjustusega (Child-Pugh klass B).
Etnilised rühmad
Jaapani ja kaukaasia naiste vahel ei täheldatud olulisi erinevusi drospirenooni või etinüülöstradiooli farmakokineetikas.
Etinüülöstradiool
Imendumine
Suukaudselt manustatud etinüülöstradiool imendub kiiresti ja täielikult. Maksimaalne kontsentratsioon seerumis, ligikaudu 33 pg / ml, saavutatakse 1–2 tunni jooksul pärast ühekordset suukaudset manustamist. Absoluutne biosaadavus presüstemaatilise konjugatsiooni ja esmase metabolismi tulemusena on umbes 60%. vähendab etinüülöstradiooli biosaadavust ligikaudu 25% -l uuritavatest, samas kui teiste puhul ei täheldatud mingeid muutusi.
Levitamine
Etinüülöstradiooli sisaldus seerumis väheneb kahes faasis, lõppfaasi iseloomustab poolväärtusaeg ligikaudu 24 tundi. Etinüülöstradiool seondub tugevalt, kuid mittespetsiifiliselt seerumi albumiiniga (ligikaudu 98,5%) ning kutsub esile SHBG ja kortikoide siduva globuliini (CBG) kontsentratsiooni suurenemise seerumis. Jaotusruumalaks määrati ligikaudu 5 l / kg.
Biotransformatsioon
Etinüülöstradiool on konjugeeritud nii peensoole limaskestal kui ka maksas. Etinüülöstradiool metaboliseerub peamiselt aromaatse hüdroksüülimise teel, kuid moodustub suur hulk erinevaid hüdroksüleeritud ja metüülitud metaboliite ning need esinevad vabade metaboliitidena ja konjugaatidena glükuroniidide ja sulfaatidega. Etinüülöstradiooli metaboolse kliirensi kiirus on ligikaudu 5 ml / min / kg.
Elimineerimine
Etinüülöstradiool ei elimineeru muutumatul kujul olulisel määral Etinüülöstradiooli metaboliidid elimineeritakse uriini / sapi suhtega 4: 6. Metaboliitide poolväärtusaeg on ligikaudu 1 päev.
Püsiseisundi tingimused
Ravitsükli teisel poolel saavutatakse püsiseisund ja etinüülöstradiooli tase seerumis koguneb ligikaudu 2,0 ... 2,3 -ni.
05.3 Prekliinilised ohutusandmed
Laboratoorsetel loomadel piirdus drospirenooni ja etinüülöstradiooli toime ainult tunnustatud farmakoloogilise toimega. Reproduktsioonitoksilisuse uuringud näitasid loomadel eelkõige embrüotoksilist ja lootetoksilist toimet, mida peeti liigispetsiifiliseks. Suuremate annuste kasutamisel kui LERNA kasutajatel, täheldati rottide lootel mõju seksuaalsele diferentseerumisele, kuid mitte ahvidel.
06.0 FARMATSEUTILINE TEAVE
06.1 Abiained
Aktiivsed õhukese polümeerikattega tabletid (roosad):
Tahvelarvuti tuum:
Laktoosmonohüdraat; eelželatineeritud tärklis (mais); povidoon K-30 (E1201); kroskarmelloosnaatrium; polüsorbaat 80; magneesiumstearaat (E572).
Tableti kattekile:
Polüvinüülalkohol; titaandioksiid (E171); makrogool 3350; talk; kollane raudoksiid (E172); punane raudoksiid (E172); must raudoksiid (E172).
Platseebo (valged) õhukese polümeerikattega tabletid:
Tahvelarvuti tuum:
Veevaba laktoos; povidoon (E1201); magneesiumstearaat (E572).
Tableti kattekile:
Polüvinüülalkohol; titaandioksiid (E171); makrogool 3350; talk.
06.2 Sobimatus
Ei ole asjakohane.
06.3 Kehtivusaeg
3 aastat.
06.4 Säilitamise eritingimused
See ravim ei vaja säilitamisel eritingimusi.
06.5 Vahetu pakendi olemus ja pakendi sisu
Läbipaistev, selge kuni kergelt läbipaistmatu PVC / PVDC-Al blister. Iga blister sisaldab 24 roosat õhukese polümeerikattega tabletti (aktiivsed tabletid) ja 4 valget platseebokilega kaetud tabletti.
Pakid:
1 x 28 õhukese polümeerikattega tabletti
3 x 28 õhukese polümeerikattega tabletti
6 x 28 õhukese polümeerikattega tabletti
13 x 28 õhukese polümeerikattega tabletti
Kõik pakendi suurused ei pruugi olla müügil.
06.6 Kasutamis- ja käsitsemisjuhised
Kasutamata ravim ja sellest tekkinud jäätmed tuleb hävitada vastavalt kohalikele eeskirjadele.
07.0 MÜÜGILOA HOIDJA
FARMITALIA s.r.l. - Viale A. De Gasperi 165 / B - 95127 CATANIA
08.0 MÜÜGILOA NUMBER
0,02 mg / 3 mg õhukese polümeerikattega tabletid 1 x 28 tabletti PVC / PVDC / Al blistris - AIC: 041345012
0,02 mg / 3 mg õhukese polümeerikattega tabletid 3x28 tabletti PVC / PVDC / Al blistris - AIC: 041345024
0,02 mg / 3 mg õhukese polümeerikattega tabletid 6 x 28 tabletti PVC / PVDC / Al blistris - AIC: 041345036
0,02 mg / 3 mg õhukese polümeerikattega tabletid 13x28 tabletti PVC / PVDC / Al blistris - AIC: 041345048
09.0 MÜÜGILOA VÕI UUENDAMISE KUUPÄEV
Jaanuar 2013
10.0 TEKSTI LÄBIVAATAMISE KUUPÄEV
Septembril 2014