Nii ka gangreen
Räägime gangreenist, mis näitab koe surma või kehaosa lagunemist pärast verevoolu blokeerimist / puudumist. Gangreeni põhjuseid on palju ja neid otsitakse peamiselt isheemia (emboolia või trombide tõttu), bakteriaalsete infektsioonide, veenide ja arterite külmumise või struktuurimuutuste tõttu, mis on põhjustatud sellistest haigustest nagu diabeet või ateroskleroos.

- Kuiv gangreen, tüüpiline diabeedi ja ateroskleroosi komplikatsioon, mille korral haige jäseme / koe järkjärguline kahanemine (mumifitseerumine); põhjus on peamiselt isheemiline, ilma bakterite proliferatsioonita
- Niiske (märg) gangreen, mis on põhjustatud bakteriaalsest infektsioonist, mis levib kehasse avatud ja ebapiisavalt ravitud haavast; põhjuseks on peamiselt isheemiline tüüp, mis tuleneb bakterite proliferatsioonist
- Gaasiline gangreen, mis on põhjustatud soolestikus ja mullas elavate bakterite poolt toodetud toksiinide vohamisest ja mis võivad haava kahjustatud kudesid nakatada
Märgid ja sümptomid
Kuidas märgata gangreeni? Kõigepealt tuleb märkida, et sümptomid sõltuvad nii gangreeni tüübist (kuiv, märg, gaasiline) kui ka kaasatud koest / elundist.
Naha või jäseme (nt diabeetiline jalg) korral kaasneb gangreen selliste sümptomitega nagu:
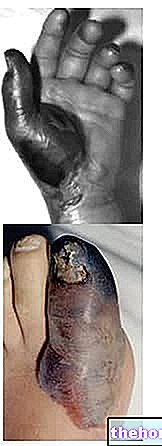
- Naha värvimuutus: nahk omandab erkpunase, pruuni, roheka või musta tooni
- Kude on paistes, pehme ja mädanenud (märja gangreeni tüüpiline kliiniline pilt)
- Jäsemed on kuivad, mustad ja närbunud, peaaegu mumifitseerunud (kuiva gangreeni iseloomulik seisund)
- Kaasatud koest tulenev paha ja ebameeldiva lõhnaga (märg gangreen)
- Tundlikkuse kadumine gangreenist mõjutatud piirkonnas: see sündmus tekib tavaliselt pärast rasket traumat või valu kahjustatud piirkonnas
- Nakatunud, mädane ja / või veritsev haav
Kui nakkus on kehasisene (gaasgangreen), on sümptomid hoopis teistsugused:
- Segadus ja üldine halb enesetunne
- Pidev üldine valu
- Palavik
- Hüpotensioon
- Gaasi olemasolu nahaalustes kudedes
- Kiire hingamine
- Septitseemia (infektsiooni levik veres)
- Tahhükardia
Diagnoos
Gangreeni diagnoos põhineb peamiselt anamneesil (patsiendi kliiniline ajalugu) ja eeldatavalt nekroosist mõjutatud koe otsesel meditsiinilisel vaatlusel. Füüsilist läbivaatust toetavad üldiselt mitmed hindamiskatsed, näiteks: vereanalüüsid (mis gangreeni korral näitavad valgete vereliblede arvu suurenemist), radiograafiad ja pildiuuringud (CT ja / või MRI), tekitatud kahju ulatus).
Kuiva gangreeniga patsientidel tehakse tavaliselt arteriogramm, mis on hädavajalik sümptomite eest vastutava ummistunud arteri kindlakstegemiseks.
Infektsiooniga seotud bakterite tuvastamiseks võib osutuda vajalikuks haavast eraldatud koe biopsia või mädane vedelik.
Hooldus ja sekkumine
Gangreeniga patsiendid vajavad kiiret arstlikku läbivaatust ning piisavat ja õigeaegset ravi, et vältida tüsistusi, näiteks nakkuse üldist levikut (märja ja gaasilise gangreeni juuresolekul).
Gangreeni tuvastamisel on patsiendi hospitaliseerimine alati hädavajalik.
Valitud ravimeetodid gangreeni ravimiseks ja ohvri päästmiseks ebaõnnestumisest on sisuliselt kirurgia (nekrootilise koe eemaldamine või kaasatud jäseme amputeerimine) ja agressiivne antibiootikumravi.
DRY GANG nõuab gangreeni piirkonna verevarustuse taastamist: veresoontekirurgi sekkumine on seega ainus lahendus, mis võib päästa jäseme ja patsiendi elu, kui gangreen pole veel levinud. gangreen on arenenud nii kaugele, et verevarustust ei saa taastada, ainus elupäästev lahendus on haige jäseme amputeerimine.
WET CANCERiga patsienti tuleb ravida valuvaigistitega, mis on hädavajalikud infektsiooni põhjustatud piinava valu varjamiseks. Lisaks sellele ravile nõuab märg gangreen laia spektriga antibiootikumide intravenoosset manustamist. Enim kasutatavad ravimid on penitsilliin, metronidasool ja aminoglükosiidid. Antibiootikumravi toetamiseks tehakse patsiendile tavaliselt gangrenoosse koe kirurgiline eemaldamine (kirurgiline eemaldamine).
Jällegi võib amputeerimine olla elujõuline võimalus, kui gangreeni ei saa kontrollida operatsiooni ega antibiootikumidega.
GANGRENA GASSOSAt, mis kujutab endast tõsist ohtu patsiendi elule, tuleb ravida agressiivselt, nakatunud koe kirurgilise eemaldamisega, mida toetab intravenoosne antibiootikumravi, mis on septitseemia vältimiseks hädavajalik.
Kui gangreen on diagnoositud kaugelearenenud staadiumis, võib patsient (kui ta jääb ellu) läbida alternatiivse ja toetava ravi:
- Nakatunud haavadest põhjustatud gangreeni paranemise kiirendamiseks ravitakse patsienti mõnikord kasvufaktorite, hormoonide ja nahasiirdamisega.
- Mõnda gaasgangreeniga patsienti ravitakse hüperbaarse hapnikuraviga, mis on eriline meditsiinipraktika, mis suudab tagada normist kõrgema hapnikusisalduse: seda tehes pärsitakse anaeroobsete bakterite kasvu ja soodustatakse haavade paranemist.
- Alternatiivne ja veider ravimeetod on Maggot -teraapia, mis seisneb elusate usside või kärbsevastsete sissetoomises avatud ja nekrootilisse haava, et puhastada need nakkusega seotud bakteritest.
Ennetamine diabeediga patsientidel
Patsiendid, kellel on kõige suurem oht kuiva gangreeni tekkeks, st need, kes põevad diabeeti, peavad pöörama erilist tähelepanu oma keha hooldamisele ja jälgimisele. Eelkõige tuleb diabeetikutele õpetada käitumist, mida tuleb järgida, et vältida nakkusi üldiselt, jalgade ja kuiv gangreen.
Teine inimene - olgu see pereliige või arst - peaks diabeetikute jalgu alati piisavalt kontrollima, kes teeb kindlaks nahakahjustuste puudumise. Mäletame tegelikult, et diabeedi korral on paranemine palju aeglasem ja patsiendid nad vaevlevad trauma realiseerimisel jalgade tundlikkuse järkjärgulise kadumise tõttu. Järelikult võib kahjustuse (isegi väikese kalluse) äratundmata jätmine degenereeruda veritsevateks haavanditeks, provotseerides - äärmuslikel juhtudel - gangreeni.